4. Diagnostic virologique - Cours de DCEM1 2010/2011 à Amiens

Virologie.
Cours d’Inès Masmoudi. DCEM1 2010-2011.
VIRUS ADN
I. Papillomavirus
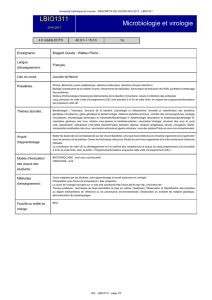
- Papillomavirus : un seul genre mais plus de 100 génotypes.
- Virus à tropisme épithélial.
1. Fiche signalétique
- Genre : papillomavirus.
- Espèce : papillovmavirus.
- Génome : ADN bicaténaire, circulaire (80 000bp).
- Capside : icosédrique.
- Enveloppe : non enveloppé (donc résistants dans le milieu extérieur).
- Diamètre : 55nm.
2. Caractéristiques
- Virus strictement humain, ne se cultivant pas.
- Plus de 120types.
- Il y a donc une difficulté dans le diagnostic (du fait de nombre de papillomaviridae de différénts
types).
o De plus ils ne peuvent être mis en culture.
o La recherche d’anticorps par sérologie n’est pas non plus possible (reste dans
l’épithélium).
o Seul un diagnostic par biologie moléculaire peut être possible.
3. Mode de transmission
- Transmission directe : abrasions cutanées, rapports sexuels (IST), néo-natale.
- Transmission indirecte : objets contaminés.
- Réinfection endogène (état d’immunodéprimé).
4. Types d’HPV et localisation
- Deux branches phylogénétiques majeures, avec des sites d’infection différents :
o Cutané : épithélium malpighien kératinisé.
o Muqueux : épithélium malpighien non kératinisé.
- En fonction de la localisation, les signes cliniques seront différents :
o Muqueux : condylomes.
o Cutanés : verrues.
- Quand le virus souhaite se multiplier, il suit la différenciation cellulaire de la peau :
o Au niveau des cellules basales on ne retrouve que de l’ADN virale (pas de protéines
virales).
o Quand la cellule basale se différencie, les facteurs de différenciation que la celle hôte
utilise servent également pour le virus qui exprime alors les première protéines virales.

Virologie.
Cours d’Inès Masmoudi. DCEM1 2010-2011.
o C’est uniquement à la surface du derme que se fait l’assemblage des nouvelles particules
virales. Le virus sera alors éliminé dans le milieu extérieur au même moment que la peau
desquame.
- La réplication virale se fait uniquement dans les cellules épithéliales : seules les cellules
superficielles différenciées en voie de kératinisation assurent la production.
- Virus libérés dans lyse avec la desquamation cellulaire.
- Exposition minimale au système immunitaire (pas de synthèse d’anticorps).
- L’immunité cellulaire peut contrôler l’infection.
- Les anticorps ne sont pas toujours détectables. Il existe cependant des vaccins contre le
papillomavirus (cf. vaccin cancer col utérin) qui favorisent l’immunité spécifique avec des
anticorps.
5. Pouvoir pathogène
a. Tumeurs bénignes
- Tumeurs bénignes de la peau et muqueuses malpighiennes :
o Verrues cutanée (vulgaires, plantaires, planes, etc.).
o Condylomes acuminés ano-génitaux (crête de coq).
o Condylomes plans génitaux.
o Papillomes laryngés (parfois cancérigène, transmission néonatale par transmission
buccale au nourrisson).
Infections HPV des muqueuses
- Transmission sexuelle IST.
- Fréquence augmentée :
o 1er rapport sexuel avant 16ans (x2 risque à 20ans).

Virologie.
Cours d’Inès Masmoudi. DCEM1 2010-2011.
o Partenaires multiples (x3risques/1).
- Infection souvent asymptomatique et le plus souvent transitoire (moyenne 8 mois) , c’est le
caractère persistant qui fait basculer vers la maladie épithéliale.
- Par étude de la fréquence des types d’HPV retrouvés dans la population, on a différencié la
gravité des types d’HPV :
o Non oncogènes (bas risques : infection des muqueuses mais sans pouvoir transformant
important) : 6 et 11.
o Oncogènes (haut risque) : 16, 18, 31 et 33. Une femme porteuse d’un HPV 16 ou 18 a à
terme un risque de développé un cancer du col de l’utérus.
- Persistance de l’infection HPV :
o 31% des femmes ont une infection éliminée au bout de 1-3mois.
o 39% de 6-12mois.
o 11% de 12-18mois.
b. Tumeurs malignes
- Tueurs malignes d e peau et muqueuses malpighiennes ;
o Condylomes vénériens.
o Papillomes oraux.
o Epidermodysplasie verruciforme (syndrome de Lewwandowsky-Lutz). Maladie génétique
de la peau autosomale très rare, susceptibilité anormale aux HPV (5/8). Risque élevé de
carcinome.
Cancer du col de l’utérus
- De l’infection à l’HPV au cancer du col utérin :
o Infection HPV (de type 16 ou 18 principalement).
o Infection persistance du fait de la déficience immunologique de l’hôte.
o Apparition d’anomalies cellulaires.
o Certains facteurs co-cancérogénèse permettent l’installation de lésions de haut grade.
o Ces lésions se transforment ensuite en cancer.
- Entre l’apparition des lésions de haut grade et l’apparition histologique de cancer il s’écoule
environ 11ans.
- L’HPV est une cause nécessaire mais insuffisante.
- Risque relatif lié au type d’HPV :
o Si pas d’infection HPV risque multiplié par 1.
o HPV16 x434.
o HPV18 248.
o HPV16 et HPV18 617.
o HPV6 4.3

Virologie.
Cours d’Inès Masmoudi. DCEM1 2010-2011.
- ADN HPV est présent dans plus de 99% des cas de cancer du col de l’utérus.
- ADN HPV intégré au génome cellulaire.
- Expression des gènes E6-E7 (HPV16 et HPV18) :
o Immortalisation de cellules.
o E6 se fixe à la protéine p53.
o E7 se fixe à la protéine pRb (rétinoblastome).
6. Diagnostic
- Prélèvements :
o Biopsie.
o Cellules recueillies en milieu liquide (cytobrosse pour gratter cellules du col utérin).
a. Mise en évidence indirecte
- Cytologie (frottis cervico-vaginal, koïlocytes) :
o Cytologie classique :
o Coloration papanicolaou.
o Système Bethesda 2001.
o Système CIN.
o Cytologie monocouche.
- Histopathologie :
o Biopsie.
o Hybridation in situ.
o Pour : dysplasie, cancer in situ, cancer invasif.
- Koïlocytes : espace clair dans le cytoplasme (habituellement absent).
b. Mise en évidence directe
- Virologie :
o Détection :
o Hybrid-capture (Digene).
o PCR spécfiiques (14 types E6).
o PCR consensus (L1, MY09/11, GP5+/6+).
o Typage :
o Hybridation.
o Séquençage.
o Quantification : PCR (technique ANRS type 16).
o Pas de culture in vitro.
c. Utilité clinique des tests HPV
- Identification des ASCUS à risque (Atypical Squamous Cells of Undetermined Signification) :
o Reconnaissance anatomie pathologique de ASCUS.
o Confirmation par la virologie de la présence d’HPV.
o Intensification de la surveillance cytologique de la patiente.

Virologie.
Cours d’Inès Masmoudi. DCEM1 2010-2011.
- Intégration des tests HPV dans le dépistage systématique du cancer du col.
- Etude des transmissions.
- Surveillance du col utérin :
o Un frottis cervico-vaginal tous les 3ans.
o Recherche et typage HPV en cas de cytologie douteuse.
o Bientôt recherche HPV systématique et contrôle frottis renforcé ou allégé.
- Biopsie (coloscopie, lésions) : cytologie + virologie.
- Prélèvement urétral : partenaire infecté, expertise, etc.
7. Prévention des infections à HPV
- Modification des comportements sexuels :
o Nombre de partenaires.
o Préservatifs ± antiseptiques locaux.
- Vaccin contre les HPV :
o Baisse incidence des infections à HPV.
o Baisse incidence des cancers HPV-induits.
- Dépistage et traitement précoce :
o Cryothérapie : évaporation laser, exérèse chirurgicale, électrocoagulation.
o Vaccination. Recommandé chez jeune fille de 14ans, et en rattrapage chez jeune fille de
15 à 23ans n’ayant pas eu de rapport sexuel ou au plus tard dans l’année suivant le
premier rapport sexuel.
8. A retenir
- HPV sont des virus nus résistant dans l’environnement.
- Transmission par contact direct.
- Tropisme étroit pour la peau et les muqueuses malpighiennes.
- Multiplication productive effectuée seulement dans les cellules en phase terminale de
différenciation.
- L’immunodépression et la grossesse favorisent l’apparition ou la récidive des infections à HPV.
- HPV « haut risque » associés à des tumeurs malignes.
- Commercialisation d’un vaccin contre des papillomavirus à haut risque.
II. Parvoridae
- Parvovirus B19.
- Tropisme marqué pour les précurseurs des lignées érythrocytaires (donc atteinte des globules
rouges à l’origine d’une anémie).
- Virus retrouvés aussi dans le monde animal sauf pour le B19 strictement humain.
1. Fiche signalétique
- Famille : parvoviridae.
- Genre : érythrovirus.
- Espèce : parvovirus B19.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%