Roneo`07

Médecine – Examen cardiovasculaire- page 110
Canguilhem & Depas
Larreché & Collineau
18-02-09
MEDECINE
16h/ 17h
A. Diquelou
EXAMEN CARDIOVASCULAIRE - suite
Palpation du choc précordial
Choc précordial = résultat de la frappe du coeur contre la paroi costale lors de
la systole (contraction) cardiaque
On perçoit le choc quand le cœur s’est contracté. On peut bien sentir
l’efficacité de la pompe gauche lors de l’examen clinique, la main posée à plat,
à gauche, derrière le coude. En revanche, c’est beaucoup plus difficile pour le
cœur droit, masqué par les poumons.
Palpation du pouls
Le pouls est une onde de choc due à la contraction de la pompe gauche. Il est
le résultat de l’augmentation de la pression artérielle lors de la systole
cardiaque.
PAS : pression arterielle systolique
PAD : pression arterielle diastolique
Pour réaliser cette palpation il faut coincer une artère entre ses doigts et une surface dure (un os par
exemple). On le fait le long de l’artère fémorale pour les carnivores domestiques (attention aux
changements de position de l’artère selon la race du chien), et au niveau de l’artère maxillaire pour
les chevaux.
On doit utiliser le bout des doigts, qui sont très sensibles, en palpant d’abord la surface interne de la
cuisse et descendre ensuite le long du fémur. Cette palpation est à réaliser des 2 côtés.
Conditions pour sentir un pouls :
- il faut déjà que le sang arrive jusqu’à l’artère (ce qui n’est pas le cas lors de thrombose
aortique chez le chat car l’artère est bouchée)
- ne PAS appuyer trop fort sur l’artère sous peine de la compresser et d’y arrêter la
circulation.
Palpation simultanée pouls-choc précordial
Peut-on avoir un pouls sans choc précordial ? NON, il n’y a pas de pouls si le cœur ne fonctionne
pas.
Peut-on avoir un choc précordial sans pouls, fémoral par exemple : OUI. On a alors une systole
cardiaque inefficace souvent liée à des troubles du rythme cardiaque.
Il est donc nécessaire pour réaliser un examen complet de sentir, en même temps, le choc et le
pouls. Ce qui peut être assez difficile à vérifier chez un chat stressé avec une FC de 180 bpm.

Médecine – Examen cardiovasculaire- page 210
Déroulement de l’examen :
1/ On sent le choc précordial
2/ On sent le pouls
3/ une fois qu’on a bien le pouls, on rajoute la main au niveau du choc
pour vérifier la concordance. Il y a bien sûr un petit délai entre les
deux, le temps que l’onde arrive au pouls. Il est utile de le faire dans
cet ordre afin que notre cerveau ait le temps d’enregistrer les
informations et n’ait pas besoin d’élaguer certains renseignements qui
auraient pu être intéressants.
Auscultation cardiaque
C’est une étape très importante dont le but n’est PAS de vérifier si le cœur bat (ça on s’en doute)
mais comment il bat.
Préparations
De bonnes conditions sont nécessaires : on doit être au calme, sans bruits extérieurs afin d’avoir
les meilleurs sons possibles.
L’animal doit être maintenu, debout, immobile, sans polypnée. Bien sûr, ceci est loin d’être
évident mais on essaiera de s’en rapprocher le plus possible.
La contention a pour but d’éviter les frottements de poils contre la cupule du stéthoscope,
produisant des sons parasites. La polypnée doit être limitée au maximum car elle entraîne une
augmentation de la fréquence respiratoire donc de plus grands mouvements de la cage thoracique :
On en revient alors au problème de frottement avec les poils.
Une astuce pour arrêter 1 ou 2 secondes cette polypnée est de souffler gentiment sur le museau du
chien, ou de lui maintenir la gueule fermée. Le veto n’a alors que quelques battements cardiaques
pour rechercher une éventuelle anomalie.
Un stéthoscope de qualité suffisante
Un stéthoscope est composé:
- d’oreillons : Les souples sont à préférer par rapport aux durs car ils sont plus étanches, on entend
moins les bruits extérieurs.
- lyre
- du flexible : C’est la partie qui vaut la plus chère. Il doit être souple, solide et doit conduire le son
sans l’atténuer. Pour les stéthoscopes analogiques, on dit que plus cette partie là est courte et lourde,
plus l’appareil est performant. Certains stéthoscopes ont 2 flexibles, d’après la prof il n’y aurait pas
de grande différence avec ceux qui n’en ont qu’un seul.
Stéthoscopes
analogiques
Stéthoscope
digital

Médecine – Examen cardiovasculaire- page 310
- de la cupule. Si elle est large, la localisation des sons sera plus imprécise mais ceux-ci seront bien
graves donc bien distincts. Certains stétho ont également 2 cupules, une de chaque côté : 1 avec
membrane et l’autre sans. Celle avec membrane est, en générale, la plus petite et permet une
meilleure localisation du son.
Il faut bien appliquer la cupule sur le thorax, les oreillons correctement positionnés (embouts dirigés
vers l’avant).
Il ne reste ensuite plus qu’à se déplacer par de petits mouvements sur TOUTE la zone
d’auscultation.
Il existe également des stéthoscopes digitaux. Le son est transmis en un signal informatique (ici
l’aspect du flexible est donc sans importance) puis retraduit en son au niveau des oreillons.
L’avantage est qu’on peut filtrer les sons, voire les amplifier. Par exemple, on peut éliminer les
bruits respiratoires qui nous gênent lors d’une auscultation cardiaque. Mais cela ne doit pas nous
empêcher de toujours faire une première écoute normale pour pouvoir comparer avec toutes nos
expériences passées.
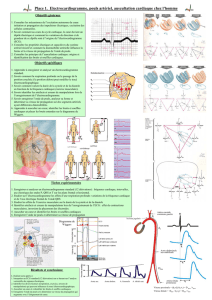
Zones d’auscultation
Elles se situent à droite et à gauche de l’animal chez le chien, on rajoute le sternum chez le chat.
Il est donc indispensable de se déplacer afin de se construire une carte sonore.
Profil gauche Profil droit
On rappelle que chez les carnivores, le coeur gauche se situe en arrière du cœur droit.
Par exemple, on peut écouter le cœur gauche au maximum de sa puissance au niveau de la zone
apexienne, car c’est la zone où on est le plus proche du ventricule gauche. Idem pour l'auscultation
à droite avec l'apex et la base.
pour le chien: coeur gauche puis coeur droit
pour le chat: coeur gauche puis coeur droit puis sternum
Bruits normaux : 2 bruits audibles
Le 1er : ‘TOUM’. Il correspond à la mise sous tension des ventricules et signe le début de la
systole ventriculaire (avec la fermeture des valvules auriculo-ventriculaires).
RQ : Normalement le sang s’écoule de manière laminaire et donc sans bruit car il y a peu de
frottements contre les différentes parois.
Le 2e : ‘TA’ correspond au sang qui vient taper sur les valvules sigmoïdes lors de leur
fermeture, et signe la fin de la systole.
PS : Petit silence = temps systolique. Sa durée est
relativement fixe

Médecine – Examen cardiovasculaire- page 410
GS : Grand silence = temps diastolique. En revanche ce silence peut avoir une durée variable selon
la fréquence cardiaque.
Ainsi, si le cœur bat trop vite et qu’on n’arrive pas à différencier les deux bruits, il faut essayer de
changer le rythme cardiaque en calmant ou stressant l’animal : à ce moment, la fréquence cardiaque
va varier, le grand silence également. Par déduction, on peut retrouver l’ordre des 2 bruits.
Zones d’auscultation apexiennes
La zone apexienne (sous les ventricules G et D) est l’endroit où le TOUM est prédominant. Il est
plus fort du côté gauche car le ventricule doit envoyer le sang dans le système haute pression ce qui
nécessite une mise sous tension plus importante.
Zones d’auscultation basales
La zone basale se situe plus haut, au niveau des oreillettes et des valvules sigmoïdes (c’est-à-dire
vers la partie basale du cœur). Quand on ausculte, on doit passer progressivement de la zone
apexienne jusqu’à celle basale.
Cette zone se situe sous l’épaule, donc elle n’est pas forcément facile à examiner chez certaines
races comme le bouledogue anglais.
Le TA est plus net et sec que le toum ; il est aussi toujours moins fort.

Médecine – Examen cardiovasculaire- page 510
Fréquence cardiaque (FC)
Au premier examen clinique d’un animal il faut prendre l’habitude de prendre sa fréquence
cardiaque et de la noter. Cela permet d’avoir une FC de référence que l’on pourra comparer lors des
prochaines visites de l’animal, et ainsi détecter un éventuel trouble de la fréquence cardiaque. Si la
variation dépasse 30bpm, il peut y avoir un problème.
Pour mesurer la FC, on compte le nombre de TOUM-TA sur 15s et on multiplie la valeur
par 4. On la compare ensuite aux valeurs attendues :
- pour un chat : 150 à 200 bpm (battements par minute), ces valeurs sont majorées car les
chats sont toujours stressés lors des consultations. Au-delà de 200 bpm, il est difficile de
compter et on risque de se tromper.
- pour un chien : les variations sont marquées, selon le poids et l’état de stress de l’animal, les
valeurs sont de :
- 80 à 130 bpm pour les grands chiens
- 100 à 160 bpm pour les petits chiens
Rq : La bradycardie peut également être le signe d’un trouble cardiaque.
Exemple de bradycardies anormales : 80 bpm pour un westie
100 bpm pour un chat
Arythmie respiratoire sinusale
Petit rappel : chez le chien, le rythme cardiaque peut être irrégulier de façon physiologique, avec
des phases d’accélération puis de ralentissement du rythme cardiaque.
En effet, au cours de l’inspiration, la pression intra thoracique diminue ce qui provoque une
dilatation du tronc artériel et donc, une diminution de la pression artérielle. Il y a ainsi intervention
du baroréflèxe qui, en diminuant le tonus vagal, fait augmenter la FC. Au cours de l’expiration,
les mécanismes inverses ont lieu et conduisent à une diminution de la FC.
Au cours de l’auscultation, on entend alors une FC irrégulière, en vague. On peut se repérer aux
mouvements du thorax pour vérifier que l’augmentation de la FC a bien lieu lors de l’inspiration.
Attention, cela est physiologique chez les animaux sous influence vagale, ce qui n’est pas le cas du
chat.
Facteurs de variation de la fréquence cardiaque
La chaleur, le stress, une insuffisance cardiaque sont des facteurs pouvant augmenter la FC. Au
contraire, un entraînement sportif, une hypertension peuvent diminuer cette FC.
Il est donc important de connaître le statut de l’animal qu’on examine pour ne pas s’étonner si, par
exemple, sa FC est très basse alors que l’animal est très sportif.
D’autres facteurs influent sur la FC: troubles du rythme, choc
Il existe d’autres irrégularités :
- variations brutales de la FC, soit due à un stress brutal de l’animal, soit à une brady ou tachy
arythmies (non liées au stress)
- « accros » dans le rythme, qui peut être isolé ou très régulier
Bruits surajoutés
= Bruits physiologiques autres bruits que B1 et B2 : B3 et B4. Ils sont inaudibles
normalement.
Les bruits de galop représentent la perception acoustique nette des 3e ou 4e bruits cardiaques. Ils
réalisent un rythme cardiaque à trois temps par addition d’un 3e bruit diastolique. Ils sont
physiologiques chez le chat.
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%