Pharmacie clinique- chapitre 1 (suite) et chapitre 2 Vendredi 29/10

Pharmacie clinique- chapitre 1 (suite) et chapitre 2
1
Vendredi 29/10/10
9H30-11H30
D. Antier
Alice et Claire
L’erreur médicamenteuse (suite)
Comment aborder un patient inobservant ?
Moyens à mettre en œuvre face à la non-observance :
Vouloir : le patient doit adhérer à la décision du traitement en étant convaincu de la nécessité
de ce traitement.
Pouvoir : la capacité physique et les compétences psychologiques et comportementales du
patient suffisent-elles pour qu’il se traite ?
Des déficiences (gestuelles, psychiques) invalideront l’observance du traitement si des
soutiens ne sont pas mis en place.
Savoir : soit avoir les connaissances relatives à la maladie et au bon usage du traitement
(administration, moments de prises, IA alimentaires, effets bénéfiques et indésirables, délai
d’apparition, mode de conservation...)
C’est dans ce contexte qu’intervient la notion d’ETP (Education ThéraPeutique).
L’Opinion Pharmaceutique :
OP= avis motivé d’un pharmacien se basant sur l’histoire pharmaco-thérapeutique d’un
patient à propos de la valeur thérapeutique des traitements prescris par l’ordonnance. L’OP est
donnée par écrit au prescripteur.
Soit OP avec modification de la prescription
Soit OP sans modification de la prescription
1) OP avec modification :
Donc il y a refus de délivrance (impossible, dangereuse). L’OP avec refus de délivrance non
liée à une indisponibilité matérielle du produit impose l’information immédiate du
prescripteur.

Pharmacie clinique- chapitre 1 (suite) et chapitre 2
2
2) OP sans modification :
L’OP suppose un pb pharmaco-thérapeutique (IAM, CI, EI rapporté par le patient etc...) mais
le pharmacien procède quand même à la dispensation. L’OP doit faire étant de l’analyse
approfondie de l’absence du risque pressenti. Une copie de l’OP est systématiquement
conservée à l’officine (dans le dossier du patient).
Les destinataires de l’OP :
Le prescripteur : obligatoire.
L’OP n’a d’intérêt sur le plan thérapeutique et légal que si le prescripteur en a eu
connaissance et a pu réagir en temps utile.
Le patient : éventuellement.
En cas de modification de la prescription le patient peut être avisé des motivations du refus de
délivrance mais attention les raisons donnée au patient peuvent être différentes de celles de
l’OP communiquée au prescripteur pour ne pas fragiliser la confiance du patient en son
médecin.
Aspect médico-légal de l’OP :
L’OP peut permettre de clarifier les responsabilités respectives du pharmacien et du médecin.
La mention expresse d’un dépassement des doses suppose une justification du prescripteur
mais elle n’exonère aucunement le pharmacien de responsabilités. Idem si le médecin écrit «
je confirme » ou « je dis » : cela ne soustrait pas le pharmacien à ses responsabilités légales
en cas de danger avéré.
Cas de l’OP relative à l’inobservance :
= avis de non-concordance entre la fréquence à laquelle un patient retire un médicament et la
fréquence prescrite.
Soit une demande hâtive= retrait d’une quantité d’un médicament > 20% par rapport a la
quantité prévue par l’ordonnance.
Soit une demande tardive= idem mais <20%.
L’inobservance sera avérée à partir du profil des renouvellements d’ordonnance par rapport à
une période minimale de 90 jours. D’où l’intérêt de tenir un dossier-patient à la pharmacie.
Cette OP s’adresse autant au prescripteur qu’au patient.

Pharmacie clinique- chapitre 1 (suite) et chapitre 2
3
Comment intervenir de façon efficace avec le prescripteur ?
Pour rédiger une OP destinée au prescripteur :
- Bien documenter l’intervention.
- Préciser les éléments relevant de l’état du patient et susceptible de motiver une
modification de traitement.
- Recommander une alternative s’il y a lieu.
Le message délivré par l’OP doit être destiné à optimiser les soins dispensés aux patients
et non à dénoncer une erreur.
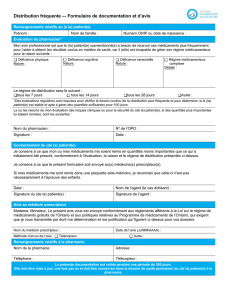
Enregistrement de l’OP a la pharmacie :
1. Tampon de la Pharmacie
2. Date de la prescription et de l’OP
3. Nom de pharmacien signataire
4. Identité du patient
5. Détail de la prescription
6. Cause du déclenchement de l’OP
7. Banque de données si alerte informatique
8. Commentaires éventuels du pharmacien
9. Copie du courrier ou du fax adressé au prescripteur
10. Numéro chronologique type AA/MM/JJ/HH/mm
NB : vous pouvez trouver le formulaire de l’OP en téléchargement sur le site du conseil de
l’Ordre.

Pharmacie clinique- chapitre 1 (suite) et chapitre 2
4
Chapitre 2-Les interactions médicamenteuses
IAM= modifications in vivo des effets d’un PA par un autre PA ou par l’alimentation. On
observe alors des conséquences variables selon les médicaments et selon les patients :
- Plus ou moins efficaces
- Plus ou moins d’effets indésirables
Donc des IAM peuvent êtres redoutées ou recherchées.
Les 2 mécanismes des IAM :
1. IAM pharmaco-cinétiques :
Peu prévisibles
Liées à la physiopathologie du malade (IR, IH, âge)
Non extrapolables entre les PA d’une même classe
Survenant à une étape du devenir du PA (ADME)
a) Au niveau de la résorption :
Les chélateurs (charbon activé, anti-acides, colestyramine) diminuent la résorption de nbx
médicaments par complexation.
Ex : tétracyclines et cations
CAT : ne administrer avec les anti-acides ou le lait ( Mg2+).
b) Au niveau de la fixation protéique :
Seule la fraction libre d’un PA est responsable de l’activité pharmacologique. Donc de-
fixation d’un médicament par un autre= élévation brutale de la fraction libre et augmentation
des effets. Sont concernés les PA fortement liés (> 90%) et les MMTE (Médicaments à
Marge Thérapeutique Etroite).
Ex : diminution de 99% à 95% de la fixation protéique qui se traduit par une augmentation de
1 à 4% de la forme libre soit une augmentation d’un facteur 4. La fixation protéique dépend
des caractéristiques acide/base d’un PA.

Pharmacie clinique- chapitre 1 (suite) et chapitre 2
5
Le risque d’IAM est élevé pour les PA à caractère acide faible est très élevé.
Les médicaments « déplacés » sont essentiellement :
- Les AVK
- Les sulfamides hypoglycémiants oraux
Les médicaments « déplaceurs » sont essentiellement :
- La phénylbutazone
- Les salicylés
- Les fibrates
- Les imidazolés
- Les sulfamides antibactériens
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%