File - L2 Bichat 2012-2013

Ronéo n°1 Page 1 / 17
UE12 Appareil respiratoire
Le vendredi 25/01/2013 de 10h30 à 12h30
Pr Heller
Ronéotypeuse : Maud Sair
Ronéolectrice : Laure Blanchard
Cours n°3 :
HISTOLOGIE DE L’APPAREIL
RESPIRATOIRE

Ronéo n°1 Page 2 / 17
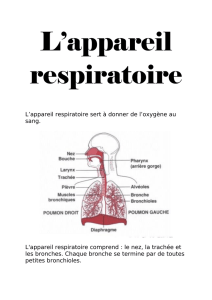
I- Généralités sur l’appareil respiratoire
A- Anatomie
B- Fonctions
II- Approche systématique de l’appareil respiratoire
A- Les voies aériennes supérieures
1) Rappel sur les cornets et sinus
2) Les fosses nasales
3) Le pharynx
B- Les voies aériennes inférieures extra-pulmonaires
1) Le larynx
2) La trachée
3) Les bronches souches
C- Les poumons
1) Le réseau bronchique intrapulmonaire
2) Le parenchyme respiratoire
D- Plèvre et paroi thoracique
D’après le prof, il faut bien connaître la systématique ; c'est-à-dire connaître la composition, de
la lumière à la périphérie, de chaque organe ou partie de l’appareil respiratoire (ex : trachée,
plèvre…) et, toujours d’après lui, ce sont tous les ans les mêmes questions qui tombent.
Les illustrations sont mises à titre d’indication et ne sont pas à connaître (sauf mention
contraire). Pour plus de clarté, vous pouvez vous référer au cours du prof.

Ronéo n°1 Page 3 / 17
I- Généralités sur l’appareil respiratoire
A- Anatomie
Anatomiquement, l’appareil respiratoire comporte plusieurs segments qui sont :
• Les voies aériennes supérieures :
- Les fosses nasales droite et gauche
- Les sinus de la face
- Le pharynx
• Les voies aériennes extra-pulmonaires :
- Le larynx
- La trachée
- Les bronches souches
• Les poumons :
- Les voies aériennes inférieures intra-pulmonaires (bronches et bronchioles)
- Le parenchyme respiratoire (alvéoles)
- L’interstitium avec les voies sanguines et lymphatiques
• La plèvre qui est solidaire de la paroi thoracique.
B- Fonctions
• La fonction ultime de l’appareil respiratoire est l’hématose, c'est-à-dire l’oxygénation
du sang et l’élimination du gaz carbonique. Elle est supportée par les mécanismes
d’inspiration et d’expiration. Ces mécanismes sont d’origine musculaire et sont permis
par la contraction et le relâchement des muscles intercostaux et du diaphragme. La
résultante des forces musculaires est transmise aux poumons par la plèvre.
• Par ailleurs, grâce à l’appareil respiratoire, l’air inspiré est toujours :
- humidifié
- réchauffé
- épuré ou filtré, pour empêcher certains éléments de passer, tels que le pollen,
les acariens…
Grâce à l’épuration, les particules > 10µm sont arrêtées au niveau des voies supérieures.
Cependant, les particules < 10µm peuvent pénétrer à l’intérieur des voies inférieures et
les particules < 3,5 µm (les particules diesels par exemple) peuvent s’insinuer au fond
des poumons. Ces particules peuvent être à l’origine de pathologies.

Ronéo n°1 Page 4 / 17
Ces mécanismes d’humidification, de réchauffement et d’épuration se font à différents
niveaux dans les voies aériennes : au niveau des voies supérieures, des voies inférieures
extra-pulmonaires et des voies inférieures intra-pulmonaires.
II- Approche systématique de l’appareil respiratoire
Histologiquement, on distingue au niveau de l’appareil respiratoire :
• Les voies aériennes supérieures qui comprennent, de la lumière à la périphérie et
selon la localisation :
- Un épithélium qui peut être de 3 types : respiratoire, malpighien non kératinisé ou
olfactif.
- Un chorion conjonctivo-élastique composé de fibres de collagène (de type I et V), de
fibres de réticuline (collagène de type III) et de fibres élastiques. Le chorion contient
aussi des mastocytes avec des cellules lymphoïdes diffuses ou regroupées en follicules.
- Des glandes exocrines : muqueuses, séreuses ou séro-muqueuses. La prédominance
est variable selon la localisation.
- Un cartilage : toujours hyalin sauf au niveau de l’épiglotte où il est élastique (ce qui
permet l’obturation des voies respiratoires lors de la déglutition).
- Un tissu musculaire : majoritairement de type lisse, involontaire, sauf au niveau de
l’organe de la phonation situé dans le larynx. La phonation implique la mise en marche
de muscles volontaires.
• Les alvéoles : épithélium pavimenteux spécialisé.
• Les plèvres : épithélium pavimenteux simple.
On pourra individualiser les segments de l’appareil respiratoire en fonction de la
composition en ces éléments.
A- Les voies aériennes supérieures
1) Rappel sur les cornets et les sinus
• Les cornets, au nombre de 3 (supérieurs, moyens et inférieurs), sont des dépressions
de la muqueuse des fosses nasales.

Ronéo n°1 Page 5 / 17
• Les sinus sont des cavités paires
encastrées dans le massif osseux facial et
qui communiquent avec les cornets (et
donc les fosses nasales). Ils sont
normalement vides. En cas d’infection, ils
se chargent de liquide ou de sérosités ;
c’est la sinusite.
• Les sinus comme les cornets sont tous
recouverts par un épithélium respiratoire
pseudo-stratifié qui repose sur un
chorion plus mince et plus pauvre en
éléments veineux et glandulaires que
celui de la zone respiratoire.
2) Les fosses nasales
Elles sont au nombre de 2 (droite et gauche) et se divisent histologiquement en 3
zones :
• Le vestibule, c’est la cavité la plus antérieure, correspondant à la fraction
cartilagineuse des fosses nasales.
• La zone olfactive revêt le toit des fosses nasales et est composée d’un épithélium très
spécialisé capable de détecter les odeurs (Elle ne sera pas étudiée cette année).
• La zone respiratoire, c’est la partie la plus profonde, correspondant au reste des
fosses nasales et c’est une fraction osseuse.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
1
/
17
100%