Corrig ple A dcembre 04

Pr J.L. REY
CAS CLINIQUE
Monsieur M…a 70 ans. Il a des antécédents de diabète de type II, de
fibrillation auriculaire paroxystique évoluant depuis 6 ans, de nécrose
myocardique inférieure 4 ans auparavant. Son traitement comporte :
- GLUCOPHAGE 1 000 2 par jour,
- TENORMINE 100 mg par jour,
- FLECAINE LP 200 mg par jour,
- ADALATE 10 mg 3 cp par jour,
- CORVASAL 2 mg x 3,
- TRINIPATCH 10 mg
Il est hospitalisé pour une syncope survenue en position debout avec
récupération rapide de la conscience.
L'examen montre un cœur régulier, TA à 11/6 (habituellement 14/7),
l'absence de signes d'insuffisance cardiaque, la présence d'un souffle carotidien
droit. L'ECG montre un rythme sinusal, un bloc de branche droit complet.
1. Le traitement actuel est-il adapté à la pathologie du patient. Sinon
indiquez pourquoi ?
2. Quelle(s) étiologie(s) et mécanisme(s) sont à rechercher dans la
genèse de cette syncope
3. Indiquez les examens complémentaires à effectuer et quel sera
leur apport pour le diagnostic
4. Pour chaque possibilité diagnostique, indiquez la conduite à tenir

Pr J.L. REY
CORRIGE
1. Le traitement actuel est-il adapté à la pathologie du patient :
- La Flécaine est contre-indiquée en cas de cardiopathie ischémique du
fait de son effet arythmogène possible en situation d'ischémie
myocardique ; elle ne devrait pas être utilisée chez un patient ayant des
antécédents de nécrose myocardique ; le seul antiarythmique utilisable
dans cette situation est l'Amiodarone.
- Les calciums bloqueurs dérivés des Dihydropyridines comme l'Adalate
sont à éviter dans les suites d'une nécrose myocardique.
- Nous n'avons pas d'information sur la fonction ventriculaire gauche,
mais si celle-ci est déprimée, le patient pourrait bénéficier également
d'un traitement par IEC ou même systématiquement dans les suite de
l'infarctus (Etude EUROPA).
- Le patient n'a pas de traitement antiagrégant plaquettaire qui a montré
son efficacité pour réduire les récidives d'infarctus. Il devra donc
bénéficier d'un traitement antiagrégant par Aspirine à la dose de 100
mg par jour.
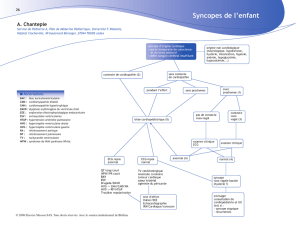
2. Etiologie et mécanisme à rechercher dans la genèse de cette syncope :
- un malaise hypoglycémique peut être éliminé par les caractères
cliniques de la syncope et par ailleurs le Glucophage n'entraine pas
d'hypoglycémie.
- Il existe peut-être une sténose carotidienne droite (souffle carotidien),
mais la sténose carotidienne n'entraine pas habituellement de syncope
- Une hypotension peut être évoquée car la syncope est survenue en
position debout et la pression artérielle est basse et par ailleurs le
patient est soumis à un traitement qui comporte 3 vasodilatateurs :
Adalate, Corvasal et Trinipatch.
- un trouble du rythme ou de la conduction peut être évoqué :
o une fibrillation auriculaire paroxystique en raison des
antécédents de fibrillation auriculaire susceptible d'entrainer une
syncope par la baisse du débit cardiaque qu'elle entraine (perte
de la systole auriculaire, raccourcissement du temps de
remplissage)
o une tachycardie ventriculaire toujours possible chez ce patient
ayant des antécédents de nécrose myocardique
o une dysfonction sinusale ou surtout un bloc auriculo-
ventriculaire paroxystique du fait de la présence d'un bloc de
branche droit complet

Pr J.L. REY
3. Indiquez les examens complémentaires à effectuer et leur apport pour le
diagnostic :
- dans le cadre d'un malaise par hypotension un monitorage de la
pression artérielle peut être effectué à la recherche d'épisodes
d'hypotension, notamment post-prandial
- un enregistrement holter à la recherche d'épisodes de fibrillation
auriculaire paroxystique, de dysfonction sinusale ou de bloc auriculo-
ventriculaire paroxystique
- une exploration électrophysiologique après arrêt de la Flécaine est
indispensable afin d'étudier la conduction auriculo-ventriculaire
notamment par la mesure de l'espace HV : un allongement de celui-ci
signifie un retard de conduction sur la branche gauche contro-latérale
et la probabilité d'un bloc auriculo-ventriculaire paroxystique. D'autre
part une stimulation ventriculaire programmée doit être effectuée de
manière systématique à la recherche d'une tachycardie ventriculaire
déclenchable à partir de la zone d'infarctus.
- Un doppler des troncs supra-aortiques sera effectué pour rechercher
une sténose carotidienne droite tout en sachant qu'elle n'est
certainement pas à l'origine de la syncope.
4. Pour chaque possibilité diagnostique indiquez la conduite à tenir
- en cas d'hypotension on pourra arrêter 1 ou 2 médicaments
vasodilatateur, notamment le calcium bloqueur qui n'a pas d'indication
formelle en l'absence d'ischémie résiduelle, ainsi que le Corvasal ou le
dérivé nitré.
- En cas de fibrillation auriculaire paroxystique, il faudra discuter
l'introduction d'Amiodarone et donner de façon systématique un
traitement anticoagulant par AVK avec un INR entre 2 et 3, bien
entendu la Flécaine sera arrêtée.
- En cas de dysfonction sinusale ou de BAV paroxystique au Holter ou
encore de mise en évidence d'un allongement de l'espace HV à
l'exploration endocavitaire, un stimulateur cardiaque sera implanté.
- En cas de tachycardie ventriculaire déclenchable à l'exploration
électrophysiologique, il sera discuté l'implantation d'un défibrillateur.
1
/
3
100%