à partir de la bipolarité de base (extrêmes d`hyper. et hypotonie…), il

1
Le tonus musculaire
est l’état permanent de tension qui s’exerce sur les muscles afin de s’opposer à
l’action de la gravité sur le corps humain.
Rôles du tonus
Le tonus a pour fonction d’assurer :
le maintien des positions antigravitaires et de la posture (par le jeu des
contractions toniques),
la préparation à la contraction phasique (mise en tension de l’élasticité
musculaire).
la base de la motricité (volontaire ou non), du langage, de la
communication non verbale et de l’expressivité : le soutien (et
l’expression) de l’éveil, de la vigilance, de la motivation et de l’intention (en
lien avec les facteurs psycho-émotionnels et affectifs). [ et il est,
accessoirement, facteur de régulation thermique…]
Le réflexe d'étirement
Généralités:
Il peut être assimilé à un système d'asservissement réglant en permanence
certaines caractéristiques (longueur, voire raideur) du muscle. C'est un réflexe dit
"proprioceptif", car le stimulus auquel il est sensible est l'étirement musculaire.
Il permet, d'une part de maintenir en permanence un "tonus de posture"
indispensable à la position érigée, et d' autre part, de lisser la cinématique du
mouvement volontaire (concept de servo-assistance), en collaborant étroitement à
sa réalisation.
On décrit à ce réflexe une composante "phasique", plus marquée dans les muscles
fléchisseurs, et s'exprimant lors des étirements à vitesse rapide (exemple :
percussion des réflexes ostéo-tendineux),
et une composante "tonique", dominante dans les muscles extenseurs des membres
inférieurs (muscles posturaux, ou antigravifiques, s' opposant à la pesanteur), qui
se manifeste lors des étirements à vitesse plus lente ou étirements continus. C'est

2
l'exagération de la composante tonique qui est rendue responsable du phénomène
spastique.
Organisation élémentaire
Le réflexe d'étirement est organisé au niveau segmentaire ("tranche" de moelle
épinière intégrant des afférences sensitives et produisant des efférences motrices,
dans un territoire bien déterminé ou métamère, possédant une certaine
autonomie), et pluri segmentaire (superposition d' un certain nombre de métamères
adjacents), mais aussi à un niveau supra-spinal, grâce à la participation des centres
nerveux, dont il reçoit une puissante régulation (facilitatrice ou inhibitrice).
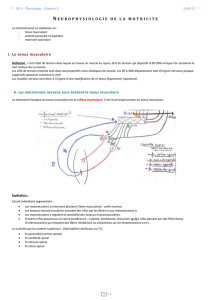
La boucle myotatique
Comme tout système réflexe, la réponse musculaire à l'étirement est organisée en
boucle :
Les éléments principaux de la boucle réflexes sont :
des organes récepteurs spécialisés, les fuseaux neuro-musculaires (sensibles à la
vitesse d'étirement du muscle, ainsi qu'à l'amplitude de l'étirement . *
qui donnent naissance à des afférences primaires (fibres Ia),
et secondaires (fibres II) *
se projetant sur les alpha-motoneurones de la CA de la moelle.
Ceux-ci réagissent au stimulus en provoquant la contraction des fibres musculaires
sous leur dépendance. Cette contraction réflexe s' oppose à l'étirement initial. La

3
correction ainsi apportée est proportionnelle à la variation (de longueur ou de
vitesse) provoquée par l'étirement, mais peut être modulée par les centres nerveux
supra-spinaux, modifiant ainsi l'amplitude de mouvement autorisée.
* le gamma-motoneurone spinal participe également à cette modulation. Il est
capable de modifier le gain du fuseau neuromusculaire, grâce à son action
fusimotrice (contraction des fibres intrafusoriales, modifiant la sensibilité du
récepteur fusorial). Il est également soumis à la régulation supra-spinale.
Le système Golgien
Un autre réflexe intervient, c'est le réflexe dit "réflexe myotatique inverse".
Il est organisé selon le même schéma que le réflexe myotatique :
- l'organe récepteur est un mécanorécepteur tendineux (organe de GOLGI ou
autre mécanorécepteur tendineux), sensible à la tension. Son seuil d'excitation est
plus élevé (environ 30 fois plus) que celui des fuseaux neuromusculaires, mais il
s'abaisse considérablement lorsqu'il existe une contraction musculaire, volontaire
ou réflexe. - la transmission du message proprioceptif est assuré par des fibres Ib,
- qui viennent faire synapse, de façon indirecte, par l' intermédiaire d'un
interneurone (circuit disynaptique), avec l'alpha motoneurone correspondant.
Le résultat est une dépression de l' activité de celui-ci, soit une diminution de la
tension du muscle, visant à protéger l'unité myo-tendineuse. Alors que le réflexe
myotatique est un système d'asservissement du muscle en longueur, le réflexe
inverse est un mécanisme d'asservissement en tension.

4
1-1-1-5 Autres afférences
Enfin, il existe de nombreuses autres afférences (proprioceptives articulaires,
extéroceptives cutanées, nociceptives ...), non impliquées à proprement parler dans
la spasticité, mais partageant une partie du pool des interneurones médullaires
impliqués dans la boucle myotatique.
Ces interneurones reçoivent également les influences des centres nerveux
supérieurs, et sont ainsi des relais majeurs de la régulation supra-spinale.
Ils voient converger vers eux les influx périphériques et les signaux de régulation
supraspinaux.
Il faut envisager le pool des interneurones spinaux comme une sorte de "voie finale
commune" pour de nombreux faisceaux descendants, capables de coordonner et de
contrôler les activités descendantes, segmentaires ou propriospinales, et
fonctionnant comme de véritables centres d'intégration prémoteurs organisés en
réseau .
Différents niveaux toniques
le tonus de fond (ou de base) :
o est constitué de l’état de légère tension, isométrique, des
muscles, involontaire et permanente, même au repos (ne
disparaît pas non plus au moment du sommeil où il y a
persistance aussi des tensions chroniques profondes).
o maintient la cohésion des différentes parties du corps (et
soutient le sentiment d’unité corporelle / de soi)
o représente le substrat de l’affectivité et des émotions (muscles
striés aussi bien que viscéraux) et porte la charge expressive du
mouvement.
o est géré par le tronc cérébral (substance réticulée) et grâce au
réflexe myotatique ; il est lié à la vigilance et à l’éveil, dans une
influence réciproque [ l’endormissement entraîne un
avachissement du corps ; à l’inverse, le redressement de la
posture stimule l’éveil...] et il intervient donc dans la régulation
de l’activité perceptive.
ses excès sont dans le sens de l’hypotonie ou de l’hypertonie.
le tonus postural :

5
o représente l’activité tonique minimale permettant la station
debout et le maintien des équilibres statiques, en différentes
positions, ainsi que dynamiques.
o garantit un niveau de contraction optimum pour l’action
o est sous commande réflexe mais peut aussi être contrôlé
volontairement.
le tonus d’action :
o se définit par la contraction musculaire permettant l’action et le
mouvement ;
o est en principe intentionnel, sous commande volontaire.
La différenciation entre ces trois niveaux de tonus est, à l’origine,
« quantitative » mais peut devenir plus qualitative dans la mesure où il existe
une certaine interdépendance entre eux ainsi que des grandes variations et
modulations chez chacun… ; dans cet exemple où le fait de penser un
mouvement provoque une élévation (très légère...) du tonus dans les muscles
effecteurs de ce mouvement, il reste difficile d’attribuer ce nouveau niveau
tonique local à l’une des catégories considérées…
Régulation tonique et organisation du mouvement
à partir de la bipolarité de base (extrêmes d’hyper. et hypotonie…), il y aura, outre
l’équilibration du tonus entre l’axe et la périphérie, affinement des nuances
toniques dans les différentes musculatures, au services des coordinations de plus en
plus fines et complexes. Cette évolution est liée aux expériences et apprentissages
moteurs, à la sensorialité ainsi qu’au contexte psychoaffectif.
Pour évaluer le tonus musculaire, l’évaluateur mobilise passivement un segment
du patient.
On évalue la résistance passive : on évalue la résistance à la mobilisation
passive des différents segments de membres ; la mobilisation est effectuée à
vitesse moyenne.
On étudie le ballant des articulations distales (cheville, poignet). Pour ce
faire, on empoigne le segment proximal et on lui imprime des mouvements
alternatifs.
Un tonus musculaire est dit normal si les angles mesurés lors de la mobilisation
passive se situent à l’intérieur de limites normales prédéfinies et/ou si la
mobilisation ne rencontre pas de résistance particulière ni de mollesse excessive.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%