J est un enfant âgé de 5 ans, actuellement en classe maternelle

Dans le cadre de ma formation d’éducateur spécialisé, j’ai choisi de réaliser mon stage spécialisé n°2
au sein du Centre Médical Psycho Pédagogique (CMPP). J’ai décidé, avec les conseils de mon
éducateur référent-terrain, de porter mon étude de cas clinique sur « J ». L’enfant J. est très vite entré
en relation. Tous les lundi après midi, nous avions un espace et un créneau horaire (30-45min)
individuel. Durant ce temps, sous le contrôle et l’approbation de l’éducateur référent, je proposais à J.
des activités de découverte par le biais des jeux éducatifs, des jouets, l’ordinateur, le dessin et la lecture
d’album de jeunesse. J’ai longuement hésité à demander l’accord à la maman de J. pour rédiger mon
rapport d’étude de cas clinique. A cette période la maman de J. traversait un passage douloureux dans
sa vie sentimentale. J’ai préféré faire part de mes intentions et de mes doutes à l’ensemble de l’équipe
thérapeutique du CMPP. L’équipe du CMPP ainsi que le psychologue, intervenant dans les réunions de
supervision, m’ont conseillé de rencontrer la mère de J. et de lui poser les questions tout simplement et
surtout de manière la plus humaine possible. L’équipe du CMPP a refusé de me donner leur avis sur le
dossier médical et les problématiques que J. et sa maman sont en train traversés. L’équipe voulait que
je construise moi-même mes représentations vis-à-vis du sujet. Sur ces conseils, j’ai décidé de
rencontrer la maman de « J » afin de lui faire part de ma place de stagiaire éducateur spécialisé et de
mes intentions concernant le travail avec son enfant et la rédaction d’un devoir portant sur les
symptômes, les conséquences, et les orientations éducatives liés à la prise en charge de J. au sein du
CMPP. La maman m’a accordé sa confiance sans quoi je ne pouvais pas rédiger cette étude de cas
clinique.
L’anamnèse
J. est né en 1999. C’est un enfant âgé de 5 ans, actuellement en classe maternelle. Il a eu son premier
rendez vous au CMPP le 24 juin 2004. Il fut tout d’abord pris en charge par le C.A.M.P.S (Le Centre
d’Action Médico Sociale est un établissement ayant pour objet le dépistage et le traitement des enfants
de moins de 6 ans atteints d’un handicap en vue d’une adaptation sociale et éducative dans leur milieu
de vie avec la participation de celui-ci). Il a ensuite été orienté vers le C.M.P.P par la psychologue
scolaire en juin 2004. Le Centre Médico Psycho Pédagogique réalise un diagnostic et met en œuvre
une action éducative et thérapeutique pour les enfants handicapés dont l’inadaptation est plutôt liée à
des troubles neuropsychiques ou à des troubles du comportement par la psychologue scolaire en juin
2004.
J. est issu de parents divorcés. Le père de J., martiniquais de 34 ans, exerce le métier de chauffeur
livreur. Sa maman, jeune femme de 26 ans exerçant la profession de déléguée commerciale, ne
supportait plus la cohabitation avec son mari et a donc demandé le divorce en janvier 2001. Depuis, le
père de J. s’est complètement déchargé de sa fonction paternelle. J. et sa mère se sont donc retrouvés
sans grandes ressources pour vivre et ont été hébergés pendant un temps dans une structure
d’urgence, jusqu’à ce que le C.A.M.P.S les aide à trouver un HLM pour vivre. Aujourd’hui, J. vit seul
avec sa maman et sa petite sœur âgée de 3 ans.
Février 2002, la maman de J. retourne au domicile conjugal, car son ex–mari a trouvé un logement et lui
laisse celui-ci. C’est un appartement de type 3 situé au troisième étage.
Bien que J. possède sa propre chambre, il ne quitte pas sa mère et dort toujours à ses côtés.
Cette dernière se sent dépassée par son rôle de mère et a du mal à s’investir dans des projets. Elle vit
de l’API (Allocation de parent isolé), de l’ASF (L’Allocation de Soutien Familial) et de la SE. Elle obtient
en janvier 2002 le complément AES (Allocation d'éducation spéciale est versée, sans condition de

ressources, aux parents d’enfants handicapés de moins de 20 ans. Une majoration de l'allocation pour
les parents isolés a été mise en place. Elle entre en vigueur le1er janvier 2006).
Pour faciliter ses déplacements, la maman de J. tente de passer son permis qu’elle a déjà raté 4 fois.
La maman de J. a gardé de bonnes relations avec sa belle famille vivant en Martinique. La maman de
J., se sentant trop seule en France pour élever ses deux enfants, projette de partir vivre là bas.
Début 2005, la maman de J. a rencontré un nouveau compagnon. Ce monsieur exerce la profession de
marbrier. Il s’entend bien avec les enfants. Mais depuis quelques mois, il a exprimé un sentiment de
lassitude concernant la situation et la relation « Mère enfant ». Selon lui, cette situation ne peut durer.
« C’est trop lourd pour moi !»
Mi 2005, le médecin psychiatre du CMPP avec l’approbation de la maman de J. a adressé auprès de
l’inspection académique une demande de scolarisation de J. dans une école proche de son domicile, de
façon à simplifier les allers-retours (« école-CMPP-école ») pour la maman de J. qui doit également
s’occuper de sa petite fille. La maman voulait que J. continue à fréquenter l’école maternelle malgré les
réticences de sa maîtresse. Cette dernière se plaignait des comportements de J. La maîtresse d’école a
révélé l’importance des retards scolaires de J. concernant les apprentissages fondamentaux. Selon la
maîtresse, la motricité développée chez J., dans les activités d’exploration spatiale et dans les jeux
d’éveil moteurs, était inquiétante. L’enseignante a constaté que J. produit des comportements qui ne
permettaient pas au groupe-classe d’être dans un climat favorable à l’apprentissage pour tous.
L’enseignant souhaiterait la présence d’un auxiliaire de vie scolaire pour J.
Bilan Médical de J. au C.A.M.P.S en 2002
J. un enfant né à terme avec un accouchement par césarienne pour souffrance fœtal aigue et
présentant de siège après échec des spatules. A la naissance J. pesait 3,130 Kg.
La souffrance fœtale a nécessité une intubation, marquée par la présence de convulsions.
J. a été hospitalisé en réanimation. Une échographie transfontanellaire pratiquée à J. a mis en évidence
une hémorragie sous épendymaire gauche.
J. a été mis sous ventilation assistée pendant 4 jours. Le sevrage s’est déroulé sans difficulté.
En 1999 l’échographie transfontanellaire pratiquée à J. a mis en évidence une hémorragie ventriculaire
bilatérale et une augmentation des tailles des cavités prédominant à gauche. Suite à cette échographie,
il a été pratiqué sur J. une dérivation ventriculo péritonéale.
Bilan Médical de J. au C.M.P.P en 2004
J. a été opéré après la naissance d’une hydrocéphalie (séquelles d’hémorragie néonatale). Il présente
des problèmes auditifs et oculaires. Il a été suivi au CAMPS par un psychologue et une orthophoniste.
J. présente un très gros retard de langage. Il a été pris en charge au CMPP pour des retards de
langage, hydrocéphalie, et trouble du comportement.
Les examens somatiques ont révélés un bon état général avec un bon état staturo pondéral. Le
développement moteur de J. est en nette progression mais toujours marqué par un retard du langage et
de la parole important. J. a acquis la marche à 18 mois. La vision de J. est atteinte d’une amblyopie
bilatérale. J. souffre également de surdité moyenne. Il est appareillé depuis 2001.

En conclusion, J. présente des séquelles hydrocéphale et hémorragie cérébrale qui ont entraîné des
problèmes oculaires, auditifs, troubles de l’équilibre, retard de langage, et trouble du
comportement. Pour toutes ces raisons la prise en charge au CMPP sera à la fois sur le plan
psychologique, éducatif, orthophonique et soutien dans les démarches de demandes sociales avec
l’assistance sociale.
Thématique clinique
A la première lecture des renseignements issus du dossier de suivi personnel de J., j’ai très vite été
orienté par le thème « relation mère enfant » (avec les liens d’attachements, de rupture, stade miroir). Il
m’a fallu admettre l’idée que cette orientation première n’est qu’une hypothèse parmi tant d’autres. Par
ailleurs, il était souligné nulle part dans le dossier médical (rédigé par le médecin psychiatre) que les
problématiques soient liées à la relation « mère-enfant ». Les éléments qui devaient m’orienter dans la
prise en charge éducative de J. sont prioritairement d’ordre médical (origine de la pris en charge de J.
au CMPP). Ainsi j’ai dû définir, tout d’abord, l’hydrocéphalie, l’hémorragie cérébrale néonatale, la
souffrance fœtale aiguë, l’amblyopie. Ensuite, j’ai dû m’informer sur les conséquences de ces
traumatismes. Les recherches sur les signes et les séquelles cliniques présentées par J. m’ont permis
non seulement de mieux comprendre les aspects médicaux, mais plus encore elles m’ont permis de
mieux adapter mes contenus éducatifs. C’est par une meilleure compréhension du sujet dans sa
globalité que l’éducateur spécialisé peut proposer des contenus spécifiques en vue de programmer des
séances adaptées.
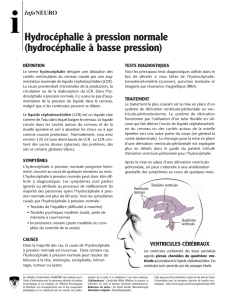
1. L’hydrocéphalie
Hydrocéphalie dérive des mots grecs hydro, qui signifie eau, et cephalê, qui veut dire tête. Comme le
terme l'indique, l'hydrocéphalie est une condition qui existe quand il y a un excès de liquide dans la tête.
L’hydrocéphalie repose sur un circuit perturbé du liquide contenu dans le crâne et la moelle épinière.
Dans des conditions normales, il y a un équilibre entre la production et l’écoulement. Lorsque le liquide
crânien et de la moelle épinière ne peut pas sortir des ventricules cérébraux ou ne peut pas être
absorbé par la voie sanguine, l’hydrocéphalie apparaît.
L’Hydrocéphalie est techniquement un épanchement de liquide séreux dans la cavité crânienne. Le
liquide s'accumule soit dans les ventricules (hydrocéphalie interne, variété la plus fréquente), soit entre
les os du crâne et les méninges, soit entre la dure-mère et l'arachnoïde (hydrocéphalie externe). Elle
est causée, soit par une hypersécrétion de liquide céphalo-rachidien (L.C.R.) soit par une rétention de
ce liquide due au blocage des orifices de communication.
L'hydrocéphalie qui se développe «in utero», c'est-à-dire avant la naissance, peut résulter d'une
malformation congénitale. Les malformations congénitales ne sont pas nécessairement héréditaires
mais peuvent être le résultat d'un mauvais développement du fœtus. C'est le cas entre autres d'une
malformation appelée spina-bifida. L'hydrocéphalie peut aussi résulter de complications associées à
une naissance prématurée ou peut se développer plus tard dans la vie d'un individu suite à une
hémorragie, un traumatisme, la croissance d'une tumeur, une méningite. Quand l'hydrocéphalie survient
après la naissance, on l'appelle hydrocéphalie acquise.

L’hydrocéphalie touche environ 1 à 4 enfants sur 1000. L'hydrocéphalie peut entraîner de nombreux
symptômes qui varient d'une personne à l'autre, tant au niveau de leur présence ou de leur absence
qu'au niveau de leur degré de sévérité.
Dans le cas de J. les symptômes sont les suivants :
Anomalies du crâne et des yeux :
- Augmentation du volume de la tête (périmètre crânien supérieur à la normale pour
l’âge, et déformation du crâne avec front bombant)
- Veines épicrâniennes dilatées et très visibles
- Les yeux en coucher de soleil (rétractation des paupières supérieures vers le haut et
abaissement des globes oculaires)
- Strabisme bilatéral
- Diminution de l’acuité visuelle (J. a des difficultés dans les activités de saisie d’objet
avec le contrôle moteur-vision notamment quand il s’agit de prendre des jouets et de les
reposer exactement dans une boîte. Il préfère toucher la boîte avec l’objet ce qui lui permet par
la suite de remonter jusqu’à l’ouverture de la boîte.
- Trouble de l’équilibre
Les signes neuropsychiques :
- Déficience intellectuelle et retard mental
- Troubles de l'équilibre (J. n’arrête pas de se cogner contre les rebords des meubles.
Ses déplacements sont marqués par des trajectoires incertaines. Les appuis plantaires sont
instables.)
- Très gros retard de langage (J. n’arrive pas à s’exprimer avec des phrases simples. Il
ne structure pas sa phrase. Le Sujet et le Verbe sont indissociés. Il n’arrive pas prononcer les
mots dans leur intégralité. Pour palier ce qu’il ne sait pas ou pour conclure une phrase il emploi
les « eu », « wai » )
Le traitement des hydrocéphalies évolutives consiste en une dérivation du L.C.R. dans une cavité
naturelle où il peut se résorber : oreillette droite par l'intermédiaire d'une valve ventriculo-atriale ou plus
souvent cavité péritonéale grâce à une valve ventriculo-péritonéale.
Dans le cas de J., l’hydrocéphalie qui était la conséquence d’une hémorragie cérébrale néonatale a été
contrôlée grâce à une intervention chirurgicale qui a consisté à effectuer une dérivation ventriculo
péritonéale.

2. L’hémorragie cérébrale Néonatale
La prématurité et la souffrance cérébrale néonatale sont les principales causes d'IMC (infirmités
motrices cérébrales).
On désigne sous le terme de souffrance cérébrale néonatale, les lésions neurologiques de la période
néonatale, sous tendues par un mécanisme de souffrance foetale aiguë. Les malformations, les
atteintes neurologiques de causes infectieuses ou métaboliques sont exclues de ce cadre. La
souffrance cérébrale néonatale est observée chez le nouveau-né chaque fois que les cellules
cérébrales sont privées d'oxygène : c'est l'anoxie néonatale.
Les infirmités motrices cérébrales (IMC) représentent des états pathologiques, non évolutifs,
caractérisés par des paralysies, une incoordination des mouvements et d'autres troubles moteurs. Il n'y
a pas de trouble de la personnalité.
L'infirmité motrice d'origine cérébrale (IMOC) comporte des troubles sensoriels (visuels, auditif) et
l'atteinte des fonctions supérieures (langage, spatialisation, gnosies).
Les accouchements difficiles sont aujourd'hui rarement responsables de cette pathologie grâce au
recours codifié à la césarienne.
Le rôle du traumatisme obstétrical a été mis en évidence en 1828 par Little .Ce médecin a donné son
nom au "syndrome de Little" qui est caractérisé par une paraplégie spasmodique apparaissant dès les
premiers mois de la vie chez des enfants venus au monde après un accouchement difficile en état
d'asphyxie. Ce syndrome entre dans le cadre général des encéphalopathies infantiles.
La souffrance foetale aiguë peut également résulter d'une anoxie intra-utérine provoquée par une
anomalie du placenta ou du cordon, une grossesse prolongée, une hypotension artérielle, une
insuffisance respiratoire chronique, un diabète etc. La prématurité, la dysmaturité, les grossesses
gémellaires etc... sont des facteurs favorisants.
L'anoxie cérébrale peut également se constituer après la naissance lors d'une hémorragie cérébro-
méningée, d'un collapsus cardiovasculaire, d'une malformation cardiaque ou pulmonaire, mort subite
inexpliquée du nourrisson récupérée, état de mal convulsif, arrêt cardiaque, encéphalite etc., toutes
circonstances qui entraînent la baisse ou l'arrêt prolongé de la vascularisation du cerveau.
Les troubles moteurs élémentaires sont liés aux lésions cérébrales qui perturbent les ajustements
précis entre muscles agonistes, antagonistes et synergiques. Chez l'enfant normal, ces ajustements
inconscients règlent la posture et le mouvement volontaire.
Les troubles de la conscience sont constants depuis la somnolence jusqu'au coma profond. Les
réflexes archaïques sont abolis ou incomplets. Les troubles du tonus comportent une hypotonie globale
avec aréactivité entrecoupée d'accès d'hypertonie trémulante.
Une hyperexcitabilité neuromusculaire, un cri aigu "neurologique", des convulsions, des paralysies, des
troubles de la succion et de la déglutition, des mouvements anormaux des globes oculaires et de
mâchonnement automatique complètent le tableau neurologique. Une instabilité thermique, des troubles
du rythme cardiaque, des apnées avec cyanose, des crises vasomotrices achèvent de caractériser l'état
de souffrance cérébrale néonatale.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
1
/
22
100%