Physiologie du système hypothalamo-hypophysaire
Physiologie endocrinienne.
Cours d’Inès Masmoudi. PCEM2 2009-2010.
LE SYSTEME HYPOTHALAMO-HYPOPHYSAIRE
I. Rappels anatomo-histologiques
Hypothalamus
- C’est une petite structure à la base du cerveau ne pesant que 4 grammes.
- Elle constitue les parois du 3ème ventricule.
- Elle est reliée à sa base à l’hypophyse. La partie qui relie les deux est la tige pituitaire.
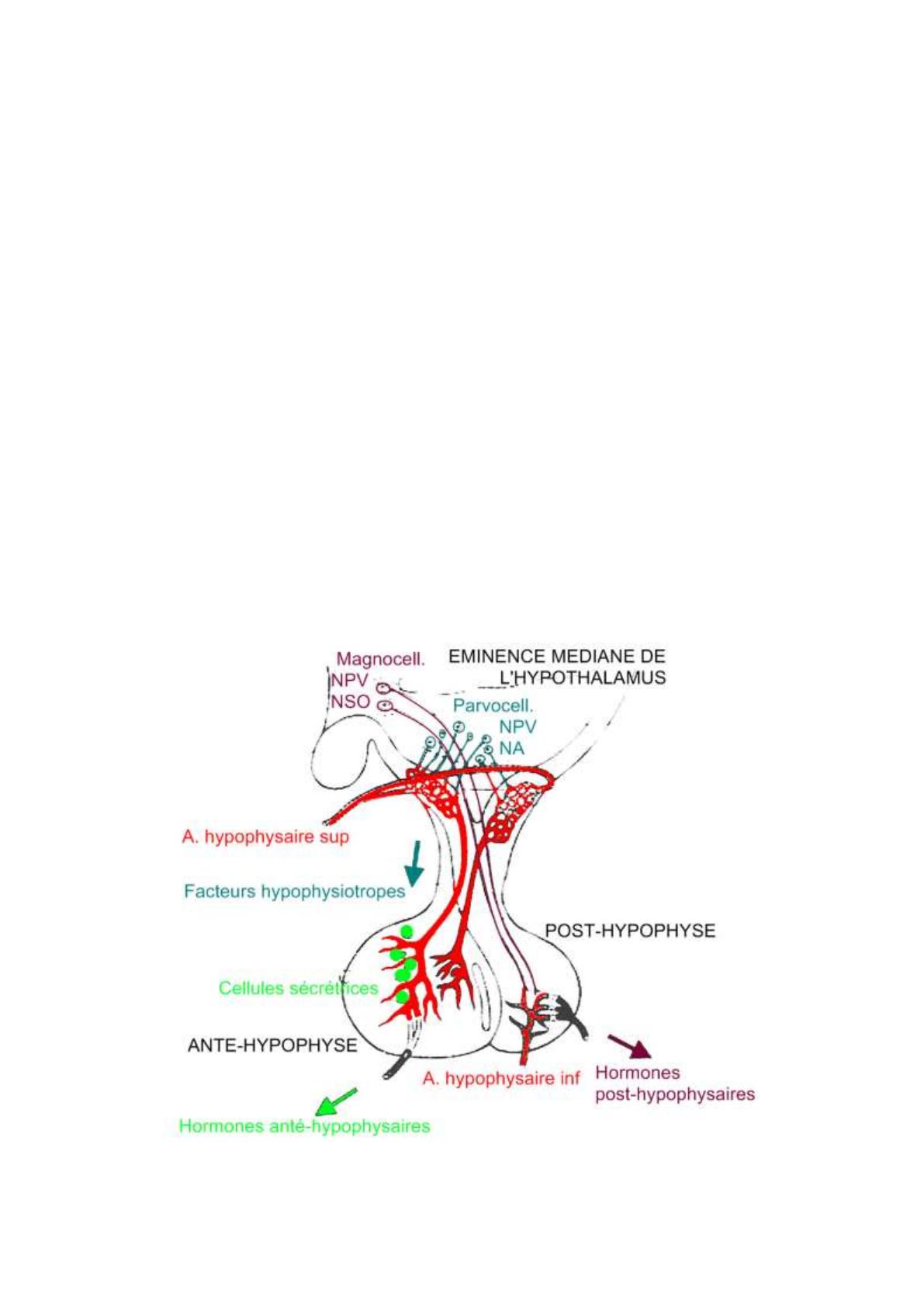
- L’éminence médiane correspond à la partie inférieure de l’hypothalamus.
Hypophyse
- C’est une glande endocrine à part entière.
- C’est une petite glande ne pensant pas plus qu’un demi crane.
- Elle est située dans la selle turcique de l’os sphénoïde.
- Il est constitué de deux parties :
o La partie antérieure appelée l’antéhypophyse ou adénohypophyse.
o La partie postérieure appelée la posthypophyse ou neurohypophyse.
- L’antéhypophyse est vascularisé par l’A. hypophysaire supérieur. Elle constitue un réseau de
capillaire, un système porte, avant d’aller vasculariser l’antéhypophyse.
- La posthypophyse est vascularisé par l’A. hypophysaire inférieure.

Physiologie endocrinienne.
Cours d’Inès Masmoudi. PCEM2 2009-2010.
1. Hypothalamus
- Dans l’hypothalamus il existe deux systèmes de neurones :
o Le système magnocellulaire : il s’agit de gros neurones avec un long axone.
o Le système parvocellulaire : il s’agit de petits neurones.
a. Neurones magnocellulaires
- Ces neurones magnocellulaires sont retrouvés essentiellement dans deux noyaux :
o Le noyau para-ventriculaire (NPV).
o Le noyau supra-optique (NSO).
Si on suit les axones de ces neurones magnocellulaires ils arrivent dans la posthypophyse. Les
neurohormones sécrétés par ces neurones sont donc déversés dans le sang au niveau de la
posthypophyse.
Ils sont appelés hormones post-hypophysaire par abus de langage (elles ne sont pas sécrété dans
cette région, elles y ont juste déversées).
b. Neurones parvocellulaires
- Les neurones parvocellulaires se retrouvent surtout dans :
o Le noyau para-ventriculaire (NPV).
o Le noyau arqué (NA).
- Ces neurones sécrètent aussi des neurohormones qui sont elles déversées dans le sang au niveau
de l’éminence médiane avant de se rendre par la circulation au niveau de l’antéhypophyse.
- Les hormones sécrétées de cette manière là ont un trophisme sur l’antéhypophyse : ce sont des
facteurs hypophysiotropes. Elles agissent sur des cellules sécrétrices de l’antéhypophyse appelés
adénocytes.
2. Hypophyse
a. La posthypophyse ou neurohypophyse
- La neurohypophyse reçoit des neurones hormones sécrétées par le système magnocellulaire.
C’est au niveau de la neurohypophyse que ces hormones passent dans le sang. Il existe deux
hormones :
o L’ocytocine (OC).
o L’hormone antidiurétique (ADH).
b. L’antéhypophyse ou adénohypophyse
- Dans l’antéhypophyse il y a des cellules sécrétrices (il n’y en a pas dans la posthypophyse). Il
existe cinq types de cellules :
o Les cellules somatotrophes (50%).
o Les cellules gonadotrophes (15%) et thyréotrophes (15%).
o Les cellules corticotrophes (5%) et lactotrophes (5%).
Ces cellules là sécrètent des hormones antéhypophysaire.
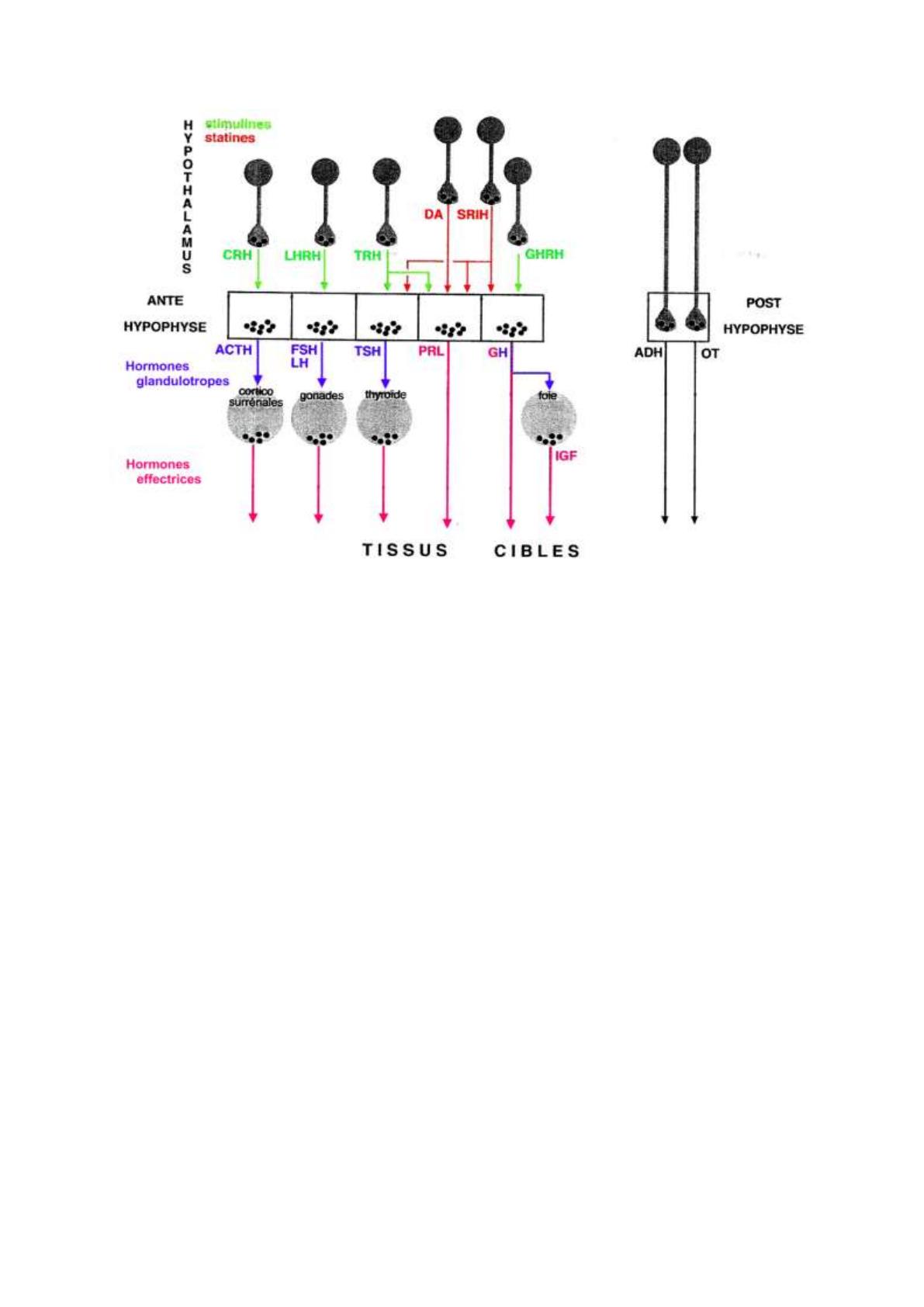
- Pour l’adénohypophyse il existe :
o Des hormones glandulotropes (agissant sur d’autres glandes endocrines) appelées
tropines. Il en existe quatre.
o Des hormones effectrices.

Physiologie endocrinienne.
Cours d’Inès Masmoudi. PCEM2 2009-2010.
- Ces hormones de l’adénohypophyse sont :
o Les cellules corticotrophes sécrètent la corticotropine (ACTH) qui agit sur les
corticosurrénales.
o Les cellules gonadotrophes sécrètent la folliculotropine (FSH) et la lutéotropine (LH) qui
agissent sur les gonades.
o Les cellules thyréotrophes sécrètent la thyrotropine (TSH) qui agit sur la thyroïde.
o Les cellules lactotrophes sécrètent la prolactine (PRL) qui n’est pas une hormone
glandulotrope mais une hormone effectrice.
o Les cellules somatotrophes sécrètent l’hormone de croissance (GH) peut :
o Soit être une hormone glandulotrope qui agit sur le foie pour qu’il sécrète
l’insuline-like-grown-factor (IGF).
o Soit être une hormone effectrice.
- Il existe des facteurs d’inhibition et de stimulation qui agissent sur l’antéhypophyse. Ces
stimulines ou des statines sont des neurohormones sécrétées par l’hypothalamus :
o La corticostimuline (CRH) stimule les cellules corticotrophes.
o La gonadostimuline (LHRH) stimule les cellules gonadotrophes.
o La thyrostimuline (TRH) stimule les cellules thyréotrophes mais aussi les cellules
lactotrophes.
o La somatostimuline (GHRH) stimule les cellules somatotrophes.
o La somatostatine (SRIH) inhibe les cellules somatotrophes, mais aussi les cellules
thyréotrophes et lactotrophes.
o La dopamine (DA) inhibe les cellules lactrotrophes.
II. Les facteurs hypophysiotropes de l’hypothalamus
- L’hypothalamus est un système neuroendocrine qui sécrète des neurones hormones. Parmi ces
neurohormones on retrouve des facteurs hypophysiotropes synthétisés par le noyau
parvocellulaires.
- Elles sont synthétisées dans l’éminence médiane de l’hypothalamus, il s’agit d’hormones de rang
supérieur qui influence la sécrétion des facteurs hypophysaire.
- Il s’agit de facteurs de stimulation appelée stimulines ou des libérines notées de RF (Releasing
Factor) ou RH (Releasing Hormone).
o La corticostimuline (CRH) synthétisée au niveau de NPV.
o La gonadostimuline (LHRH ou GnRH) synthétisé au niveau du NA.
o La thyréostimuline (TRH) synthétisée au niveau du NPV.
o La somatostimuline (GHRH) synthétisée au niveau du NA.
- Il s’agit également de facteurs d’inhibition appelée statines notés IF (Inhibiting Factor) ou IH
(Inhibiting Hormone).
o La somatostatine (SRIH ou SIH ou SMS) synthétisée au niveau du NPV.
o La prolactostatine (DA ou PIF) synthétisée au niveau du NA.
- Pour chaque hormone on étudie :
o Sa structure.
o La manière dont elle est synthétisée.
o Si elle circule libre ou non.
o Sa demi-vie.

Physiologie endocrinienne.
Cours d’Inès Masmoudi. PCEM2 2009-2010.
o Ses effets.
o Le contrôle de sa sécrétion.
o Quelques éléments de physiopathologie.
1. Structure
- Ces hormones sont des peptides sauf la dopamine (prolactostatine). Ce sont des chaines
d’acides aminées plus ou moins longues :
o 44 acides aminés pour la GHRH (la plus grande).
o 3 acides aminés pour la TRH.
2. Synthèse
- Elles sont synthétisées sous forme de précurseurs (pro-hormone voir pré-pro-hormone) et
produites dans l’organisme en très faible quantité.
- Il y a été développé des formes de synthèse de ces hormones utilisées en thérapeutique et des
tests qui servent à interroger le système.
3. Transport sanguin et demi-vie
- Il s’agit de peptides dont ils circulent libres et rapidement.
- Leur demi-vie est courte, leur action sur l’antéhypophyse est donc limitée.
4. Sécrétion et mode d’action cellulaire
- Leur sécrétion se fait de manière pulsatile et dans certains cas elle est circadienne, en particulier
pour :
o La corticostimuline.
o La gonadostimuline.
- Du point de vue des récepteurs ce sont des récepteurs membranaires liés aux protéines G.
o CRH, GRH, LHRH via l’AMPc (adénylate-cylase).
o TRH et LHRH via l’IP3 (PKC).
Le contrôle de la sécrétion
- Il se fait surtout via des feedbacks négatifs à point de départ :
o Les hormones périphériques.
o Ou leurs métabolites.
- Leur contrôle peut s’effectuer également par le SNC, en particulier par des structures de
l’hypothalamus (qui intègre des signaux venant du thalamus, du système limbique et de la
réticulé) ce qui explique que la sécrétion peut être modulée et modifiée dans certaines
circonstances :
o Le stress.
o Les changements de température.
o L’exercice physique.
Cela est particulièrement vrai pour les hormones antéhypophysaires effectrice (PRL et GH).
Physiologie endocrinienne.
Cours d’Inès Masmoudi. PCEM2 2009-2010.
III. Les hormones post-hypophysaire
- Elles sont au nombre de deux :
o L’hormone antidiurétique (ADH).
o L’ocytocine (OC).
- Toutes les deux sont synthétisés par les noyaux magnocellulaires de l’hypothalamus et qui sont
transportés au niveau de la posthypophyse qui ne fait que les libéré.
1. L’hormone antidiurétique (ADH)
- L’ADH était ancienne appelé la vasopressine ou encore l’arginine-vasopressine (AVP). La
première étude de cette hormone a montré que son premier effet est la vasodilatation. En
réalité son effet majeur et l’effet antidiurétique.
a. Structure – Transport – Demi-vie
- C’est un peptide de 9 acides aminés sécrété par les noyaux supra-otique et para-ventriculaire
sous forme d’un précurseur le pré-pro-peptide.
- Ce pré-pro-peptide contient :
o Un peptide signal.
o Un peptide long : la neurophysine. Son dosage permet d’évaluer la quantité de synthèse
de l’hormone car elle l’accompagne dans ses déplacements intracellulaires.
o Une glycoprotéine.
o La vasopressine.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
1
/
17
100%