Lomboradiculalgies - Formation Médecine du Travail

Lomboradiculalgies
Yannick Hurdequint – Anne Carrère
Journées de validation - Dijon - mars 2005
Classification
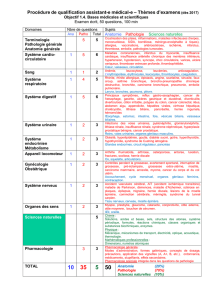
1 - Lombosciatiques communes :
- lombosciatiques discales
- lombosciatiques arthrosiques
2 - Lombocruralgies
3 - Lomboradiculalgies symptomatiques diverses, rachidiennes ou extrarachidiennes :
- inflammatoires
- infectieuses
- tumorales…
4 – Lombalgies post-opératoires

-
I - LOMBOSCIATIQUE
PAR HERNIE DISCALE
A - INTRODUCTION
1- Définition
Une lombosciatique discale est une douleur empruntant le trajet du grand nerf sciatique : d’origine
lombaire, elle irradie à une fesse puis au membre inférieur, pour descendre jusqu’au pied.
Elle résulte d’un conflit discoradiculaire (conflit entre l’une des racines du nerf sciatique L5 ou S1 et le
disque correspondant). Le nerf sciatique est issu des racines nerveuses lombaires qui partent de la
terminaison de la moelle épinière (queue de cheval) et sortent par les trous de conjugaison en dessous
des vertèbres correspondantes. A chaque niveau il y a deux racines, l’une antérieure motrice, et l’autre
postérieure, sensitive.

L’inflammation et /ou la compression d’une des racines L5 ou S1 du nerf sciatique à son émergence de
la colonne vertébrale sont responsables de la crise douloureuse.
Le trajet douloureux correspond au territoire d’innervation sensitive de la racine en cause (voir
clinique).
2- Physiopathologie :
Le disque intervertébral a un rôle de ressort (écarte les plateaux vertébraux sus et sous-jacents), doublé
d’un rôle d’amortisseur des chocs et de répartiteur des pressions.
Il est de nature fibrocartilagineuse. Le centre (nucleus pulposus) est un noyau gélatineux sous pression,
déformable mais incompressible. Il est constitué d’une gelée de protéoglycanes très hydrophiles. Elles
gonflent en retenant l’eau, maintenant ainsi une pression positive à l’intérieur du disque. Cela permet
d’équilibrer la compression mécanique provoquée par le poids du corps, les mouvements, les efforts de
soulèvement…Ce noyau se déshydrate progressivement dans la journée, pour reprendre son volume
initial dans la nuit. Il est retenu par un anneau fibreux (l’annulus) ancré à la périphérie des plateaux
vertébraux. Celui-ci est constitué de fibres collagènes organisées en trame grillagée plus dense en
périphérie. A l’arrière du disque les vertèbres sont unies par le ligament intervertébral postérieur.
1 : nucleus pulposus
2 : annulus
La hernie discale est en relation avec une altération du disque intervertébral . L’anneau fibreux du disque
lombaire se fissure, et sous l’effet des contraintes mécaniques, une partie du nucleus pulposus fait
effraction au travers des fibres de collagène vers la périphérie du disque.

o Différentes formes de hernies discales :
hernie « sous-ligamentaire » : elle est contenue dans le disque. Le nucleus
bombe sous le ligament postérieur, provoquant une contrainte de la racine du
nerf sciatique.
hernie « extrue » : il y a rupture des lamelles de l’annulus et la hernie est dans
le canal.
hernie « exclue » ou hernie libre : Il y a rupture du ligament postérieur et le
nucleus s’échappe dans le canal vertébral.

o Différentes localisations de hernies discales lombaires :
hernie postéro-latérale : la plus fréquente (93%). En effet, si le ligament
intervertébral postérieur est très résistant dans sa partie médiane, il est plus
fragile sur les côtés. La hernie postéro-latérale comprime les racines du nerf
sciatique au niveau de l’émergence de leur gaine durale. Ainsi, une hernie
L4-L5 comprime la racine L5, et une hernie L5-S1 comprime la racine S1.
hernie médiane : migration du nucleus sur la ligne médiane
hernie foraminale : hernie latérale dans le foramen
3- Survenue en milieu professionnel :
Les lombosciatiques peuvent se manifester :
de façon aigüe : accidents de travail liés à une sollicitation brutale du rachis et à des
mouvements inappropriés.
de façon chronique : les sciatiques chroniques par hernie discale L4-L5 ou L5-S1 ne sont
reconnues que depuis le 15 février 1999 comme maladies professionnelles, et
indemnisables au titre des tableaux 97 et 98 du régime général.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
1
/
30
100%