Le sang

1 Hématologie 2005
Le sang
1. Définition et notion
Le sang est un liquide biologique circulant composé d’éléments figurés (globules) qui sont en
suspension et d’éléments en solution.
Tube à essais
avec anticoagulant
Tube à essais
sans anticoagulant
L’essentiel des liquides de l’organisme sont réparties entre différents compartiments :
Compartiment intra cellulaire avec la majorité de l’eau
Compartiment extra cellulaire incluant un compartiment circulant qui correspond
aux liquides contenus dans les vaisseaux
Les grosses molécules (globules rouges, plaquettes…) ne peuvent franchir les membranes, seuls
les leucocytes ont la capacités de se déformer. Les échanges concernent les petites molécules
(ions, glucides…) et s’effectuent entre compartiment intra et extra cellulaire ainsi que entre les
compartiments extra cellulaire et circulant.
Plasma
Globules blancs, plaquettes Sédimentation
(Phase réversible)
Culot
Globules rouges
Plasma
Phase irréversible
Caillot (élément figuré et protéines
de la coagulation)

2 Hématologie 2005
Le système lymphatique est utile pour drainer les liquides contenus hors compartiment circulant
afin de les ramener vers la grande circulation les grosses molécules via la veine cave supérieure.
Les tissus hématopoïétiques sont issus de la moelle osseuse. Il y a un lien permanent entre le
sang et la moelle osseuse. Ce tissu est en perpétuel renouvellement, il nécessite une grande
multiplication cellulaire pour donner des cellules différentes les unes des autres. Il y a
différentes lignées issues d’une même cellule souche :
Lignée érythroïde (globule rouge)
Lignée plaquettaire (thrombocyte) Lignées myéloïdes
Lignée granulocytaire et monocytaire
Lignée lymphoïde
Ces cellules souches s’auto renouvellent en même temps qu’elles se différencient en cellules
souches secondaires qui vont donner des cellules aux fonctions particulières.
2. Méthode d’exploration et Hémogramme
A. Hémogramme
- Comptage des globules :
Les plus nombreux sont les globules rouges
Globules blancs
Plaquettes qui sont des fragments de cellules
3 à 10 ans
Femme
Homme
Hématies (millions /mm3)
3.5- 5.0
4.0 - 5.3
4.2 - 5.7
Leucocytes (/mm3x1000)
4500 - 13000
4000 - 10000
4000 - 10000
Plaquettes (/mm3x1000)
150 - 400
150 - 400
150 - 400
Hémoglobine (g /100 ml)
12.0 - 14.5
12.5 - 15.5
14.0 - 17.0
Hématocrite (%)
36 - 45
37 - 46
40 - 52
VGM (µ3)
74 - 91
80 - 95
80 - 95
TCMH (pg)
24 - 30
28 - 32
28 - 32
CCMH (%)
28 - 33
30 - 35
30 - 35
- Les constantes érythrocytaires :
Correspondent à certaines caractéristiques des hématies :
Hématocrite : Vol des globules rouges norme entre 1/3 et ½ de la totalité du sang
Vol total sang
Hémoglobine : Important, la principale utilité des globules rouges est de la
transporter norme 12 – 18
Volume Globulaire Moyen (VGM) : taille des globules rouges Hématocrite
Nbre des GR
Teneur globulaire moyenne (TCMH) : quantité d’hémoglobine de chaque globule
rouge Hémoglobine en picogramme
Globules R.

3 Hématologie 2005
Concentration globulaire moyenne (CCMH) : concentration d’hémoglobine par
globules rouges Hémoglobine
Hématocrite
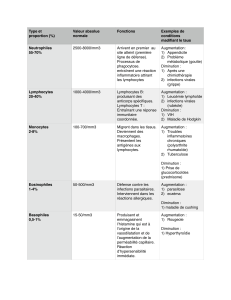
- Formule leucocytaire :
Représente le pourcentage de chaque catégorie leucocytaire
Polynucléaires neutrophiles : 2 à 7.5 x 109/l
Polynucléaires éosinophiles : 0.04 à 0.8 x 109/l
Polynucléaires basophiles : 0.01 à 0.2 x 109/l
Lymphocytes : 1 à 4 x 109/l
Monocytes : 0.2 à 1 x 109/l
B. Autres analyses
- Le myélogramme :
Il consiste à prélever avec un trocart (sternum ou os iliaque) de la moelle osseuse et à observer
sur une lamelle afin de comptabiliser le nombre de cellule.
- Biopsie médullaire :
Avec un trocart de diamètre plus important, c’est un prélèvement d’une carotte osseuse afin de
l’analyser.
3. Tissus hématopoïétiques
A. Lignées érythropoïétines
Les globules rouges ont pour rôle le transport de l’oxygène. Ils n’ont pas de noyau et une durée
de vie de 120 jours.
L’hémoglobine est une protéine constituée de quatre chaînes identiques deux à deux (α et β).
Contenue dans les globules rouges, son rôle est de transporter 2 molécules d’oxygène des
poumons aux tissus et le dioxyde de carbone dans le sens inverse sur les molécules d’hème
constituées avec un atome de fer.
Il y a donc une nécessité d’un système performant de recyclage.

4 Hématologie 2005
Chimiotactisme : libération
de molécules qui attirent
les polynucléaires
Destruction du
polynucléaire,
constituant du pu
Phagocytose au
contact de la
bactérie
Phagocytose des globules rouges morts
Fer recyclé et repris par Acides aminé Bilirubine (reste molécule
la moelle osseuse pour d’hème) qui arrive au
fabriquer de l’hème niveau du foie
Conjugaison
Elimination par le Bile qui part dans
Rein et l’urine (couleur les intestins et qui
Jaune) Urobiline donne la couleur
marron aux selles
B. Lignée blanche
La différenciation des granulocytes se fait par la nature acido-basique du produit colorant les
granules de chacun des polynucléaires.
- La lignée granulocytaire (polynucléaire) neutrophile :
Un seul noyau avec plusieurs lobes et des granules (coloration neutre). Globule très important
dans la lutte contre les bactéries. Ils ont une durée de vie courte dans les tissus (24h)
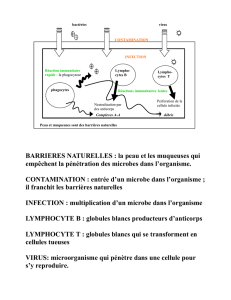
Infection
- La lignée granulocytaire éosinophile :
Prolifération en cas d’allergie ou d’infection parasitaire, ils ont un rôle important pour se
prémunir contre les parasites (vers). Coloration des granules : acide

5 Hématologie 2005
- La lignée granulocytaire basophile :
Rôle dans l’inflammation difficile à cerner. Coloration des granules : basique
- La lignée monocytaire :
Ils ne sont que de passage dans le sang (2-3 jours) pour finir dans les tissus (quelques mois). Ce
sont les macrophages, ils ont plusieurs noms en fonction du lieu d’observation (cellules de
Langerhans…)
Ils sont capables de phagocyter, mais plutôt que de mourir après avoir détruit l’intrus, ils vont
être capable de digérer, de garder l’agent causal (virus) et de présenter l’antigène à sa surface
aux systèmes lymphoïdes qui va activer le travail de mémoire.
- La lignée lymphoïde :
Cellules à plusieurs vies, les lymphocytes peuvent effectuer un réarrangement de leur ADN au
cours de leur maturation. Ce réarrangement touche uniquement les gènes utiles pour fabriquer
l’immunoglobuline (lymphocyte B) ou un récepteur (lymphocyte T) capable de reconnaître un
antigène. Chaque lymphocyte a un récepteur différent des autres lymphocytes, l’immunité n’est
pas fixe. Les lymphocytes vont alors passer à proximité des antigènes présentés. Seuls ceux qui
reconnaissent cet antigène vont survivre et activer la réaction immunitaire, les autres (la
majorité) se suicident.
Parmi ceux qui restent, une partie va devenir des lymphocytes mémoires qui vont être réactiver
qu’en cas de nouvelle infection (lymphocyte T et B), une autre partie va retourner dans la moelle
et faciliter la production de plasmocytes qui vont fabriquer des immunoglobulines (anticorps)
spécifiques libérées dans le plasma (lymphocyte B), immunisant ainsi l’organisme contre cet
agresseur.
Le lymphocyte B fait sa maturation essentiellement au niveau des ganglions, le lymphocyte T
dans le thymus.
Il y a 2 étapes dans la sélection des lymphocytes T, une sélection positive à la reconnaissance de
l’antigène (non soi), une sélection négative à la reconnaissance du soi (risque de maladie auto-
immune). Les lymphocytes T se séparent en 2 catégories :
T4 : facilite la réaction immunitaire et stimule la défense (lymphocyte B…)
T8 : lymphocyte cytotoxique qui permet de détruire les cellules infectées par des
virus, reconnaissance du non soi et du soi modifié
4. La coagulation
Le sang doit être fluide pour couler dans les vaisseaux, mais dés qu’il y a une brèche vasculaire,
un caillot imperméable doit se former puis se détacher dés que la brèche est refermée.
A. Hémostase primaire
Principale facteur : les plaquettes
Ce sont des fragments de cytoplasme d’un mégacaryocyte dans lequel se passe plusieurs
divisions (5) cellulaires sans division cytoplasmique. Cette énorme cellule reste dans la moelle et
 6
6
1
/
6
100%