Les accidents de plongée

LES ACCIDENTS DE PLONGEE
M.C. Barthet, G. Baillé, M. Génestal
Centre de Médecine Hyperbare
CHU Toulouse-Purpan
Résumé :
Les accidents de plongée sont souvent mésestimés, voire ignorés. Leur symptomatologie
parfois difficile à reconnaître laisse souvent le doute au diagnostic. Leur sévérité en terme de
séquelles fonctionnelles impose le recours immédiat au centre de médecine hyperbare le plus
proche.
Dominés par les accidents de désaturation à symptomatologie neurologique et
cochléovestibulaire et par les barotraumatismes liés aux variations de pression du milieu
ambiant, ils relèvent d’équipes spécialisées pluridisciplinaires associant médecin hyperbare,
ORL et neurologue.
La plongée sous marine fait appel à 2 techniques :
- la plongée en apnée : méthode simple sans matériel respiratoire qui limite l’autonomie
et la profondeur
- la plongée dite avec bouteilles : l’air comprimé dans les bouteilles assure une
autonomie respiratoire à une profondeur fonction du volume et de la pression des
bouteilles de plongée.
Ces plongeurs sont soumis à une même loi physique liée à l’augmentation de la pression
ambiante. Ces variations de pression sont à l’origine des barotraumatismes. Mais la
respiration à une pression supérieure à la pression atmosphérique d’un gaz neutre
(principalement l’azote mais aussi l’hélium pour certains plongeurs) engendre les accidents de
désaturation.
On recense 335 accidents de plongée en 2004 sur l’ensemble du territoire national parmi
lesquels 14 ont été traités au centre hyperbare de Toulouse. Ce chiffre n’est probablement pas
exhaustif et ce pour 2 raisons :
- d’une part la difficulté de reconnaître l’accident de plongée
- d’autre part la difficulté de rattacher les signes cliniques à l’activité plongée du
patient.
Il faut en fait considérer que tout signe clinique principalement neurologique ou ORL,
survenant dans les 48 heures suivant une plongée relève d’un accident de plongée
jusqu’à preuve du contraire.
En effet prés de 70% des accidents surviennent en l’absence d’erreurs de procédures (c’est à
dire sans manque de respect des paliers de décompression). De plus celles-ci ne sont pas
toujours reconnues par le plongeur qui craint pour son futur certificat de non contre
indications.

Et pourtant ignorer un accident de plongée peut être lourd de conséquences : que ce soit sur le
plan des séquelles qui peuvent être définitives mais également sur le plan des récidives
exposant à des accidents souvent plus graves voire mortels.
Il est donc intéressant de s’intéresser aux facteurs de risque qui peut être un argument en
faveur de l’étiologie :
- Les facteurs de risque liés au plongeur : obésité, stress, existence connue ou non d’un
shunt cardiaque ou pulmonaire droit-gauche, fatigue souvent liée au caractère festif
encadrant les stages ou les séjours de plongée
- Les facteurs de risque liée à la plongée : Plongée d’exercice avec de nombreux
« yoyos », exercice physique avant, pendant ou après plongée, eau froide.
Quels sont les accidents les plus fréquemment rencontrés dans notre région ?
L’éloignement de la mer nous permettait d’échapper aux accidents d’emblée graves, mais
l’engouement actuel pour les plongées souterraines et la proximité des sites d’explorations
spéléologiques nous permettent de penser que nous ne sommes pas à l’abri d’accidents
immédiatement graves.
I – LES BAROTRAUMATISMES
Nous sommes amenés à voir essentiellement les barotraumatismes concernant la sphère ORL.
Ceux-ci sont liés aux variations de la pression ambiante et obéissent donc à la loi de Mariotte
qui lie de façon inversement proportionnelle les pressions aux volumes.
Ils touchent principalement l’oreille moyenne : c’est l’ « otite barotraumatique » :
survenant lors de la descente quand la fonction équipressive de la trompe d’Eustache est
défectueuse avec échec de la manœuvre de Vasalva. Le plongeur était enrhumé, la descente
trop rapide….
Cliniquement, il s’agit d’une otalgie avec hypoacousie, sensation d’oreille bouchée, parfois
avec acouphènes. L’examen otoscopique fait le diagnostic et précise l’aspect des lésions selon
la classification de Haines et Harris en 5 stades :
Stade 1 : rougeur du manche du marteau
Stade 2 : rougeur diffuse du tympan qui est rétracté
Stade 3 : épanchement séreux
Stade 4 : Hémotympan
Stade 5 : perforation tympanique
Le traitement est médical avec anti-inflammatoires par voie locale, régionale nasale ou
générale dans tous les cas, sauf pour le stade 5 où les gouttes auriculaires sont contre
indiquées, antibiothérapie en cas de surinfection. Il peut être médical avec paracentèse pour
l’hémotympan et tympanoplastie pour la rupture tympanique.
L’évolution est en règle générale favorable. La reprise de la plongée peut se faire après
cicatrisation tympanique.
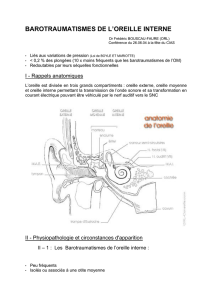
Les barotraumatismes de l’oreille interne sont beaucoup moins fréquents mais sont plus
pourvoyeurs de séquelles fonctionnelles souvent irréversibles.

Les hypothèses physiopathologiques sont multiples :
- les barotraumatismes mixtes avec atteinte de l’oreille moyenne
- les barotraumatismes directs de l’oreille interne :
o par coup de piston de l’étrier dans le fenêtre ovale : c’est l’entorse stapédo-
vestibulaire de Plante-Longchamp
o par coup de pression au niveau de la fenêtre ronde (voie implosive)
o par hyperpression endocranienne du LCR se transmettant aux liquides
labyrinthiques en cas de perméabilité congénitale de l’aqueduc cochléaire (voie
explosive)
Le risque majeur est la fistule péri lymphatique.
Cliniquement, on retrouve l’otalgie, mais prédomine l’hypoacousie avec surdité de perception
en cas de traumatisme isolé de l’oreille interne (perte prédominant sur les aigus) ou surdité
mixte de perception et de transmission en cas d’atteinte associée de l’oreille moyenne.
Les vertiges sont fréquents et doivent faire évoquer une fistule perilymphatique s’ils sont
positionnels et paroxystiques.
Mais leur présence peut faire également évoquer un accident de désaturation
cochléovestibulaire.
Il s’agit d’une urgence fonctionnelle. Prise en charge dans les 24 heures la récupération est
possible, les chances diminuent avec le retard de prise en charge thérapeutique. Il convient de
se rapprocher d’un centre ORL et d’un centre hyperbare.
Le traitement est médical, associant : corticothérapie à forte dose, vasodilatateurs,
hémodilution, oxygénothérapie hyperbare.
Le traitement peut être chirurgical dans les cas de fistule périlymphatique qui est objectivée
par l’IRM et confirmée par l’exploration chirurgicale
La reprise de la plongée ne pourra se faire qu’après récupération avec un minimum de 6 mois
d’inaptitude.
II – LES ACCIDENTS DE DESATURATION
Le dénominateur commun de ces accidents est la formation de bulles de gaz dans l’organisme
lors du retour vers la surface du fait de la désaturation des liquides biologiques en gaz neutre.
Il s’agit d’une urgence parfois vitale souvent fonctionnelle dont le traitement relève
exclusivement d’un centre hyperbare.
Parmi ces accidents et selon la classification internationale on distingue :
- les accidents de type 1 : bénins, ce sont les accidents cutanés ou ostéoarticulaires.
- les accidents de type 2 : ils sont neurologiques, cochléovestibulaires ou
cardiorespiratoires. Ce sont les accidents les plus graves, qui nécessitent d’être
diagnostiqués et traités le plus rapidement possible.
Les accidents neurologiques : ils peuvent résulter de la formation et de la migration des
bulles dans le secteur vasculaire
- veineux pour les accidents à symptomatologie médullaire,
- artériel pour les accidents à symptomatologie cérébrale centrale.

Si le classique coup de poignard lombaire, avec rétention d’urine et installation progressive
d’une paraplégie est bien connu chez tous les plongeurs qui le redoutent et chez tous les
médecins qui reconnaissent alors parfaitement l’accident de plongée, plus difficile est de
diagnostiquer les tableaux neurologique plus bâtards.
En effet tout peut se voir en terme de paresthésies, dysesthésies, troubles de la motricité,
troubles de la sensibilité, altération des réflexes, tableaux dissociés, non systématisés.
Ces tableaux difficiles s’installent souvent progressivement, parfois éloignés de 24 à 48
heures de la plongée.
L’existence d’une plongée dans le jours précédents l’apparition des symptômes doit imposer
un contact urgent avec le centre hyperbare le plus proche. Seul un médecin qualifié en
hyperbarie pourra mettre en œuvre un traitement adapté.
En effet celui-ci est d’autant plus efficace qu’il est appliqué le plus rapidement possible après
l’apparition des symptômes.
Il repose essentiellement sur la recompression thérapeutique en caisson hyperbare.
La reprise de la plongée sera fonction des séquelles. Dans un premier temps une contre
indication initiale de 6 mois sera appliquée. Dans le cas d’un accident central d’origine
artérielle, une recherche de shunt droit-gauche par doppler transcranien sera effectuée. Sa
présence est une contre indication définitive à la reprise de la plongée.
Les accidents cochléovestibulaires ont la même signification que les accidents neurologiques
centraux, il s’agit de migration bullaire dans le système artériel.
La symptomatologie est essentiellement vestibulaire parfois associée à une composante
cochléaire. Survenant dans les heures qui suivent la sortie de l’eau : il s’exprime par une crise
vertigineuse avec nausées, vomissement, déviation segmentaire avec trouble de la marche
latéralisée et chute du côté de la lésion, nystagmus horizontal du coté opposé, Romberg +.
Le traitement doit être mis en place rapidement. Il repose comme tous les accidents de
désaturation sur la recompression thérapeutique la plus rapide possible en caisson hyperbare.
Rapidement pris en charge la récupération vestibulaire est souvent bonne, les anomalies
résiduelles étant souvent compensées par l’adaptation centrale du malade.
La reprise de la plongée sera possible à 6 mois en l’absence de séquelles.
Au total mal connus, souvent masqués par le patient lui-même, les accidents de plongée sont
une réelle urgence thérapeutique. Si les accidents avec un risque vital sont rares sur notre
centre, le risque fonctionnel reste une préoccupation majeure devant imposer le recours
systématique à un médecin qualifié en hyperbarie au moindre doute diagnostique.
Leur traitement et leur suivi associeront plusieurs spécialités autour du médecin hyperbariste
telle que les neurologues et les ORL.
1
/
4
100%