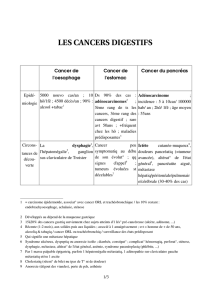
Acrobat Distiller, Job 53

Les nodules
Les nodules
surrénaliens:
surrénaliens:
bénins ou malins?
bénins ou malins?
D’après
D’après Mayo
Mayo-
-Smith WW., Boland GW
Smith WW., Boland GW
« State
« State-
-of
of-
-the
the-
-art adrenal imaging »;
art adrenal imaging »;
Radiographics. 2001 Jul
Radiographics. 2001 Jul-
-Aug;21(4):995
Aug;21(4):995-
-1012
1012
David Petermann, stagiaire, déc 2001
David Petermann, stagiaire, déc 2001

Anatomie et physiologie
Anatomie et physiologie
!
!En forme de Y, V ou T inversé
En forme de Y, V ou T inversé
!
!Poids normal: 5g
Poids normal: 5g
!
!Tissu graisseux autour des surrénales
Tissu graisseux autour des surrénales
!
!Capsule
Capsule
!
!Cortex dérivant du mésoderme avec:
Cortex dérivant du mésoderme avec:
"
"Zone glomérulaire: produit minéralocorticoïdes (aldostérone)
Zone glomérulaire: produit minéralocorticoïdes (aldostérone)
"
"Zone fasciculaire: produit glucocorticoïdes (cortisol)
Zone fasciculaire: produit glucocorticoïdes (cortisol)
"
"Zone réticulaire: produit androgènes
Zone réticulaire: produit androgènes
!
!Medulla dérivant de la crête neurale: produit
Medulla dérivant de la crête neurale: produit
adrénaline et noradrénaline
adrénaline et noradrénaline

Surrénale normale
Surrénale normale
CT avec produit de contraste

Surrénale normale
Surrénale normale
Coupe coronaire Reconstruction CT

Surrénale normale
Surrénale normale
IRM ( T1 )
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
1
/
29
100%