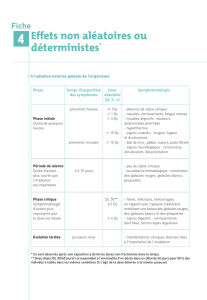
Les irradiations accidentelles

Les irradiations accidentelles
Information sur le traitement des irradiations accidentelles

Suva
Caisse nationale suisse en cas d’accidents
Médecine du travail
Case postale, 6002 Lucerne
Tel. 041 419 51 11
Fax 041 419 59 17 (pour les commandes)
Internet www.suva.ch
Les irradiations accidentelles
Information sur le traitement des irradiations accidentelles
Auteurs: Drmed. Ulrich Weickhardt
Suva, division Médecine du travail
Révision du texte par le Drmed. Johannes Meier
Suva, division Médecine du travail
Reproduction autorisée avec indication des sources
1ère édition – juin 1992
2eédition revue – août 2002 – 12000 à 14000
Référence: 2869/21.f
Nos remerciements vont au DrE. Stoll, DSN Würenlingen
pour sa précieuse collaboration.
Page de titre:
Aberrations chromosomiques consécutives à une irradiation
Dans cette cellule, les chromosomes 2, 3 et 5 sont colorés en vert, les
autres en bleu fluorescent. Les centromères (rétrécissements) apparaissent
en rouge. On observe une translocation réciproque entre un chromosome
bleu et un chromosome vert. On voit aussi un chromosome dicentrique (2
rétrécissements) avec les fragments qui en dépendent.
Cette photo nous a été gracieusement mise à disposition par le DrD. Lloyd, National Radiological
Protection Board (NRPB), Chilton, Didcot, Oxon (Angleterre).
Traitement chirurgical d’une blessure légèrement contaminée
La tenue chirurgicale habituelle est suffisante pour la protection des opéra-
teurs. Les habits, le matériel opératoire et de débridement doivent cepen-
dant être recueillis dans un sac de plastique et adressés à un physicien
nucléaire pour dosimétrie.

Suva Médecine du travail No 21 1
Table des matières
1. Introduction 2
2. Concepts essentiels 3
3. Grandeurs et unités 6
4. Evénements accidentels 8
5. Définition et classification des irradiations accidentelles 23
6. Irradiations externes 24
6.1 Irradiation externe globale 25
6.2 Irradiation externe localisée 34
6.3 Lésions combinées 36
7. Contamination 38
7.1 Externe 38
7.2 Interne (incorporation) 44
7.3 Préservation du matériel contaminé 48
8. Divers 49
8.1 Prophylaxie par l’iode 49
8.2 Grossesse et irradiation accidentelle 55
8.3 Fertilité 57
9. Mesures à prendre lors d’une irradiation accidentelle (résumé) 58
Annexes
I Adresses importantes 61
Il Analyse chromosomique 63
lll Radionuclides importants 64
IV Organisation de l’alarme en cas d’accident nucléaire 66
V Bibliographie 68

2
1. Introduction
Les accidents imputables aux radiations sont extrêmement rares. C’est
pourquoi très peu de médecins possèdent dans notre pays l’expérience du
traitement des irradiations accidentelles.
Malgré cette rareté, il est souhaitable que chaque médecin praticien con-
naisse les principes de la prise en charge de tels accidents; en effet, lors
d’une catastrophe comportant de nombreuses personnes irradiées, le non-
spécialiste pourrait également être appelé à prodiguer les premiers secours.
En outre, de bonnes connaissances de base dans ce domaine peuvent
s’avérer utiles à tout médecin devant conseiller ses patients.
La présente brochure est parue dans sa première édition à la demande de
la CPR (Commission fédérale de la protection contre les radiations).

Suva Médecine du travail No 21 3
2. Concepts essentiels
Radiation ionisante
Radiation suffisamment riche en énergie pour scinder des atomes en parti-
cules électriquement positives ou négatives (ions).On distingue les rayonne-
ments corpusculaires (particules alpha, électrons etc.) et électromagné-
tiques (rayons X et gamma).
Radioactivité
Propriété d’un nuclide de se transformer en un autre par désintégration
spontanée en émettant des radiations ionisantes. On parle alors de
nuclide instable, par opposition aux nuclides stables et par conséquent non
radioactifs. Parmi les 1700 nuclides connus, seuls 280 environ sont stables.
Exemples de radionuclides naturels: Uranium-238. Radium-226 et Tho-
rium-232.
Types de radiations (ionisantes)
Rayons alpha
Noyaux d’hélium à charge positive double. Très riches en énergie, ils n’ont
cependant qu’une très faible capacité de pénétration dans les tissus de
quelques µm. Une feuille de papier suffit pour s’en protéger.
Exemple de source de rayons alpha: Plutonium-242.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
1
/
72
100%