La régulation de la fonction de reproduction

Croissance et
développement
Auteur : Frédéric Puech
Formateur SVT
ESPE de Bretagne

Objectifs
Ce cours en ligne vous apportera une information de base, richement
illustrée, concernant la thématique « Croissance et développement ».
Ce cours est divisé en 4 chapitres :
Chapitre 1 : La procréation dans le monde animal
Chapitre 2 : La régulation de la fonction de reproduction chez l'homme
Chapitre 3 : La reproduction sexuée chez les plantes à fleur
Chapitre 4 : Une stratégie particulière de colonisation du milieu : la reproduction
asexuée
Un ensemble d’exercices accompagne chaque chapitre.

Chapitre 2 – La régulation de la
fonction de reproduction chez
l'Homme
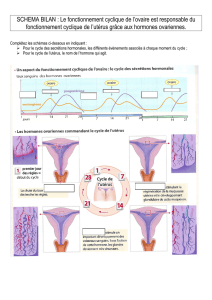
1 – La régulation de la fonction de reproduction chez la femme
La transmission de la vie, chez les Mammifères placentaires tels que l'Homme,
nécessite la production de gamètes, mais aussi la préparation de l’utérus à la nidation
de l’embryon.
Dans l’espèce humaine, l’appareil sexuel féminin est
fonctionnel de la puberté à la ménopause. Les
ovaires produisent, tous les 28 jours, un ovocyte
(le terme d'ovule est accepté) ou gamète femelle.
Cette activité cyclique de l’appareil génital se
traduit également par les menstruations ou
règles, marquant le début du cycle suivant
Ces manifestations cycliques concernent donc les
ovaires et l'utérus.
1.1– Présentation des deux cycles
Le cycle de l'ovaire
Le cycle ovarien est divisé en deux parties : la partie
pré-ovulatoire (avant l’ovulation marquée par
l'expulsion d’un ovocyte) et la partie post-ovulatoire
Au cours de la 1ère partie du cycle (du 1er au 14 ème jour)
= phase folliculaire, un follicule d’un des deux ovaires
évolue : il grossit, se creuse d’une cavité (follicule
cavitaire) et devient un follicule mûr ou follicule pré-
ovulatoire
Dans les ovaires, les
ovocytes sont entourés de
plusieurs cellules folliculaires
dont l’ensemble constitue un
follicule.
Follicule
cavitaire
Cellules
folliculaires
(granulosa)
Cellules
folliculaires

Au 14ème jour, le follicule se rompt et l’ovocyte est
expulsé dans le pavillon de la trompe de Fallope =
ovulation
Durant la 2ème partie du cycle (du 14ème au 28ème jour) =
phase lutéale : le follicule rompu se transforme en
corps jaune par hypertrophie cellulaire (augmentation
de taille) et accumulation d'un pigment jaune (la
lutéine) (d'où le nom donné à cette phase).
Ce corps jaune régresse en fin de cycle en absence
de fécondation.
Le cycle de l'utérus
L’utérus est un muscle tapissé
intérieurement par la muqueuse
utérine ou endomètre.
A chaque cycle, l’endomètre se
développe, s’épaissit de plusieurs
millimètres et se creuse de glandes
utérines. Les vaisseaux sanguins se
développent abondamment
Nombre de cellules
de la granulosa :
50 millions
Dans la 2ème partie du cycle, les
glandes utérines se ramifient,
formant la « dentelle utérine »
L’utérus devient apte à recevoir le
futur embryon vers le 21èmejour.
En l’absence de fécondation,
l’endomètre se détruit : c’est
l’hémorragie menstruelle ou règles.
Les menstruations débutent le cycle
suivant.
1 : Follicule cavitaire
2 : follicule mûr
3 : corps jaune
4 : corps jaune en régression

Remarque :
Le col de l’utérus fonctionne lui aussi de manière cyclique : il sécrète une glaire
cervicale constituée par un réseau de filaments aux mailles serrées. Celles-ci se
distendent vers le 14ème jour du cycle (ce qui favorisera la migration des
spermatozoïdes) puis se resserrent rapidement.
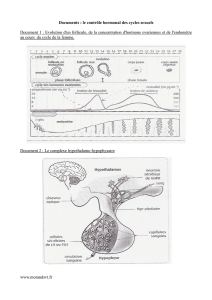
1.2– Origine du synchronisme
Des expériences pour comprendre ...
Exploitation des résultats :
L'ablation des 2 ovaires (ovariectomie) provoque l'arrêt du cycle utérin donc les
ovaires contrôlent le fonctionnement cyclique de l'utérus.
La transplantation d'un ovaire rétablit le fonctionnement cyclique de l'utérus ainsi
que du greffon utérin. Sachant que seule la communication vasculaire (sanguine)
est rétablie entre la greffe et le sujet greffé, la régulation ovarienne de l'utérus se
fait par le sang.
L'injection d'extrait ovarien chez un sujet ovariectomisé rétablit la fonction utérine
donc le contrôle de l'utérus par les ovaires se fait grâce à la libération dans le sang
d'un médiateur chimique produit par les ovaires = hormones ovariennes
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%