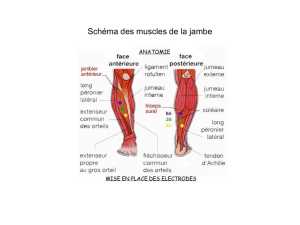
CONFLIT VASCULO-NERVEUX DU NERF OCULOMOTEUR

CONFLIT VASCULO-NERVEUX DU NERF OCULOMOTEUR COMMUN (NOC). A
PROPOS D’UNE OBSERVATION ET REVUE DE LA LITTERATURE
Cherif Mohamadou AIDARA (1), Sokhna Ba DIOP (1), Maguette Sakho (2), Abdoulaye Dione Diop
(1), Abdoulaye Ndoye Diop (1) (Dakar, Sénégal)
(1) Service de Radiologie Générale CHU Fann, Av. Cheikh Anta Diop. BP 5035 Dakar-Fann Tel : 00221 33 869 18 18
Sénégal
(2) Service de Neurochirurgie CHU Fann, Av. Cheikh Anta Diop. BP 5035 Dakar-Fann Tel : 00221 33 869 18 18
Sénégal
RESUME :
L’IRM haut-champ est le maître examen dans l’exploration des nerfs crâniens grâce à ses
séquences classique en spin écho, en écho de gradient, les séquences en diffusion et les
séquences haute résolution T2 et vasculaire en temps de vol (TOF). Les anévrismes dominent par
ordre de fréquence les étiologies des paralysies du nerf oculomoteur commun (NOC). L’atteinte de
ce dernier par croisement vasculaire conflictuel est rarement rapportée. Nous en présentons ici une
observation révélée par une paralysie oculomotrice explorée en IRM haut champ 1.5T et
accentuons notre propos sur la sémiologie des conflits vasculo-nerveux.
Mots-clés : paralysie oculomotrice, conflit vasculo-nerveux par croisement, IRM haut-champ
SUMMARY:
High-field MRI examination is the master on cranial nerve exploration with his classical spin echo
sequence, gradient echo, diffusion sequences and sequences in high resolution T2 weighted and
vascular time of flight (TOF). Aneurysms are the most frequent etiologies of common oculomotor
nerve palsy. Its reached by cross vascular conflict is rarely reported. We report a case of oculomotor
palsy du to neuro vascular conflict explored on 1.5T high-field MRI and increase our remarks on the
neurovascular conflicts semiology.
Keywords: occulor motor nerve palsy, neuro-vascular conflict, high-field MRI
Correspondance et tiré à part
Cherif Mohamadou AIDARA
Email :[email protected]
FAIT CLINIQUE
J Afr Imag Méd 2014; (6), 1: 92-96
92

INTRODUCTION :
L’IRM haut champ est la technique actuelle la
plus performante pour l’exploration des nerfs
crâniens. Les séquences IRM les plus
performantes pour identifier un conflit vasculo-
nerveux étant le T2 haute résolution qui permet
de visualiser le trajet nerveux et la séquence
vasculaire en temps de vol qui permettent de
voir avec précision le vaisseau responsable. Ces
deux dernières séquences pouvant faire l’objet
de post traitement en MPR ou en MIP.
Cependant toute paralysie brutale douloureuse
du NOC doit faire évoquer un anévrisme
compressif tant pour sa gravité que les
possibilités thérapeutiques actuelles
endovasculaires (1 ; 2). Les rapports vasculaires
étroits du III doivent cependant faire envisager
une souffrance du III par conflit vasculo
nerveux que seule l’IRM haut-champ peut
démontrer.
MATERIEL ET METHODE :
Mr F. S. S. 45 ans, céphalagique chronique
connu non étiquetté est adressé en IRM pour
bilan d’une paralysie oculomotrice gauche
rapidement progressive. L’examen était effectué
sur une IRM Phillips 1.5T avec des séquences
en T1 SE, T2 TSE, T2 FLAIR, T2*, diffusion,
de séquence en T2 haute résolution centrée sur
le tronc cérébral et une séquence vasculaire en
temps de vol (TOF) centré sur la base du crane.
RESULTATS :
La séquence T2 haute résolution montrait un
croisement entre le NOC et l’artère cérébelleuse
supérieure gauche (figure 1). A son passage, le
nerf surcroisant l’artère était déformé. La
séquence TOF reconstruite (figure 2) en MIP
montrait la cérébelleuse supérieure et la
cérébrale postérieure hypoplasique rejoignant en
bas la carotide interne (figure 1). Les autres
séquences T1 SE, T2 SE, T2 FLAIR et T2*, la
diffusion ne montraient pas d’anomalie
significative.
Fig 1 : En A coupe axiale en T2 haute résolution montrant le III gauche croisant à angle droit l’artère
cérébelleuse supérieure (flèche). Le nerf est significativement élargi au contact (tête de flèche). En B
reconstruction coronale de la même séquence montrant le III gauche (flèche noire) qui apparaît plus gros en
discrêt hypersignal et sur un plan au dessus du III droit (flèche blanche).
A
B
C M Aidaraet al
J Afr Imag Méd 2014; (6), 1: 92-96
93

Fig2: en A MIP coronale de la séquence TOF et en axiale en B. La cérébelleuse supérieure quasi horizontale
(tête de flèche en A et B) responsable du conflit et le segment P1 (pré-communicant) de la cérébrale
postérieure gauche qui est hypoplasique et rejoint en avant et plus bas la carotide interne (flêche en A et B).
Fig 3: en A image coronale en MIP TOF montrant la pince artérielle du III formée par les artères cérébrale
postérieure (tête de flèche) et cérébelleuse supérieure (double tête de flèche). En B reconstruction coronale de
la séquence T2 haute résolution montant le III droit dans sa pince (flèche)
DISCUSSION :
Le NOC nait du pédoncule dans la région
péri-acqueducale à hauteur des colliculus
supérieurs (3). Il présente deux noyaux, un
principal et un accessoire. Il faut noter que le
noyau du droit supérieur controlatéral naît du
coté opposé. Puis ses fibres se réunissent en un
faisceau, traversent le noyau rouge avant
d’émerger sur le pied du pédoncule. Le nerf
s’engage dans la citerne pédonculaire à travers
la pince artérielle formée par l’artère cérébrale
postérieure en haut et la cérébelleuse supérieure
en bas (figure 3). Il traverse ensuite le sinus
caverneux où il se divise en deux branches
supérieure et inférieure qui s’engagent dans la
fissure orbitaire supérieure. Le NOC est
responsable de l’innervation motrice des
muscles droits supérieur, inférieur, interne, des
obliques et du releveur de la paupière
supérieure. Il commande également la
musculature intrinsèque par ses fibres
sympathiques
La présentation clinique des conflits neuro-
vasculaires par croisement n’est pas spécifique.
Une paralysie oculomotrice, une
B
A
A
B
C M Aidaraet al
J Afr Imag Méd 2014; (6), 1: 92-96
94

neuromyotonie, une atteinte sympathique avec
mydriase sont possible (4).
L’exploration des atteintes des nerfs crâniens a
bénéficié des progrès d’imagerie notamment
l’IRM haut-champ (1). Deux séquences sont
fondamentales ; la séquence T2 haute résolution
permet de visualiser le nerf et de faire des
reconstructions multi planaires et la séquence
vasculaire en TOF 3D sur le polygone de Willis
qui permet également des reconstructions multi
planaires ou en MIP pour l’identification de
vaisseau responsable du conflit. Leur sensibilité
et spécificité respective est de 96 et 100 % et
une excellente corrélation pour les conflits de
grade III (1). En adoptant la classification de
Leal et coll. (faite sur une série de névralgie
trigéminale) l’atteinte chez notre patient peut
être classée grade III vue la forte empreinte sur
le nerf. Le grade I correspond à un simple
contact alors que le grade II correspond à un
contact et à une déformation ou déflexion du
nerf et le grade III associe en plus une forte
empreinte sur le nerf.
La sémiologie spécifique des CVN doit tenir
compte d’une clinique significative. L’imagerie
IRM (5 ; 6) visualise :
- le croisement perpendiculaire entre le
nerf et le vaisseau au niveau du REZ (figure 1),
- la déviation du trajet du nerf qui peut
être focalement élargi au contact (figure 1),
- possible hypersignal associé (figure 2)
Les séquences vasculaires permettent
l’identification du vaisseau responsable. Ces
constatations devant être corrélées à la
microchirurgie de décompression.
Les CVN du III sont dues le plus souvent aux
artère cérébrale postérieure, cérébelleuse
supérieure, communicante postérieure et l’artère
basilaire (7 ; 8). Chez notre patient l’artère
responsable du conflit était la cérébelleuse
supérieure. Le rooth entry zone (REZ), situé au
niveau de la transition entre la myéline d’origine
centrale et celle d’origine périphérique,
constitue une zone de fragilité nerveuse. Nous
n’avons pas retrouvée de donnée de la littérature
sur le REZ du NOC mais chez notre patient le
croisement avait lieu à 7,3 mm de l’origine
apparente du nerf. Cette zone pourrait constituer
le REZ (Rooth entry zone) du NOC.
Le traitement actuel des conflits vasculo-
nerveux repose sur la carbamazépine avant
d’envisager la décompression microchirurgicale
qui permet d’isoler le nerf (1 ; 5).
CONCLUSION :
Les paralysies oculomotrices sont dominées
par ordre de fréquence par les anévrismes. Sur
son trajet cysternal, le NOC entretient des
rapport vasculaires étroits avec les artères
cérébrale postérieure et cérébelleuse qui peuvent
être à l’origine d’un croisement conflictuel que
seul l’IRM haut champ peut montrer grâce aux
séquences TOF et T2 haute résolution.
L’atteinte du NOC est cependant d’étiologies
diverses, la souffrance du nerf pouvant survenir
à toute étape de son trajet.
C M Aidaraet al
J Afr Imag Méd 2014; (6), 1: 92-96
95

REFERENCES :
1. Leal P R L, Froment J-C, Sindou
M.Séquences IRM pour la détection des conflits
vasculonerveux à l’origine de la névralgie
trigéminale et leur valeur prédictive pour la
caractérisation du conflit (en particulier le degré
de la compression vasculaire). Neurochirurgie
2010,56;1:43-49.
2. Hong G, Yang Z, Chu J, Li S, Zheng S,
Zhou Z.Three-dimensional MRI with contrast
diagnosis of diseases involving peripheral
oculomotor nerve.Clin Imaging.
2012;36(6):674-9.
3. Francke J-P.Atlas anatomique. In Doyon D et
al. (eds) (2006). Les nerfs crâniens. 2ème ed.
Paris: Elsevier Masson. pp 9-68.
4. Vighetto A, Tilikete C.Les syndromes
occulomoteurs par hyperactivité neurogène et
leur traitement. Neurochirurgie 2009;55:272-
278.
5. Chays A, Labrousse M, Bazin A, Pierot L,
Rousseaux P.Conflits vasculo-nerveux de
l’angle ponto-cérébelleux. Pathogénie et
traitement chirurgical. e-mémoires de
l’Académie Nationale de Chirurgie
2010,9(2):95-99.
6. Chays A, Doyon D, Curros-Doyon F.
(2006). Vascularisation des nerfs crâniens,
boucle vasculaire. In Doyon D et al. (eds)
(2006). Les nerfs crâniens. 2ème ed. Paris:
Elsevier Masson. pp 221-227.
7. Barros da Silva E Jr, Ramina R, Sousa de
Meneses M, Kowacs P A, Barros da Silva
E.Bilateral oculomotor nerve palsies due to
vascular conflict. Arq Neuropsiquiatr
2010;68(5):819-821.
8. Moschner C, Moser A, Kömpf D.Bilateral
oculomotor nerve palsy due to dolichoectasia of
the basilar artery. Neuroophthalmology
2009;17(1):39-43.
C M Aidaraet al
J Afr Imag Méd 2014; (6), 1: 92-96
96
1
/
5
100%