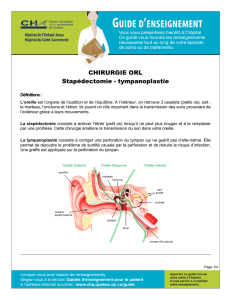
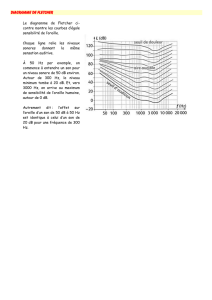
incidents complications suivi

CINQUIÈME PARTIE
INCIDENTS
COMPLICATIONS
SUIVI
175
Fistules labyrinthiques et fractures platinaires

Des incidents peuvent émailler la chirurgie de l’oreille moyenne, en rapport avec la
pathologie elle-même, comme par exemple l’ouverture du labyrinthe au cours du traite-
ment d’une fistule labyrinthique.
D’autres incidents tels que l’effraction de la dure-mère, du sinus sigmoïde ou une bles-
sure du nerf facial doivent être prévenus par un repérage anatomique permanent et des
gestes précis. Mais les conditions anatomiques et pathologiques peuvent favoriser ces
incidents iatrogèniques. Il faut savoir en assumer le traitement ou du moins, connaître la
conduite à tenir vis-à-vis eux.
La survenue d’incidents ne s’arrête pas avec la fin de l’intervention. Nombre d’entre
eux ont été envisagés spécifiquement pour chaque intervention. Certains sont communs à
plusieurs types d’interventions telles que les paralysies faciales et les otalgies.
Enfin, le suivi constitue une part importante de la prise en charge de l’opéré.
176 Incidents - Complications - Suivi

22. INCIDENTS
HÉMORRAGIQUES
ET DUREMÉRIENS
Saignement
L’hémorragie au cours de la chirurgie d’oreille est rarement si importante qu’elle
puisse mettre la vie du sujet en danger, hormis lors d’une éventuelle mais rarissime plaie
d’une carotide interne ectopique.
En revanche, un saignement abondant et persistant peut gêner le bon déroulement
d’une intervention d’oreille, voire en compromettre le résultat lorsque l’incident survient
par exemple au cours d’une stapédectomie. Aussi, doit-on être bien armé pour faire face
à ce type d’incident.
L’accentuation du proclive et les artifices anesthésiques peuvent contribuer à diminuer
un saignement diffus.
Devant un saignement persistant, il faut d’abord s’assurer qu’il ne provient pas d’une
tranche de section de la voie d’abord des parties molles, qui peut laisser s’écouler un filet
sanglant le long d’une paroi, et donner l’impression d’un saignement des cavités ou de la
caisse.
On ne doit jamais commencer l’attaque osseuse tant que l’hémostase des parties
molles n’est pas parfaite. D’autre part, si le saignement persiste sans que l’on puisse en
préciser très bien l’origine, mieux vaut enlever les écarteurs et reprendre systématique-
ment toutes les zones susceptibles de saigner à partir de la voie d’abord des parties
molles.
Un saignement diffus peut se tarir par la mise en place d’un fragment de compresse de
Pangen placé sur la zone saignante et que l’on recouvre éventuellement par un cotonoïde
à travers lequel on aspire pendant au moins 2 minutes.
Un saignement diffus de la caisse peut être efficacement traité par un fragment de com-
presse de Pangen imprégné d’une ou deux gouttes d’adrénaline au 1/1000ème et laissé
quelques instants. Il est préférable d’avoir recours plutôt à un matériau résorbable qu’à un
fragment de coton, surtout si on applique cette technique à proximité de la fenêtre ovale
au cours d’une stapédectomie, car il faut éviter toute présence de corps étranger pouvant
favoriser un granulome.
Un saignement ponctuel est facilement arrêté à l’aide d’une pointe coagulante proté-
gée. Lorsqu’on travaille à proximité du labyrinthe ou du nerf facial, il faut s’assurer à
chaque fois de l’intensité du courant en réalisant un essai sur une zone dépourvue de
risque comme le conduit osseux. On peut ainsi aisément électrocoaguler la zone de la fis-
sula ante fenestram qui a une propension à saigner facilement, éventuellement à titre pré-
177
Fistules labyrinthiques et fractures platinaires

ventif, si on est amené à ruginer cette région, surtout si le mucopérioste est hyperhémié,
notamment au cours d’une stapédectomie totale.
Un saignement osseux est aisément contrôlé dans la plupart des cas par un fraisage à la
fraise diamantée. Si l’orifice osseux est important et que le saignement persiste, on peut
être amené à recourir au colmatage par de la de cire osseuse de Horsley.
Un abondant saignement par blessure d’un sinus veineux et tout particulièrement du
sinus sigmoïde est généralement maîtrisé par application, soit de compresses de Pangen,
soit d’un fragment de Surgicel sur lequel on peut appliquer un cotonoïde pour permettre
d’aspirer.
Cet incident peut survenir malgré de grandes précautions, notamment en cas de golfe
jugulaire procident dans la caisse et se trouvant ainsi exposé lors du décollement de
l’anneau fibreux.
L’hémostase s’effectue facilement avec le Surgicel ou le Pangen, et l’intervention peut
se poursuivre. Si besoin est, on peut laisser en place le tamponnement hémostatique et le
protéger par un fragment de papier d’emballage de fil chirurgical, si on utilise le fraisage
à proximité, pour éviter que le pansement hémostatique ne s’enroule autour de la fraise.
Un saignement provenant de la dure-mère se maîtrise facilement par électrocoagula-
tion. Mais on a intérêt à utiliser une coagulation avec une boule ou mieux une coagulation
bipolaire. En effet, une coagulation avec une pointe en coagulation monopolaire risque de
provoquer une nécrose ponctuelle en profondeur pouvant être à l’origine d’un écoulement
de LCR, en fait habituellement sans grave conséquence.
Complications duremériennes
Elles sont rares mais parfois inquiétantes.
Une blessure de la dure-mère par fraisage peut survenir très précocément, dès l’attaque
osseuse de la région antrale si la duremère est très procidente. Il en est de même du sinus
sigmoïde.
Le niveau de la duremère temporale est habituellement donné par la linea temporalis
mais en fait, la dure-mère peut être beaucoup plus basse, surtout dans la région antrale.
La blessure durale peut être superficielle et ne provoquer qu’un saignement contrôlé
par aspiration sur une compresse de Pangen écrasée, à travers un cotonoïde.
Une plaie plus importante peut donner issue à du LCR. Mais l’écoulement est habi-
tuellement faible étant donné la présence du tissu arachnoïdien. On peut agrandir un peu
l’orifice osseux à l’aide d’une petite fraise diamantée ou d’une curette. Puis, il faut s’assu-
rer qu’il n’y a aucun fragment osseux qui ne puisse blesser les méninges et entretenir
l’écoulement. On introduit alors un fragment d’aponévrose temporale ou de dure-mère
lyophilisée pour l’interposer entre la dure-mère et l’endocrâne. Si la brèche osseuse est
importante, il est nécessaire de prévenir une hernie duremérienne ou méningocèle en
intercalant sous le fragment d’aponévrose une baguette de corticale osseuse.
Une hernie duremérienne peut s’observer parfois avec une importante mise à nu de la
méninge par un fraisage mal contrôlé ; en fait, on l’observe peut-être plus souvent encore
spontanément, en dehors de tout traumatisme.
Une telle hernie peut faire une importante saillie dans la cavité mastoïdienne et entra-
ver notamment le nettoyage d’une cavité d’évidement. La réintégration de la dure-mère
ne soulève guère de difficulté après avoir ruginé la berge de la brèche osseuse. Une
baguette de corticale interposée entre l’os et la dure-mère permet de maintenir en bonne
place la méninge.
178 Incidents - Complications - Suivi

 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%