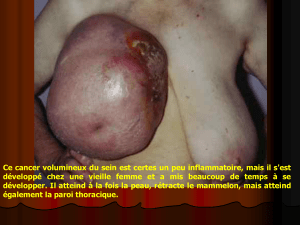
Savoir

Savoir
01
CHIRURGIE MAXILLO-FACIALE RECONSTRUCTRICE
Préfabrication de greffons microvasculaires
pour la reconstruction de défauts
maxillo-faciaux
La réparation des défauts maxillo-faciaux repré-
sente un défi considérable. Il faut, d’une part, ré-
pondre aux exigences esthétiques et d’autre part,
tenir compte de la réadaptation fonctionnelle. Ceci
parce que les fonctions telles que l’élocution, la
mastication, la déglutition et la respiration déga-
gée sont localisées dans la région maxillo-faciale.
L’objectif d’ une telle intervention doit donc être de
garantir une reconstruction aussi naturelle que
possible. En chirurgie reconstructrice moderne,
l’utilisation de greffons tissulaires vascularisés
libres associée à des implants dentaires a contri-
bué de façon décisive à la réhabilitation correcte
de défauts complexes non seulement sur le plan
esthétique, mais aussi sur le plan fonctionnel. Des
interventions pré-opératoires sur un modèle avec
des modèles mandibulaires en 3D développés à
partir des données CT-scan du patient réduisent en
outre le temps de l’intervention et améliorent la
précision de la reconstruction des défauts.
Dans les années 70, les défauts maxillo-faciaux résul-
tant d’un traumatisme ou d’une résection tumorale étaient
réparés à l’aide de lambeaux migrateurs et pédiculés du-
rant des interventions très longues. Dès la fin des années
70, on a relaté l’utilisation de greffons vascularisés libres
[1, 2]. Cette méthode fait aujourd’hui partie des tech-
niques standard de la chirurgie maxillo-faciale moderne.
Pour la reconstruction osseuse, on utilise surtout le péroné
et la crête iliaque comme greffons vascularisés libres
[3–5]. Pour la reconstruction des parties molles, on utilise
des greffons de radius, d’humérus et de fémur. Pour les
défauts combinés, on peut aussi bien greffer du péroné
que de l’os iliaque ou de l’omoplate complétés par un îlot
musculaire/cutané et, outre les contours osseux, on peut
aussi restaurer la forme des parties molles [6].
OCCLUSION ET ARTICULATION
Mâcher, déglutir et parler sont des fonctions qui ont une
influence décisive sur la qualité de vie. Les dents jouent
ici un grand rôle. C’est grâce à une occlusion et à une arti-
culation correctes que la mastication des aliments est pos-
sible. La position des dents influe en outre sur l’élocution
et la communication avec l’entourage. Les dents influent
en outre sur la physionomie du visage (apparence jeune et
saine avec des dents blanches, visage creux, «vieux» chez
les personnes édentées). La reconstruction des défauts
maxillo-faciaux doit donc, outre la réparation pure des dé-
fauts, restaurer les fonctions dentaires et occlusales.
RECONSTRUCTION OCCLUSALE A L’AIDE D’UN
PLAN OPERATOIRE
La difficulté technique de la reconstruction maxillo-
faciale plastique réside notamment dans l’orientation tri-
dimensionnelle de la greffe à l’intérieur du défaut. Les
rangées de dents constituent souvent une aide importante
dans l’orientation. Choisir l’occlusion comme point de
départ de la reconstruction permet de répondre encore
mieux à l’exigence de restauration fonctionnelle et esthé-
tique optimale. Durant la phase de préparation, on peut
déterminer et restaurer l’occlusion à l’aide du modèle de
mandibule en 3D. Le greffon est implanté avec la future
dentition – y compris l’implant dentaire nécessaire – sur le
modèle (Photo 1). Grâce aux patrons de transfert, on peut
transposer le plan au patient.
PREFABRICATION
Les implants (ITI®, Straumann AG, Waldenburg) sont pla-
cés dans le greffon osseux durant une première opération.
La greffe échelonnée dans le temps présente deux avan-
tages: d’une part les implants peuvent se consolider dans
l’os en prévision de la charge fonctionnelle de la mastica-
tion et d’autre part, la gencive manquante peut être res-
taurée dans la zone du défaut par un greffon de peau
mince placé sur l’os. Cette préfabrication s’effectue dans
la zone du «donneur», c’est-à-dire sur le péroné ou la crête
Photo 1: grâce au modèle en 3D, le greffon peut être adapté exacte-
ment au défaut.

02
iliaque. La seconde opération a généralement lieu au bout
de six semaines et a pour but de réparer le défaut avec ce
greffon osseux préfabriqué [7–10].
EXEMPLES DE PATIENTS
Patient 1
Situation après résection d’une tumeur (ostéosarcome)
dans le mandibule supérieur chez un patient de 45 ans
(Photos 2a–c).
Après un intervalle de six mois cliniquement sans
tumeur, le mandibule supérieur a été restauré avec un
péroné préfabriqué et un quadruple implant ITI®. A peine
deux ans après une reconstruction réussie, le patient
n’a toujours plus de tumeur et a une qualité de vie nor-
male, avec une esthétique et des fonctions conservées
(Photos 3a–b).
Patient 2
Après une blessure provoquée par un coup de feu,
un patient de 60 ans présentait un défaut dans les mandi-
bules inférieur et supérieur. Le mandibule supérieur a
été restauré avec une prothèse amovible. Le mandibule
inférieur a été réhabilité avec un péroné préfabriqué et
un triple implant ITI®(Photos 4a–c).
Photos 2a–c: un ostéosarcome s’est développé entre la l’incisive laté-
rale et la canine, à droite. Après résection de la tumeur, est apparu
un défaut important du mandibule supérieur s’étendant jusqu’à la cavité
nasale et au sinus maxillaire.
Photos 3a–b: après une reconstruction réussie avec un greffon
préfabriqué et la pose de couronnes en porcelaine, le patient présente
un contour de mandibule presque normal.

03
DISCUSSION
La restauration des défauts dans la région maxillo-
faciale pose des exigences esthétiques et fonctionnelles
sévères. Alors qu’autrefois on ne pouvait s’attendre qu’à
des résultats limités en raison des possibilités techniques
restreintes, la chirurgie microvasculaire permet aujourd’hui
d’offrir une bonne qualité de vie au patient. Or ce sont
précisément la resocialisation du patient et sa réintégra-
tion dans le monde du travail qui, dans le futur, peuvent
faire épargner des coûts énormes et avoir des répercus-
sions économiques favorables. En revanche, se pose natu-
rellement la question du coût de ces opérations modernes,
mais aussi onéreuses.
La restauration des os, des parties molles et des dents
est un traitement combiné et pose des exigences sévères
de collaboration interdisciplinaire. Un plan thérapeutique
pré-opératoire à l’aide de modèles en 3D garantit d’une
part l’obtention de résultats optimaux et permet, d’autre
part, de raccourcir de façon décisive la durée de l’inter-
vention grâce à des patrons et à des auxiliaires de fraisage
fabriqués au préalable. Ici encore, les caisses d’assurance-
maladie manquent souvent d’informations, si bien qu’elles
refusent souvent la prise en charge du coût de fabrication
d’un modèle individuel. Pourtant, au final, la réduction du
temps de l’intervention permettrait une épargne accrue de
dépenses.
La médecine moderne ne vise pas à devenir seule-
ment plus chère, mais elle a aussi pour objectif d’offrir
une bonne qualité de vie au patient malgré des séquelles
d’accident ou de maladie. Or c’est précisément dans le
domaine de la chirurgie maxillo-faciale que la transposition
de cet objectif sur les plans esthétique et fonctionnel
s’accompagne de frais élevés. La possibilité thérapeutique
de greffons microvasculaires préfabriqués présentée ici
représente une voie possible pour remplir ces exigences et
a déjà permis d’obtenir de bons résultats dans certaines
indications.
RESUME
La chirurgie microvasculaire, en particulier la préfabrica-
tion de greffons microvasculaires, offre, associée à un plan
pré-opératoire utilisant des modèles en 3D, une option
thérapeutique importante pour les défauts sévères de la
région maxillo-faciale. La réhabilitation esthétique et fonc-
tionnelle se traduit par la resocialisation du patient et ainsi,
par des retombées économiques favorables en rapport.
Références
[1] Serafin D, Rios AV, Geirgiade N. Fourteen free groin flap transfers.
Plast Reconstr Surg 1976; 57:707–715.
[2] Panje WR, Bardach J, Krause CJ. Reconstruction of the oral cavity
with a free flap. Plast Reconstr Surg 1976; 58:415–418.
[3] Ordeiro PG, Disa JJ, Hidalgo DA, Hu QY. Reconstruction of the man-
dible with osseous free flaps: a 10-year experience with 150 conse-
cutive patients. Plast Reconstr Surg 1999; 104:1314–1320.
[4] Hidalgo DA, Rekow A. A review of 60 consecutive fibula free flap
mandible reconstructions. Plast Reconstr Surg 1995; 96:585–596.
[5] Urken ML, Buchbinder D, Costantino PD, Sinha U, Okay D, Lawson
W, Biller HF. Oromandibular reconstruction using microvascular
composite flaps: report of 210 cases. Arch Otolaryngol Head Neck
Surg 1998; 12:46–55.
[6] Disa JJ, Cordeiro PG. Mandible reconstruction with microvascular
surgery. Semin Surg Oncol 2000; 19:226–234.
[7] Rohner D, Bucher P, Hammer B, Kunz C, Schenk R, Prein. Treat-
ment of severe atrophy of the maxilla with a prefabricated free
vascularized fibula flap. Clin Oral Implants Res 2002; 13:44–52.
[8] Rohner D, Jaquiery C, Kunz C, Bucher P, Maas H, Hammer B.
Maxillofacial reconstruction with prefabricated osseous free flaps:
A 3-year experience with 24 patients. Plast Reconstr Surg 2003;
112:748–758.
[9] Rohner D, Bucher P, Hammer B, Prein J. Neue Rekonstruktions-
möglichkeiten von ausgedehnten Kieferdefekten mit vorbereiteten
mikrovaskulären Fibulatransplantaten und ITI®-Implantaten. Mund
Kiefer GesichtsChir 2000; 4:365–372.
[10] Rohner D, Kunz C, Bucher P, Hammer B, Prein J. Implantatprothetik
bei Defektversorgungen mit freien vaskularisierten Fibulatransplan-
taten und ITI®-Implantaten. Implantologie 2000; 3:269–281.
Info
Dr Dennis Rohner, chirurgie dentaire
et maxillo-faciale
Centre de chirurgie cranio-faciale (cfc) Hirslanden
Clinique Hirslanden Aarau
Schanzweg 7
CH-5000 Aarau
Téléphone 062-836 78 78
Téléfax 062-836 78 79
E-mail: [email protected]
Photos 4a–c: après une blessure provoquée par un coup de feu, le mandibule inférieur pré-
sente un important défaut. Après reconstruction avec un greffon préfabriqué, le contour initial
du mandibule a pu être totalement redessiné.
1
/
3
100%