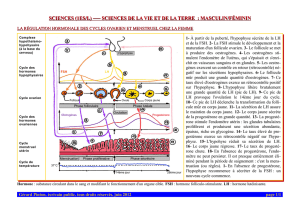
1. Physiologie des cycles menstruels

Cycles menstruels, hormones féminines et reproduction
• Introduction : l’ovaire et le cycle ovarien
• La folliculogénèse
• L’ovogenèse
• Le cycle ovarien (cycle menstruel)
– Généralités
– Les différentes phases du cycle ovarien
– Le contrôle hormonal du cycle ovarien : l’axe hypothalamo-hypophyso-ovarien
I- Introduction : l’ovaire et le cycle ovarien
L’ovaire
Partie médiane : médullaire vascularisée
Partie périphérique : cortex modifications les plus importantes avec différents stades folliculaires
- Folliculogénèse : indépendante du contrôle HH
- Cycle ovarien : contrôle hormonal complexe et rigoureux
De la puberté à la ménopause
- Fonction endocrine :
Production des stéroïdes sexuels (progestérone et oestrogènes)
Production de polypeptides (inhibines A et B)
- Fonction exocrine
Maturation et croissance des gamètes féminines
Libération des gamètes matures fécondables
- Régulation lors du cycle ovarien, sous la dépendance de l’axe Hh.

L’unité fonctionnelle : le follicule ovarien
- Présent dès la naissance dans une forme quiescente immature = follicules primordiaux développés dès les
1ères semaines de la vie fœtale
- Reprennent leur développement à la puberté évolution sous différents stades = 1ère partie indépendante
du contrôle Hh
- Puis sensibilité aux hormones dans la 2ème partie
Contient l’ovocyte dont la croissance et la maturation sont en étroite relation avec la maturation du follicule.
II- La folliculogénèse
Généralités
Ensemble des étapes maturatives des follicules ovariens
Processus continu
A la naissance : environ 1M de follicules primordiaux, seuls 400 atteindront le stade de l’ovulation
99,9% : apoptose
Follicules primordiaux : pool de réserve pendant la vie intra-utérine
Chaque follicule a sa propre vitesse de croissance

Follicule primordial
Structure :
- Ø de 60µm
- Unique couche de cellules folliculeuses
- Contient ovocyte boqué en P1
- Localisé en périphérie de l’ovaire
Follicules quiescents
Susceptibles d’évoluer à partir de la puberté,
à tout moment, jusqu’au stade pré-antral
Follicule primaire
Structure :
- Issus des follicules primordiaux
- Ø de 60-70µm
- Zone pellucide
- Couche de cellules cubiques, membrane
de Slavjansky
Non sensible aux gonadotrophines
Croissance sous l’influence notamment IGF1,
TGFα, EGF …
Follicule secondaire
Ø de 0,2mm
Granulosa :
- Multiplications de cellules épithéliales folliculaires concentriques
- Expression progressive de récepteurs à la FSH
Thèque interne :
- Multiplication et différenciation à partir de fibroblastes du stroma
- Expression des récepteurs à la LH
Quand apparition de la thèque interne follicule pré-antral
Dernier stade non sensible aux gonadotrophines.
Follicule tertiaire = follicule antral
Follicule dominant recruté à la fin de la phase lutéale du cycle précédent
Sensible aux gonadotrophines
Ø de 0,2 à 0,5mm
Granulosa épaisse
Antrum
Thèque :
- Interne (rôle fonctionnel)
- Externe (fibreuse) continuité follicule – stroma ovarien
Entre 5 et 10 par cycles
Follicule pré-ovulatoire ou follicule de De Graaf
Ø de 16-20mm
Granulosa épaisse :
- Exprime les récepteurs à la FSH
- Production d’oestrogènes (expression de l’aromatase)

Thèque interne
- Expression des récepteurs à la LH
- Production Δ4 androstène dione
Très volumineux antrum qui contient le liquide folliculaire
Uniquement un follicule pré-ovulatoire, les autres follicules tertiaires auront dégénéré
Le corps jaune
Corps jaune périodique
- Issu de la transformation du follicule déhiscent, après l’ovulation
- Maintenu au dela de 14j uniquement en cas de grossesse sous l’effet de la sécrétion ↗ de β-HCG
Indispensable à la sécrétion de progestérone en 2ème partie de cycle :
- Transformation des cellules de la granulosa en cellules lutéales qui interviennent dans la synthèse de
progestérone
- Transformation des cellules de la thèque en cellules para-lutéales : synthèse d’oestradiol
Elimination du corps jaune laisse une cicatrice : corpus albicans
Dynamique et contrôle de la folliculogénèse
Initiation = développement des follicules primordiaux pendant la vie IU et jusqu’à la naissance
Croissance folliculaire basale : Sous la dépendance de facteurs de croissance
Recrutement : début de cycle ovarien J25-J28 : une 10aine de follicules recrutés
Sélection / dominance : un seul follicule devient dominant
- Follicule qui a le seuil de sensibilité à la FSH le plus bas (le 1er à exprimer l’aromatase et à synthétiser des
oestrogènes)
- Croissance sous l’effet de la FSH durant la 1ère partie du cycle
Ovulation : pic de LH (36h avant l’ovulation) : arrêt de la croissance folliculaire
Lutéinisation en corps jaunes

III- L’ovogénèse
Généralités
Le follicule contient l’ovocyte : gamète féminine
Ovogènèse : maturation de la gamète femelle
De la puberté à la ménopause
Processus discontinu, en étroite interaction avec la maturation folliculaire
L’ovocyte primaire
Au sein du follicule primordial et jusqu’au stade de follicule antral : Ovocyte primaire bloqué en prophase 1
L’ovocyte secondaire
Pic de LH = ovocyte secondaire par :
- Reprise de la 1ère division méiotique
- Initiation de la 2ème division et blocage en métaphase II (ovocyte secondaire)
- Modifications nucléaires et cytoplasmiques préparant une éventuelle fécondation
- Fin de méiose uniquement en cas de fécondation
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%