Les complications de la blépharoplastie

Ophtalmologie
Conférences scientifiques
JANVIER/FÉVRIER 2005
Volume 3, numéro 1
COMPTE RENDU DES CONFÉRENCES
SCIENTIFIQUES DU DÉPARTEMENT
D’OPHTALMOLOGIE ET
DES SCIENCES DE LA VISION,
FACULTÉ DE MÉDECINE,
UNIVERSITÉ DE TORONTO
Département d’ophtalmologie
et des sciences de la vision
Faculté de médecine
Université de Toronto
60 Murray St.
Bureau 1-003
Toronto (Ontario) M5G 1X5
Le contenu rédactionnel d’Ophtalmologie –
Conférences scientifiques est déterminé
exclusivement par le Département
d’ophtalmologie et des sciences de la vision,
Faculté de médicine, Université de Toronto.
Département d’ophtalmologie
et des sciences de la vision
Jeffrey Jay Hurwitz, M.D., Rédacteur
Professeur et président
Martin Steinbach, Ph.D.
Directeur de la recherche
The Hospital for Sick Children
Elise Heon, M.D.
Ophtalmologiste en chef
Mount Sinai Hospital
Jeffrey J. Hurwitz, M.D.
Ophtalmologiste en chef
Princess Margaret Hospital
(Clinique des tumeurs oculaires)
E. Rand Simpson, M.D.
Directeur, Service d’oncologie oculaire
St. Michael’s Hospital
Alan Berger, M.D.
Ophtalmologiste en chef
Sunnybrook and Women’s College
Health Sciences Centre
William S. Dixon, M.D.
Ophtalmologiste en chef
The Toronto Hospital
(Toronto Western Division and
Toronto General Division)
Robert G. Devenyi, M.D.
Ophtalmologiste en chef
Les complications de la blépharoplastie – Partie 1
PAR JAMES OESTREICHER, M.D., FRCPC
Les personnes qui envisagent la possibilité d’une chirurgie esthétique sont de plus en
plus nombreuses. Les femmes et les hommes, quel que soit leur âge, leur profession ou
leur niveau socio-économique, désirent maintenir une « persona » jeune et optimiser leur
apparence. L’incidence de la chirurgie esthétique des paupières augmente de façon expo-
nentielle, celle-ci étant réalisée par de nombreuses spécialités différentes. Cependant,
lorsque des complications apparaissent, c’est à l’ophtalmologiste que l’on fait appel.
Étant donné la myriade de complications possibles, il est essentiel de comprendre les
problèmes qui peuvent se présenter et le traitement disponible et conseillé. Le DrJames
Oestreicher, un chirurgien plasticien canadien de renom, a couvert ce thème intégrale-
ment et en raison de la complexité du sujet, sa présentation a été divisée en deux parties.
Dans ce numéro d’Ophtalmologie – Conférences scientifiques, nous présentons la partie 1 et
dans le prochain numéro, nous présenterons la partie 2.
Jeffrey Hurwitz, rédacteur, Ophtalmologie – Conférences scientifiques
La «blépharoplastie » est une intervention visant à modifier la forme, l’apparence ou
la configuration des paupières, comme l’indique sa racine latine. En général, l’objectif est de
restaurer des contours jeunes en réséquant les excès cutanés, graisseux et musculaires et en
raccourcissant les structures de soutien, telles que les tendons canthaux et occasionnelle-
ment et plus important encore, en corrigeant des anomalies associées comme le ptosis,
le ptosis du sourcil, l’entropion, l’ectropion ou la rétraction des paupières.
Les complications peuvent être mineures ou sérieuses, mais sont probablement considé-
rées d’un point de vue opposé par le chirurgien et le patient1,2. La confiance et la communi-
cation sont essentielles, comme dans toute relation entre médecin et patient, mais elles sont
peut-être encore plus importantes pour une intervention de chirurgie esthétique totalement
facultative associée à des attentes et à des normes élevées. L’assurance du chirurgien (qui ne
devra pas cependant être excessive) et son expérience sont essentielles pendant la période
postopératoire. La plupart des patients ont simplement besoin d’être rassurés. Cependant,
certaines complications peuvent nécessiter une intervention « en parallèle » si le problème
(habituellement une asymétrie) ne se résout pas. Le chirurgien doit connaître l’histoire
naturelle de certains aspects postopératoires, en gardant à l’esprit comment la chirurgie s’est
déroulée. Il doit éviter de subir la pression des patients anxieux ou exigeants qui le
pousserait à une correction prématurée, tout en assurant à ceux-ci qu’ils pourront bénéficier
d’une correction efficace en temps voulu dans le futur. Autrement dit, le chirurgien doit être
à l’écoute de ses patients, mais placer leur intérêt au premier plan. Ce faisant, la confiance
établie avant l’intervention se maintiendra pendant la période postopératoire critique (figure 1).
Évaluation préopératoire
Lors de la consultation initiale (et ultérieurement, si nécessaire), on encourage les
patients à exprimer leurs désirs et leurs préoccupations au sujet de l’apparence esthétique et
fonctionnelle de leurs paupières. Il est important que la consultation soit privée et de dis-
poser d’un miroir à main d’une taille appropriée. Si les patients ne peuvent pas décrire ou
démontrer les modifications et le résultat final qu’ils attendent, il incombe au chirurgien de
faciliter la discussion ou de présenter des alternatives jusqu’à ce qu’il parvienne à un parfait
accord avec son patient – sinon, l’intervention ne doit pas être réalisée.
Il est important de s’enquérir des préoccupations de chaque patient, car celles-ci peuvent
varier considérablement. À titre d’exemples, les patients peuvent avoir une aversion particu-
lière pour les rides « de la patte d’oie » au coin des yeux ou peur de la cécité, d’un regard
«fixe » ou des yeux ronds (très communs) ou le désir de ne plus avoir les yeux enfoncés (une
MC
Département
d’ophtalmologie et des
sciences de la vision
FACULTY OF MEDICINE
University of Toronto
Disponible sur Internet à : www.ophtalmologieconferences.ca

préoccupation fréquente chez les jeunes patients) et la
crainte d’une longue période de récupération ainsi que
de la douleur peropératoire et périopératoire. Le
chirurgien doit également reconnaître les attentes
irréalistes, par ex. les patients qui ne veulent aucun pli
sur la paupière supérieure, les patients qui après l’inter-
vention (même s’ils donnent déjà l’impression d’une
surcorrection) désirent encore une « amélioration »,
ceux qui planifient de reprendre des activités profes-
sionnelles très exigeantes le jour suivant l’intervention
et d’autres qui prévoient un voyage pendant la première
semaine de l’intervention. Les patients qui considèrent
la chirurgie esthétique comme un produit et non
comme un acte médical avec les risques associés qu’il
comporte ne devraient pas être opérés. Alors que cer-
tains patients irréalistes peuvent être éduqués et
ultérieurement opérés en toute confiance, cela n’est pas
le cas pour d’autres3.
Le chirurgien doit demander systématiquement au
patient s’il souffre d’une maladie cardiaque ou de la
thyroïde, d’hypertension, de diabète, de diathèse hémor-
ragique, d’allergies de même que s’il prend des médica-
ments et s’il a tendance à la formation de cicatrices
kéloïdes. Les patients doivent arrêter de prendre de
l’aspirine, des anticoagulants, des anti-inflammatoires
non stéroïdiens, de la vitamine E, du Gingko et d’autres
plantes médicinales jusqu’à trois semaines avant l’inter-
vention, si possible.
Le chirurgien doit rechercher la présence éventuelle
de maladies ophtalmiques et périoculaires en établis-
sant les antécédents et en effectuant un examen ophtal-
mologique complet. L’examen doit inclure une
évaluation de la vision, de la motilité, du strabisme, de
l’asymétrie orbitaire ou palpébrale, des yeux secs, du
ptosis, de la rétraction des paupières, de l’exophtalmie,
de la hauteur du pli palpébral, de la laxité de la
paupière, de l’exposition sclérale inférieure, de l’entro-
pion, de l’ectropion, du ptosis des sourcils et de
l’asymétrie. Un examen à la lampe à fente et le test de
Schirmer sont nécessaires selon l’opinion de cet auteur.
La quantité de peau en excès ou le degré de prolapsus
de la graisse rétro-oculaire, la position des glandes lacry-
males et l’importance des rides de la patte d’oie au coin
des yeux et de l’hernie graisseuse médiale sont des élé-
ments importants lors de la planification de l’interven-
tion. Des facteurs importants à évaluer au niveau des
paupières inférieures sont l’excès de peau, les fines
rides, le prolapsus de la graisse (quantité et localisation),
les poches malaires, la laxité de la paupière, l’exposition
sclérale et les caractéristiques pigmentaires. Les carac-
téristiques faciales raciales, ethniques ou congénitales
du patient doivent être notées et examinées, afin de
déterminer ce qui doit être modifié, le cas échéant.
D’anciennes photos sont utiles, en particulier pour
déterminer la configuration du pli palpébral supérieur
lorsque le patient était jeune. De nombreuses personnes
n’ont jamais eu une grande paupière supérieure (elles
ont toujours eu une paupière assez courte) et la hauteur
de leur pli palpébral est de 7 mm et non de 10 mm. C’est
habituellement une erreur de modifier la nature des
paupières supérieures de façon trop radicale, à moins
que ce souhait et que l’apparence postopératoire
éventuelle soient expliqués en détail. Le patient doit
bien comprendre que les anciennes photos ne représen-
tent pas une garantie ou même un objectif, mais servent
plutôt de guide.
Lorsque l’on planifie l’intervention, il faut déter-
miner notamment si elle doit être réalisée sur les
paupières supérieures ou inférieures ou sur les quatre.
La technique (lame en acier vs laser au CO2, blépharo-
plastie inférieure transconjonctivale vs externe) doit être
déterminée ainsi que les interventions additionnelles.
Celles-ci incluent la réparation du ptosis du sourcil
(transblépharoplastie interne, directe, coronaire ou
endoscopique), la réparation du ptosis, la suspension de
la glande lacrymale, l’agrandissement de la paupière et
le resserrement de la paupière inférieure ou can-
thopexie latérale (externe). Une autre décision impor-
tante est l’excision cutanée au niveau de la paupière
inférieure ou le resurfaçage au laser (ou aucune des
deux interventions).
Cet auteur privilégie la blépharoplastie au laser CO2
avec une approche transconjonctivale. Le resurfaçage
cutané au laser CO2est utile dans les cas d’excès de
peau et de poches (chez les patients ayant des types de
peau appropriés). L’élévation chirurgicale des sourcils
est surappréciée et excessive. La résection de la graisse
au niveau des paupières inférieures est préférable au
repositionnement de la graisse. L’élévation de la partie
médiane du visage est une intervention risquée et
surappréciée.
Complications
Hémorragie orbitaire avec perte de vision
Cette complication se situe en haut de la liste des
complications pour tous les chirurgiens, bien que statis-
tiquement, la plupart n’en feront jamais l’expérience. On
estime que l’incidence est de 1 cas pour 2000 à 1 cas pour
25 0004. Les facteurs de risque comprennent bien sûr
l’hypertension, l’utilisation d’anticoagulants ou d’agents
antiplaquettaires, une intervention chirurgicale com-
pliquée et prolongée et la réintervention sur les tissus
cicatriciels. L’étiologie est une forme de syndrome de
loge, l’orbite étant limitée par quatre parois osseuses et
la cloison orbitaire jouant le rôle de compartiment. Lors
d’une hémorragie aiguë, la pression intraorbitaire aug-
mente soudainement et l’apport de sang au nerf optique
est supprimé. Par conséquent, toute augmentation con-
comitante de la pression intraoculaire est secondaire et
son traitement n’influencera pas le résultat. L’utilisation
du laser CO2a probablement réduit l’incidence de cette
complication, étant donné qu’il coagule tout en excisant
et évite une traction excessive due au clampage de la
graisse avant la cautérisation et la résection.
La reconnaissance de cette complication est essen-
tielle, tout comme une réponse rapide. Le chirurgien
notera l’exophtalmie, la motilité réduite, la tension
orbitaire accrue et habituellement, une hémorragie
associée. Le patient souffrira d’une douleur asymétrique
et sa vision sera réduite. Les protecteurs oculaires util-
isés pour le laser (lentilles de contact sclérales
métalliques) bloquent la vision et doivent être retirés

et de l’air qui sont plus probablement les signes d’un
traumatisme chirurgical.
Malheureusement, après 1 à 6 heures de perte totale
ou quasi-totale de la vision, il est improbable que le
traitement soit efficace. Jusqu’à 24 heures, on peut
utiliser la cantholyse, la libération de la pression (si l’or-
bite est encore tendue) et la corticothérapie. Cependant,
après cette période, on peut infliger un traitement
excessif au patient et l’exposer à des complications addi-
tionnelles avec très peu de perspective d’amélioration.
Après 24 heures de traitement par des corticostéroïdes à
des doses pour « traumatisme rachidien » (solu-médrol
30 mg/kg en bolus pendant 5 minutes suivi de
5,4 mg/kg par heure) sans réponse, le traitement doit
être arrêté, possiblement après un deuxième examen
d’imagerie.
Étant donné que le temps est un facteur essentiel, il
faut reconnaître que la canthotomie/cantholyse et la
libération de la pression au chevet du patient ne doivent
pas être réalisées obligatoirement par un chirurgien
oculo-plasticien. Tous les ophtalmologistes devraient
pouvoir traiter sans problème une hémorragie orbitaire
par une canthotomie et une cantholyse.
L’hospitalisation du patient après le traitement est
recommandée, avec une surveillance étroite de l’acuité
visuelle, l’élévation de la tête, des compresses d’eau
glacée et l’administration de corticostéroïdes intra-
veineux jusqu’à ce que la vision soit stable pendant 24
heures et qu’un examen de tomodensitométrie axiale ait
été réalisé. Les corticostéroïdes peuvent être arrêtés
soudainement s’ils ont été administrés pendant moins
de 3 jours, même à des doses extrêmement élevées. Des
antibiotiques topiques et systémiques sont utilisés pour
les plaies ouvertes, et la réparation des plaies est plani-
fiée de façon non urgente dans un délai de 1 à 2
semaines, si elles ne se referment pas avant. Le person-
nel hospitalier ou le patient doit surveiller la stabilité de
la vision qui s’est améliorée pendant 1 à 3 jours après
l’arrêt du traitement.
pour évaluer l’acuité visuelle. Le patient peut identifier
la présence d’une hémorragie postopératoire s’il a été
correctement informé de la possibilité d’une douleur
inhabituelle et asymétrique, d’une vision réduite ou
d’une exophtalmie. Il faut indiquer au patient de vérifier
la vision de chacun de ses yeux individuellement. Des
dispositions doivent être prises avec les urgences pour
qu’une évaluation et une intervention rapide puissent
être réalisées5.
Il est essentiel que le patient reçoive rapidement un
traitement. Le contrôle des points hémorragiques évi-
dents, le cas échéant, est important. Cependant, la
libération rapide de la pression orbitaire par l’ouverture
de la plaie, la canthotomie latérale et la cantholyse
inférieure et/ou supérieure sont essentiels. Le chirurgien
doit accéder postérieurement dans l’orbite, descendre la
paroi latérale et traverser les plaies pour atteindre les
hématomes profonds et relâcher la pression. Si cette
intervention est effectuée dans le plan de la paroi
latérale et dans le plan de l’aponévrose du muscle
releveur et du muscle droit inférieur (parallèles à ces
structures), le risque de lésions importantes des struc-
tures orbitaires est faible. Une hémorragie orbitaire
franche avec exophtalmie, un globe oculaire gelé et la
perte de vision nécessitent des mesures audacieuses.
Les agents osmotiques systémiques (mannitol) et les
corticostéroïdes sont des traitements d’appoint, mais ne
remplacent pas le relâchement rapide de la pression.
Une décompression osseuse réelle – soit au chevet du
patient par le biais du plancher inféro-médial ou de
façon plus complète dans la salle d’opération – est
rarement nécessaire. Les médicaments antiglaucomes
ou le drainage de la chambre antérieure sont des traite-
ments visant l’occlusion de l’artère rétinienne centrale et
non l’hémorragie orbitaire. L’examen de tomodensito-
métrie axiale des orbites est important, mais unique-
ment après que le traitement ait été administré. Un
hématome profond cloisonné n’est identifié que
rarement. Habituellement, on voit une traînée de sang
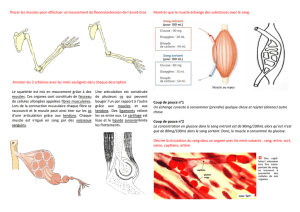
Figure 1 : Complications de la blépharoplastie – la lagophtalmie
A. La paupière inférieure de ce patient
montre un ectroption cicatriciel avec cica-
trisation lamellaire médiane causant la
rétraction de la paupière après une
blépharoplastie. Le patient souffre de
lagophtalmie symptomatique sévère avec
une apparence disgracieuse.
B. Lagophtalmie importante. Le patient
souffre d’une kératite d’exposition symp-
tomatique, malgré la lubrification impor-
tante et la fermeture de la paupière à
l’aide d’un ruban adhésif la nuit.
C. Paupière inférieure du même patient
montrée en A et B après le redrapage de
la peau de la paupière inférieure (la greffe
cutanée n’est pas nécessaire) ainsi que
l’élévation de la paupière inférieure et
l’élimination de la cicatrice par une greffe
de muqueuse prélevée sur le palais dur.
L’ectropion ou la rétraction ont été essen-
tiellement éliminés de même que la
lagophtalmie.

Ecchymose superficielle ou hématome
Tout patient ayant subi une blépharoplastie
présentera une ecchymose superficielle et dans une
certaine mesure, un hématome ; l’ecchymose n’est
donc pas réellement une complication, mais plutôt
un effet secondaire escompté. Cependant, si elle est
excessive, elle peut prolonger la période de réta-
blissement et entraîner une infection, une cicatrisa-
tion et une pigmentation de la peau. L’utilisation du
laser CO2minimisera l’ecchymose, de même que le
fait de ne pas utiliser de façon continue des médica-
ments ayant des effets anticoagulants, le contrôle
de l’hypertension et le fait d’éviter tout trauma-
tisme postopératoire, de se pencher ou de faire des
efforts. Il est important pour le chirurgien d’ef-
fectuer la cautérisation avec minutie, soit en défo-
calisant le laser CO2soit en effectuant une
cautérisation bipolaire. Dans ce cas précisément,
l’obsession du chirurgien d’assurer un champ
opératoire sec sera bénéfique pour le patient. Le
traumatisme résultant de la cautérisation est moins
important que le traumatisme d’une ecchymose
prolongée après l’intervention.
Le patient peut accélérer son rétablissement en
prenant quelques mesures simples. Il doit se
reposer en surélevant sa tête à au moins 45 à 60o. Il
doit appliquer continuellement sur ses yeux des
compresses d’eau glacée pendant 3 jours (excepté
lorsqu’il mange ou dort). Les patients se rétabliront
plus vite lorsque les compresses sont appliquées
pratiquement constamment pendant la première
nuit. Les poches de glace ou les masques glacés
sont trop lourds et froids et peuvent endommager
les tissus de la paupière ou entraîner la dehiscence
de la plaie. Selon des rapports anecdotiques, l’arnica
(une plante médicinale favorisant la cicatrisation)
par voie orale avant et après l’intervention con-
tribue à réduire l’hématome lorsqu’elle est prise à
des doses normales.
Lésions oculaires
De toute évidence, la blépharoplastie est réal-
isée très près du globe oculaire et il existe une pos-
sibilité de lésions. Le risque est accru chez les
patients présentant une exophtalmie, comme ceux
atteints de maladie de la thyroïde entraînant une
atteinte oculaire ou présentant une boursouflure
importante ou en saillie liée à un glaucome. Des
lésions du globe oculaire peuvent survenir avec le
laser CO2, un scalpel en acier ou des injections
locales d’anesthésiques.
Les protecteurs oculaires utilisés pour laser sont
essentiels avec le laser CO2, mais la lubrification
oculaire doit être suffisante pour éviter l’abrasion
cornéenne lorsque qu’ils sont insérés et retirés. Le
laser doit toujours être dirigé loin du globe oculaire
même lorsque les protecteurs sont en place. La
mesure de l’acuité visuelle et l’examen à la lampe à
fente sont essentiels lors de la première consulta-
tion postopératoire (presque toujours le jour suiv-
ant l’intervention) pour exclure une lésion oculaire
et documenter son absence.
La lubrification oculaire et de la plaie avec un
onguent antibiotique ophtalmique après l’interven-
tion est très importante pour prévenir la dégrada-
tion cornéenne, la sécheresse oculaire et le
chémosis conjonctival. En effet, la plupart des
patients présentent initialement une légère lagoph-
talmie due à l’effet de l’anesthésique local sur le
muscle orbiculaire, qui cause une enflure et une
raideur de la paupière. Un cercle vicieux peut s’in-
staller par lequel la conjonctive chémotique sèche
car elle est enflée, puis devient enflée car elle est
sèche. Cela peut également entraîner la formation
d’un dellen cornéen ou la cornée sèche peut se
dégrader de novo. Les patients ne doivent pas con-
duire pendant une semaine du fait de leur vision
trouble causée par l’utilisation d’un onguent.
Dans le contexte d’une blépharoplastie, les
abrasions cornéennes non infectées sont traitées
idéalement avec une lentille-pansement. Cela per-
met le soulagement rapide des symptômes, une
guérison rapide, la surveillance de la vision et l’on
évite la pression sur les plaies causée par un panse-
ment. Cependant, l’utilisation d’une lentille de con-
tact nécessite des visites quasi-quotidiennes chez le
chirurgien jusqu’à ce que l’abrasion soit guérie et
que la lentille soit retirée. Toute lésion réelle du
globe oculaire doit faire l’objet d’un traitement
approprié d’urgence par un ophtalmologiste.
Diplopie
Fort heureusement, la diplopie après la
blépharoplastie est extrêmement rare. La forme la
plus fréquente est causée lorsque pendant l’inter-
vention, on ajoute à l’anesthésique local une injec-
tion directe de graisse lorsque la conjonctive
(paupière inférieure) ou la peau (paupière
supérieure) est ouverte. La diffusion de l’anesthési-
que local est plus rapide et plus étendue, ce qui
affecte d’autres structures, telles que les nerfs
crâniens. Le petit oblique et le muscle releveur
doivent être identifiés (et préservés) durant l’inter-
vention, afin de s’assurer qu’ils n’aient pas subi de
lésions. La diplopie se manifeste habituellement
sous une forme suggérant l’extravasation d’un
anesthésique local (p. ex. une paralysie partielle du
troisième ou du sixième nerf). Si cela est une source
de préoccupation, le patient doit rester sous obser-
vation jusqu’à la présence de signes d’amélioration.
Malgré l’utilisation d’un mélange de lidocaïne et de
marcaine, cette forme de diplopie disparaît toujours
le jour suivant.
La lésion du petit oblique ou moins fréquem-
ment d’autres muscles extraoculaires est rare. Un
saignement excessif est un signe de lésion immi-
nente du muscle. Le chirurgien doit stopper le
saignement mais en même temps, éviter une
cautérisation excessive ou un autre traumatisme
Ophtalmologie
Conférences scientifiques

du muscle. Le petit oblique divise le coussinet
adipeux inférieur médial du coussinet adipeux
inférieur central et il devrait donc être facilement
identifié et protégé. C’est également un bon moyen
d’assurer que le coussinet adipeux médial n’ait pas
été « oublié » lors de la résection de l’excès de graisse.
La diplopie qui persiste après le premier jour
disparaîtra souvent avec des exercices de mouve-
ments des yeux ou de fusion s’il n’y a pas de déficit
important. Occasionnellement, l’assistance d’un col-
lègue spécialisé dans le strabisme peut être très
utile si le déficit persiste. Enfin, certains patients
développent une paralysie des nerfs crâniens non
liée à l’intervention chirurgicale quelques semaines
ou quelques mois après celle-ci, par hasard unique-
ment. Ces patients doivent faire l’objet d’examens et
être suivis normalement pour ce type d’affections.
Ptosis
Il est assez fréquent que les patients qui subis-
sent une blépharoplastie supérieure présentent
divers degrés de ptosis le jour après l’intervention.
Le chirurgien expérimenté qui a identifié et
préservé le muscle releveur et l’aponévrose durant
l’intervention ne paniquera pas. L’œdème de la
paupière et l’œdème du muscle releveur sont des
causes temporaires fréquentes de ptosis.
L’aponévrose du muscle releveur se situe dans la
zone de la résection de l’excès de graisse durant
une blépharoplastie supérieure et il est naturel
d’observer occasionnellement une dysfonction peu
de temps après l’intervention.
Cependant, il existe plusieurs mises en garde.
Le chirurgien doit connaître l’anatomie de son
patient pour établir une distinction entre la cloison
et le muscle releveur. La cloison doit être ouverte si
l’on doit réséquer un excès de graisse, mais non le
muscle releveur. Les deux fusionnent sur la partie
inférieure de la paupière supérieure et il est donc
conseillé au chirurgien non expérimenté d’ouvrir la
cloison plus haut dans une zone où il existe une
bonne barrière de graisse pré-aponévrotique sous-
jacente pour protéger le muscle releveur. La cloison
fusionne avec l’arcade marginale orbitaire et donc,
si on effectue une traction, elle se resserre lorsque
l’on place un doigt sous le sourcil. De même, elle ne
bougera pas lorsqu’on la saisit et que l’on demande
au patient de regarder en haut, mais le muscle
releveur sera comme « une truite qui tire sur une
canne à pêche ». De plus, lorsque la graisse pré-
aponévrotique est saisie et que les attaches de la
cloison sont divisées, on peut tirer l’aponévrose
superficielle du muscle releveur avec celle-ci. C’est
pourquoi il est important de prendre des précau-
tions pour libérer la graisse du muscle releveur
sous-jacent, étant donné que ce dernier peut être
endommagé par inadvertance. De même, lorsqu’on
utilise le laser CO2pour libérer les lobules grais-
seux, il est nécessaire d’utiliser une « butée »,
habituellement un coton-tige pour absorber
l’énergie du laser transmise et éviter les lésions des
tissus sous-jacents (p. ex. le muscle releveur, le
muscle de Müller, la conjonctive et le globe ocu-
laire). Le même principe s’applique à la résection de
l’excès de graisse au niveau de la paupière
inférieure pour protéger le petit oblique.
Si l’on observe une lacération du muscle
releveur, elle doit être réparée si elle cause un pto-
sis. Il peut être nécessaire de réduire la sédation du
patient, afin d’effectuer une évaluation précise de la
hauteur de la paupière ; il est également utile
d’asseoir le patient bien droit. En l’absence de
lacération du muscle releveur, un ptosis postopéra-
toire persistant fait habituellement l’objet d’un suivi
de 3 mois avant sa réparation, étant donné que
dans la majorité des cas, il disparaîtra durant cette
période. L’exception est le patient qui a fait l’objet
d’une blépharoplastie combinée à une réparation
du ptosis par l’avancement de l’aponévrose du mus-
cle releveur qui est de toute évidence sous-corrigée
après environ une semaine. La plaie peut être facile-
ment ouverte et le fil de suture du muscle releveur
qui a glissé peut être assez facilement remplacé.
Cependant, une autre option est d’attendre la fin
des trois mois et d’utiliser la technique de
Fasanella-Servat postérieure, évitant ainsi l’ouver-
ture complète de la plaie antérieure. Cette opéra-
tion est rapide, prévisible et évite la surcorrection et
des anomalies de la cicatrisation.
Le fait d’éviter la souscorrection ou la surcor-
rection dans la réparation du ptosis combinée à la
blépharoplastie est un sujet de discussion en soi.
Une dissection soigneuse, la sédation légère, des
plans de tissus secs nets et le mise en place délicate-
ment du fil de suture sont des facteurs importants.
Cependant, les patients doivent être informés qu’il
existe un risque certain de réintervention dans ces
cas plus complexes.
Dehiscence de la plaie
Même un traumatisme postopératoire mineur
peut entraîner la dehiscence de la plaie si le patient
est malchanceux. L’infection et un sommeil agité
peuvent être des facteurs de risque supplémentaires.
On préfère les sutures cutanées avec du prolène 6-0
(qui peut imbriquer le muscle releveur ou les tissus
prétarsiens pour la formation d’un pli). Le prolène est
inerte et se noue proprement, ce qui est utile pour la
fermeture précise d’une plaie. Les fils de suture
résorbables de la paupière supérieure, dans la peau
ou enfouies, entraînent un risque de réaction tissu-
laire ou de dehiscence. Les fils de soie dans les plaies
de la blépharoplastie supérieure sont moins satis-
faisants. La guérison des incisions au laser CO2
nécessite 7 jours ; par conséquent, les fils de suture
sont retirés le 7eou le 8ejour. Une suture à points
continus en prolène, avec plusieurs renforcements
interrompus, est utile. La gêne que procure le retrait
de la suture est minimisée par l’utilisation d’une
pince de bijoutier et de ciseaux de Vannas.
Ophtalmologie
Conférences scientifiques
 6
6
1
/
6
100%