CHABAY SIMON

UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MASTER I SCIENCES BIOLOGIQUES ET MEDICALES
UNITE D’ENSEIGNEMENT OPTIONNEL
MEMOIRE REALISE dans le cadre du CERTIFICAT d’ANATOMIE,
d’IMAGERIE et de MORPHOGENESE
2007-2008
UNIVERSITE DE NANTES
Le X dans la région cervicale gauche
Quels abords chirurgicaux pour les stimulations vagales ?
Par
CHABAY Simon
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE NANTES
Président du jury : Pr. R. ROBERT
Vice-Président : Pr. J.M. ROGEZ
Enseignants : • Pr. O. ARMSTRONG
• Dr. O. BARON
• Pr. G. BERRUT
• Pr. C. BEAUVILLAIN
• Pr. D. CROCHET
• Dr. H. DESAL
• Pr. B. DUPAS
• Dr E. FRAMPAS
• Dr A. HAMEL
• Dr O. HAMEL
• Pr. Y. HELOURY
• Pr A. KERSAINT-GILLY
• Pr. J. LE BORGNE
• Dr M.D. LECLAIR
• Pr. P.A. LEHUR
• Pr. O. RODAT
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique

2
UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MASTER I SCIENCES BIOLOGIQUES ET MEDICALES
UNITE D’ENSEIGNEMENT OPTIONNEL
MEMOIRE REALISE dans le cadre du CERTIFICAT d’ANATOMIE,
d’IMAGERIE et de MORPHOGENESE
2007-2008
UNIVERSITE DE NANTES
Le X dans la région cervicale gauche
Quels abords chirurgicaux pour les stimulations vagales ?
Par
CHABAY Simon
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE NANTES
Président du jury : Pr. R. ROBERT
Vice-Président : Pr. J.M. ROGEZ
Enseignants : • Pr. O. ARMSTRONG
• Dr. O. BARON
• Pr. G. BERRUT
• Pr. C. BEAUVILLAIN
• Pr. D. CROCHET
• Dr. H. DESAL
• Pr. B. DUPAS
• Dr E. FRAMPAS
• Dr A. HAMEL
• Dr O. HAMEL
• Pr. Y. HELOURY
• Pr A. KERSAINT-GILLY
• Pr. J. LE BORGNE
• Dr M.D. LECLAIR
• Pr. P.A. LEHUR
• Pr. O. RODAT

3
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique
REMERCIEMENTS
À tous les Anatomistes émérites que j’ai rencontré au cours de ce Master, pour les connaissances
qu’ils m’ont transmises et l’enthousiasme qu’ils véhiculent à parler avec passion de leur discipline.
À Monsieur le Professeur ROBERT, pour m’avoir confié ce sujet passionnant et fait découvrir les
subtilités de l’anatomie appliquée à la chirurgie.
À Monsieur le Professeur MERCIER, pour le temps qu’il m’a consacré, pour ses conseils et ces
deux opérations de « stimulations vagales » auxquelles j’ai pu assister.
À Monsieur BOUGARD, représentant national de Cyberonics® pour les entretiens que nous avons
eus et les documentations relatives aux VNS qu’il m’a communiqué.
Au Docteur GAYET-DELACROIX et sa précieuse aide dans la réalisation de l’étude du X par
TDM : pour les listes de patients, l’utilisation des consoles et les reconstructions 3D.
À Mesdames CHARRIER et RIET sans qui l’étude histologique du X gauche dans la région
cervicale eu été impossible.
Au Docteur HEYMANN pour ses recherches sur l’embryologie du X et ses schémas.
À Madame CHABAY-VICHOT interne en pédiatrie à Brest pour son aide et ses conseils.
À Messieurs LAGIER et BLIN pour leur collaboration technique notamment photographique, pour
leurs conseils, leur écoute et leur soutien.

4
I.
Étude Anatomique 1
1.
Rappels d’anatomie 1
a) Origine apparente 1
b) Trajet et directions 1
c) Ganglions 1
d)
Rapports
1
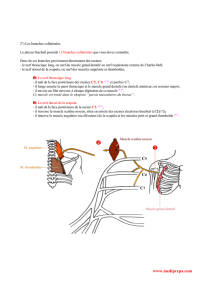
e) Branches collatérales 1
2.
Embryologie 2
a) La genèse du ganglion supérieur du vague et des ganglions parasympathiques 2
b) La genèse du ganglion inférieur du vague 2
c) Mise en place des noyaux du vague dans le tronc cérébral 3
d) Le X et la brachiomérisation 3
3.
Systématisation et projections cérébrales du X : explication des stimulations vagales 3
a) Contingents sensitifs et moteurs 3
b) Systématisation du X 4
c) Projections cérébrales du X 4
4.
Objectifs de l’étude 6
II.
Étude Anatomique 6
1.
Dissections 6
a) Matériel 6
b) Méthode 6
2.
Imagerie 7
a) Technique 7
b) Choix des coupes 7
c) Paramètres et critères de l’étude statistique 7
III.
Résultat 8
1.
Étude topographique du nerf vague gauche dans la région cervicale 8
a) Anatomie de surface 8
b) Du platysma à l’aponévrose cervicale superficielle – premier plan d’étude 9
c) Du sterno-cléido-mastoïdien à la gaine jugulo-carotidienne – deuxième plan d’étude 10
d) Paquet vasculo-nerveux de la région cervicale profonde 13
2.
Anatomie descriptive du nerf vague gauche dans la région cervicale 15
a) Trajet et aspect du nerf 15
b) Rapport 15
c) Branches collatérales 15
d) Anastomoses du Pneumogastrique 15
e)
Micro vascularisation du Pneumogastrique
15
3.
Abords chirurgicaux pré et rétro sterno-cléido-mastoïdiens 17
a) Abord rétro-SCM 17
Commentaire [Amadeus1]: Ho
velacque p. 213 loi générale qui veut
que le courant sanguin soirt brisé avant
d’atteindre le nef… ???

5
b) Abord pré-SCM 17
4.
Imagerie du nerf vague dans la région cervicale 18
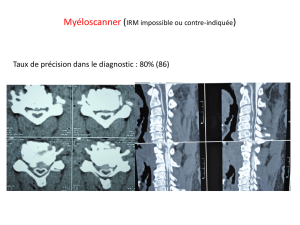
a) Étude TDM 18
b) Résultats de l’étude statistique 19
IV.
Discussion 20
1.
Abord chirurgical du X dans la Stimulation vagale 20
a) Problématique des abords 20
b) Régions clés en chirurgie 21
c) Autres considérations 22
d) Le dispositif de stimulation vagale 23
2.
Variations anatomiques et pose des stimulateurs 23
a) Position du X dans la gaine vasculaire 23
b) Morphologie du X 24
3.
Effets indésirables des stimulations vagales 25
a) Rapportées d’après les études 25
b)
Discussion sur les effets indésirables.
26
V.
Conclusion 26
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%