methodes-epidemio

Les méthodes en épidémiologie
I/ introduction
« L’épidémiologie est la discipline qui a pour but l’étude de la distribution des phénomènes de santé
dans les populations humaines et des facteurs qui conditionnent leurs fréquences. »
- De cette définition simple on constate que cette discipline se divise en deux grands axes :
- Epidémiologie descriptive : Mesure de phénomènes de santé dans une population
- Epidémiologie analytique : Recherche des causes éventuelles des maladies
- Une enquête est une opération qui consiste à rechercher, rassembler, recueillir de l’information puis
à l’analyser en vue de résoudre une ou plusieurs questions spécifiées à l’avance
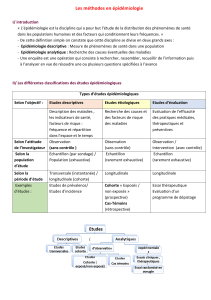
II/ Les différentes classifications des études épidémiologiques
(
Types d’études épidémiologiques
Selon l’objectif :
Etudes descriptives
Etudes étiologiques
Etudes d’évaluation
Description des maladies ,
les indicateurs de santé,
facteurs de risque :
fréquence et répartition
dans l’espace et le temps
Recherche des causes et
des facteurs de risque
des maladies
Evaluation de l’efficacité
des pratiques médicales,
thérapeutiques et
préventives
Selon l’attitude
de l’investigateur
Observation
(sans contrôle )
Observation
(sans contrôle)
Observation /
Intervention (avec contrôle)
Selon la
population
d’étude
Echantillon (par sondage) /
Population (exhaustive)
Echantillon
(rarement exhaustive)
Echantillon
(rarement exhaustive)
Selon la
période d’étude
Transversale (instantanée) /
longitudinale (cohorte)
Longitudinale
Longitudinale
Exemples
d’études :
Etudes de prévalence/
Etudes d'incidence
Cohorte « Exposés /
non exposés »
(prospective)
Cas-Témoins
(rétrospective)
Essai thérapeutique
Evaluation d’un
programme de dépistage

- On distingue deux grands types d’études épidémiologiques :
1 / Les études expérimentales :
2/ Les études d’observation :
• L’étude expérimentale la plus importante est
l’essai randomisé
• Les patients sont repartis d’une manière aléatoire
(randomisation = tirage au sort) dans les 2 groupes.
• Cela permet d’assurer avec un maximum de
confiance que les deux groupes sont comparables.
• Cette méthode est utilisée en épidémiologie
principalement pour étudier l’effet d’une
intervention à visée préventive ou thérapeutique
• Ce sont des études caractérisées
par l’absence de contrôle du facteur
étudié de la part du chercheur
• La population est observée telle
qu’elle est, sans que le
l’investigateur n’intervienne dans le
choix des groupes à comparer.
A/ Etudes descriptives :
- Elles constituant un point de départ d’hypothèses sur les causes de la maladie,
- ces hypothèses doivent être vérifiées par des études étiologiques.
- Une étude descriptive n’implique qu’un un seul groupe de sujets
- (pas de groupes de comparaison)
- et elles sont de deux types :
1. Les enquêtes transversales (les études transversales descriptives)
• mesurent à un instant donné la fréquence d’une maladie (prévalence),
• n’impliquent pas de déroulement de temps et
• le recueil d’information de tous les individus est unique,
• donnent une image instantanée de la situation épidémiologique
Avantages :
Inconvénients:
➢ simples en général
➢ facile
➢ rapides à mener
➢ peu couteuses.
➢ La chronologie entre l’exposition au
risque et l’apparition de la maladie
ne peut être correctement appréhendée
2. Les enquêtes longitudinales (les études cohortes descriptives)
• mesurent le nombre de nouveaux cas d’une maladie pendant une période déterminé, (incidence)
• peut êtres très longue voire permanente , permet le suivi

B/ Les études étiologiques (analytiques):
- Les enquêtes à visée étiologique cherchent à établir une relation spécifique
entre la survenue d’une maladie et des facteurs de risque.
- Ce sont des enquêtes d’observation, l’investigateur n’a aucun rôle dans
l’attribution des facteurs étudiés ni dans le choix des groupes à comparer.
- Une enquête étiologique implique obligatoirement un ou plusieurs groupes de comparaison
- Une enquête étiologique a pour objectif de comparer des malades et des non malades
selon leur niveau d’exposition à un ou plusieurs facteurs de risque.
• Comparative +++
• But : mettre en évidence l’association entre une exposition (E) et une maladie (M)
• Notion de risque
Le risque ?
• Tout individu est exposé à des risques
• Evaluer les conséquences de la présence ou de l’absence d’un facteur de risque
• Risque absolu / relatif
Démarche ?
• Au moins 2 groupes
– Exposés / non exposés
– Malades / non malades
• Tableau de contingence
• Association :
– Significative ?
– Forte ?
– Précision ?
1. Les enquêtes de cohorte :
Qu'est-ce qu'une cohorte ?
• un groupe d'individus suivis pendant une période de temps définie
Constitution de la cohorte
• Choix : hypothèse étiologique à tester
• Groupe caractérisé par la présence d’une exposition : milieu professionnel
• Population générale (zone géographiquement délimitée ,ville)
• Motivation des personnes : médecins britanniques, adhérents d’une mutuelle,…..
• Critères d’inclusion
• Présence de l’exposition (nature, ancienneté minimum, niveaux,….)
• Date d’entré dans la cohorte : calcul du temps d’exposition en termes «personnes-années»
Enquête exposée / non exposée (études cohortes) : constitution
• Les sujets sont sélectionnés sur la base de leur exposition au risque étudié
• On étudie l’apparition éventuelle de la maladie
A la fin de la période de suivi :
• Calculer l'incidence dans les 2 groupes
• Comparer le risque de survenue de la maladie dans le groupe exposé :
Risque Relatif :
RR = Incidence Exposés / Incidence non Exposés

❖ Approche des déterminants et du risque :
Interpretation du risque relative : RR
• = 1 = pas d’association
entre le facteur étudié et le problème ;
les taux d’incidence sont les mêmes dans
les deux groupes de la comparaison
• > 1 = association positive :
les sujets exposés ont RR fois plus de risque
de développer la maladie que les sujets
non exposés
• < 1 = association négative : effet protecteur
❖ Risque attribuable (différence du risque) : RA ; DR
Interpretation du Risque attribuable :
les sujets exposés au risque ont un
excès de risque de DR% de développer
la maladie que les sujets non exposés
❖ Fraction étiologique du risque : FER
interprétation fraction étiologique du risque :
FER % des cas de PPN survenus chez les
fumeuses auraient pu être évités si ces femmes
avaient été « non-fumeuses »

2. Etude cas –témoins : Réalisation pratique
• Définition de la maladie : critères objectifs, reproductibles
• Sélection des cas atteints de M et on leur attribue des témoins (1 à 4 témoins par cas),
les plus proches possibles, mais pour lesquels on est sûr qu’ils ne sont pas atteints de la maladie M.
• Collecte des données pour chaque personne.
• Décompte du nombre de personnes exposés au facteur étudié chez les malades et chez les témoins
• Comparaison des cotes d’exposition
Etude cas-témoins : Risque relatif ?
• Le calcul du RR est interdit dans une enquête cas-témoins car on ne mesure pas les incidences :
c’est l’investigateur qui fixe la proportion de malades et de non malades
• mais on peut mesurer les expositions chez les cas et les témoins
COTE (ODDS) :
• Définition : rapport entre la probabilité de survenue d’un événement et celle de la survenue
d’un autre événement (le plus souvent opposé au premier)
• Cote = evenement / 1 - evenement
Calcul des rapports :
• Dans une étude CAS-TEMOINS :
– RISQUE RELATIF
– RC de maladie
– RAPPORT DE COTE d’Exposition (ODDS RATIO)
OR = Cote d’exposition chez les cas .
cote d’exposition chez les témoins
= (a/c) / (b/d)
= a . d / b . C (= produit croisé)
Etude de cohorte
Etude cas-témoins
Avantages :
– Principe simple et intuitif
– exposition rares , évaluation précise
– plusieurs maladie
– Mesure directe de l’incidence, d’une affection
– respect séquence chronologique entre E
et ses effets éventuels (E < M)
Inconvénients :
– Inclusion d’un grand nombre de personnes,
suivi long ➔ coût très élevé
– Risque de Perdus De Vue : biais
– Inadapté pour l’étude des maladies rares
Avantages :
– Affections de faible incidence : maladie rares
– plusieurs expositions
– pathologie dont la phase d’induction est longue
– Effectifs moins importants que dans une cohorte
– Pas de suivi, plus court , faible cout
Les inconvénients :
– Pas de mesure de l’incidence de M
– Sélection des témoins
– Relation temporelle
– Biais de mémorisation des E antérieures, pb si
longue incubation
– Pb si l’exposition est rare
1
/
5
100%