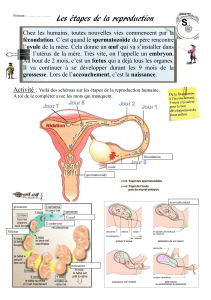
Leçon n°1 : La fécondation et les étapes de la grossesse
Définition
La Fécondation, en biologie, est la fusion de deux cellules sexuelles ou gamètes, pour former
un zygote (œuf) ou un embryon, dans le cadre d’une reproduction sexuée.
I. La fécondation : processus
1 – La migration des gamètes
A la fin du rapport sexuel les spermatozoïdes contenus dans le sperme migrent du vagin pour
s’accumuler au niveau de l’utérus. Les spermatozoïdes peuvent vivrent 3 à 4 jours dans
l’utérus et attendre ainsi un ovocyte pour le féconder. La migration des spermatozoïdes est
facilitée par la structure de la glaire cervicale qui favorise leur progression.
Quant à l’ovocyte, entraîné par les mouvements des cils, parcourt et arrive facilement au
niveau du 1/3 extérieur de la trompe.
2 – La fusion des gamètes et la formation de l’œuf
La fusion des gamètes se fait par l’union qui s’effectue entre un spermatozoïde et un ovocyte.
Cette union va donner une nouvelle cellule appelée œuf : cet œuf est le point de départ d’un
nouvel être vivant.
Il faut noter que parmi les millions de spermatozoïdes qui sont présent un seul va féconder
l’ovocyte.
Remarques :
Les jumeaux : on a des jumeaux lorsque deux ovules sont émis en même temps
et fécondés chacun par 1 spermatozoïde différent. Dans ce cas nous avons de
« faux jumeaux » ; ils ne se ressemblent pas et n’ont pas forcément le même sexe.
Maintenant quant 1 ovule fécondé par un spermatozoïde se divise ne deux ; il
donne 2 embryons qui sont reliés au même placenta. Là nous avons de vrais
jumeaux qui ont le même sexe et se ressemblent (même aspect).
De la même façon il peut naître des triplés et même parfois des quadruplés.

3 – La nidation
La fécondation a lieu dans le haut de l’oviducte. Après plusieurs jours, de nombreuses cellules
sont déjà formées. L’œuf creuse et se fixe dans la paroi de l’utérus ; c’est la nidation.
II Les étapes de la grossesse
La vie humaine durant la grossesse se divise en 2 grandes phases : la phase embryonnaire qui
débute le 1er jour jusqu’au 3ème mois et la phase fœtale qui débutant le 4ème mois et se termine
par l’accouchement.
Les étapes de la formation de l’enfant peuvent se résumer ainsi :
Age
Poids
Taille
Développement
Embryon
(moins de 3
mois)
1er jour
1è mois
2è mois
3è mois
1 mg
1 g
8 g
25 g
1 cm
5 cm
10 cm
Tête et yeux visibles ; le cœur bat déjà
Développement des membres
Mains et pieds formés ; et le reste des organes
Fœtus
(plus de 3
mois)
4è mois
5è mois
6è mois
7è mois
8è mois
9è mois
150 g
400 g
800g
1,5 kg
2,4 kg
3,2 kg
18 cm
28 cm
32 cm
38 cm
42 cm
48 cm
Formation du squelette, sensations des
mouvements par la mère
Sensation des battements cardiaques, sexe
reconnaissable
Poursuite de la croissance
Capable de vivre en couveuse
Tourne et place la tête en bas
Prêt à naître

Conclusion
La fécondation constitue le début de toute grossesse. Cette période est très importante car
plusieurs transformations physiologiques se déroulent dans l’organisme de la femme. Voilà
pourquoi il faut diagnostiquer très tôt la grossesse et faire éviter à la femme toute agression
extérieure pouvant perturber le développement du fœtus et provoquer des malformations.

Leçon n° 2 : Le diagnostic de la grossesse
Introduction
La grossesse est un état physiologique normal qui s’accompagne avec plusieurs
transformations. Cependant pour reconnaître qu’une femme est en début de grossesse il faut le
détecter en faisant un diagnostic. Ce diagnostic repose en général sur un certain nombre de
signes.
I Les différents signes liés à la grossesse
1 – L’aménorrhée ou absence de règles
Le premier signe de la grossesse se manifeste généralement par une absence de règles. Il
s’agit d’un arrêt brusque et complet des règles chez une femme âgée entre la puberté et la
ménopause et qui est en bonne santé.
NB : cependant toute absence de règles n’équivaut pas à une grossesse car cette absence peut
être due d’autres situations comme une maladie ou de fortes émotions
2 – Les signes sympathiques de la grossesse
Ces signes sympathiques constituent un ensemble de signes étroitement liés à l’état de
grossesse. Ils apparaissent à la fin du 1er mois et disparaissent vers le 4ème mois.
a) Les signes digestifs
Ces signes se distinguent par l’apparition de nausées fréquentes, d’une salivation excessive,
de vomissements faciles et parfois même de constipation.
Il y a aussi un trouble de l’appétit qui se manifeste soit par une anorexie, un refus de manger
ou de boire ou aussi une boulimie.
b) Les signes neuro-endocriniens
La perversion du goût et de la bizarrerie de l’odorât.
Le trouble du sommeil avec soit une insomnie ou une hypersomnie, accompagnée
parfois de cauchemars.

Le trouble du caractère qui se manifeste par une émotivité, une irritabilité et surtout des
sautes d’humeurs.
Des troubles urinaires se manifestant soit par une diminution des urines ou par une
envie fréquente d’uriner.
Des hémorroïdes (douleurs, démangeaisons au niveau de l’anus…).
II Les examens cliniques, para cliniques et de laboratoire
1 – Les examens cliniques
Ces examens s’effectuent par une observation et par la recherche de certains dans certaines
parties des régions génitales.
L’inspection des seins qui augmentent de volume
La palpation abdominale permettant d’apprécier le volume utérin et de percevoir le fond
Le touché vaginal permettant d’explorer le col de l’utérus
2 – Les examens de laboratoire
Ces examens permettent de mettre en évidence la présence dans les urines de la femme d’une
hormone appelée HCG.
3 – L’examen para clinique
Il s’agit de l’échographie qui permet de visualiser le fœtus à l’aide d’ultrasons. L’échographie
donne des informations complètes et approfondies.
III Les tests de grossesse
Les 1ers tests de grossesse sont apparus dans les pharmacies en 1973. Le premier d'entre eux,
est le G-test.
Les tests sont fiables, sûrs, et faciles d'utilisation. Ils donnent une réponse en 3mn.
Dès l'implantation de l'œuf dans l'utérus, l'organisme sécrète une hormone, HCG, qui est
présente à un taux significatif dans le sang et les urines. En cas de grossesse, l'hormone HCG
se manifeste dès le 9ème jour qui suit l'ovulation.
Le test consiste donc à chercher ou à vérifier la présence de l’hormone HCG dans les urines.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%