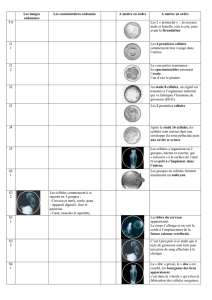
Menace d`accouchement prématuré

Menace d'accouchement
prématuré

•La menace d'accouchement prématuré (ou MAP) est une
complication de la grossesse définie par un risque d'accouchement
avant 37 semaines d'aménorrhée (le terme normal d'une grossesse
étant de 41 semaines après les dernières règles).

•contractions de l'utérus régulières, intenses, prolongées, rapprochées
+ des modifications du col de l'utérus (qui devient court, mou, et
ouvert), chez gestante de moins de 37 SA.

•complication potentiellement grave pour l'enfant qui risque de naître
avant la fin de sa maturation intra-utérine, et qui doit donc être
prévenue et traitée le cas échéant.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
1
/
28
100%