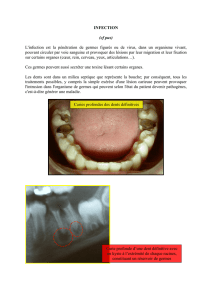
INFECTIONS OSTEO-ARTICULAIRE
Généralités :
- Entités cliniques variées :
o Terrain
o Localisation
o Présence ou non de matériel
- Origine bactérienne majoritairement
- Origine de l’infection
o Foyer infectieux à distance (peau, urines, dents) avec bactériémie
o Inoculation directe (iatrogène)
1- SPONDYLODISCITES INFECTIEUSES
a) Définition
- Infection d’un disque intervertébral et des corps vertébraux adjacents
- ATTENTION : urgence diagnostique !
- Origine :
o Voie hématogène ++
o Inoculation directe : chirurgie discale, ponction discale, cimentoplastie…
- Localisation préférentielle :
o Rachis lombaire 70%
o Rachis dorsal 20%
o Rachis cervical 10%
b) Epidémiologie
- Patient > 50 ans
- Patients immunodéprimés
o Alcoolisme
o Diabète
o Cancer sous-jacent
o Insuffisance rénale, hépatique
o VIH…
c) Germes impliqués
- Staphylocoques > 50% des cas (aureus ou épidermidis)
- Bacille Gram négatif 15% des cas (E. Coli) (cystite → poly néphrite→ porte d’entrée)
- Streptocoques 10% des cas
- Tuberculose= Mal de Pott
- Candida Albicans (rare, toxicomane IV)

d) Signes cliniques
1) Douleurs vertébrales
- Permanente avec réveils nocturnes
- Souvent début brutal
- Radiculalgies possibles
- Signes d’irritation médullaire possible !! :
o Paraparésie
o Rétention d’urines
2) Raideur vertébrale globale
- Contracture invincible des muscles paravertébraux
3) Signes généraux d’infection – Fièvre, frissons (pas systématique)
4) Porte d’entrée infectieuse
- Plaie cutanée, morsure
- Intervention chirurgicale récente
e) Examens complémentaires
- Biologie
o Bilan sanguin : hyperleucocytose à PNN, CRP élevée
o Hémocultures = prélèvement sanguin
- Imagerie
o Radiographie :
▪ Normales au début (décalage radio clinique de 3 semaines)
▪ Pincement du disque
▪ Aspect flou puis érosions des plateaux vertébraux en miroir
▪ Tuméfaction des parties molles

o Scanner
▪ Pincement discal
▪ Erosion des plateaux vertébraux en miroir
▪ Abcès péri vertébral ou épidural
o IRM
▪ Examen clé car diagnostic précoce, on peut voir les abcès paravertébraux
▪ Hypersignal STIR ou T1 après injection de gadolinium
▪ Hyposignal T1
f) Diagnostic
- Arguments indirects
o Hémocultures
o Prélèvement de la porte d’entrée
- Arguments directs
o Ponction biopsie disco vertébrale

g) Traitements
- Antibiothérapie
o Probabiliste après les prélèvements
o puis secondairement adapté aux germes après les prélèvements
- Immobilisation
o Décubitus strict 15 jours car risque d’effondrement des vertèbres (car elles on été
fragilisé)
o Puis corset rigide (antalgique, immobilisation, limitation de l’angulation en cyphose)
- Rééducation
o A distance
o Objectif : renforcement pour récupérer une bonne trophicité musculaire
- Chirurgie, utile dans seulement 2 cas :
o Phase aigüe : si compression neurologique
o A distance : si déformation cyphotique résiduelle compliquée de compression
médullaire ou radiculaire
2- ARTHRITES SEPTIQUES
a) Définition
- Prolifération intra-articulaire d'un micro-organisme
- Urgence thérapeutique :
o D’un point de vue articulaire :
▪ Dégradation cartilagineuse (chondrolyse) très rapide
▪ Séquelles cartilagineuses majeures
o D'un point de vue général :
▪ Risque de sepsis sévère important
- Localisation préférentielle :
o Adulte : genou
o Enfant : hanche
b) Epidémiologie
- Patient >50 ans
- Patients immunodéprimés
- Incidence annuelle
o 5 cas pour 100 000
c) Germes impliqués
- Staphylocoques dorés 60 à 80 % des cas (peau)
- Bacilles Gram négatif 20 % des cas (infection urinaire ou digestive)
- Streptocoques bêta-hémolytiques 10 % (infection dentaire ou digestive)
- Gonocoque (IST)
- Candidas Albicans (Toxicomane)

d) Signes cliniques
- Douleur majeure de siège articulaire d'apparition brutale
- Impotence fonctionnelle totale de l'articulation
- Œdème, tuméfaction locale et rougeur
- Mouvement actif et passif très douloureux
- Attitude antalgique (flessum)
- Fièvre
- Adénopathies satellites douloureuses dans le territoire de drainage
e) Diagnostics différentiels
- Rhumatismes microcristallins
- Rhumatismes inflammatoires
- Arthrites réactionnelles (shigelles, Chlamydia, etc.)
- Bursite infectieuse
o Olécranienne
o Pré rotulienne
- Infections des parties molles (érysipèle= infection de la peau et des tissus sous-
cutanée (si piqure on peut déplacer germe dans l’articulation), lymphangite, abcès
sous-cutanés)
f) Examens complémentaires
- Biologie
o Bilan sanguin : hyperleucocytose à PNN, CRP élevée
o Hémocultures
- Imagerie
o Radiographie :
▪ Normales au début (décalage radio clinique de 3
semaines)
▪ Au stade de séquelle :
• Pincement diffus de l'interligne articulaire
• Érosions osseuses sous-chondrales, sans
réaction ostéophytique
o Échographie :
▪ Epanchement liquidien ou une prolifération
synoviale
▪ Abcès
▪ Guider la ponction d'un épanchement
 6
6
 7
7
 8
8
 9
9
1
/
9
100%