Chapitre 10 - Cours de SVT niveau lycée

Chapitre 10 : La réaction inflammatoire, un exemple de réponse
innée.
Lorsqu’un agent infectieux (bactérie, virus, champignon
microscopique …) pénètre dans l’organisme et commence à s’y
multiplier, on observe la mise en route très rapide (moins de 24h)
d’un ensemble de réactions immunitaires qui constituent
l’immunité innée.
La réaction inflammatoire aiguë est un des mécanismes essentiels
de cette immunité.
Celle-ci ne nécessite pas d'apprentissage préalable. Elle est
génétiquement héritée et est présente dès la naissance.
Problèmes : Quelles sont les caractéristiques de la réponse
inflammatoire ?
Comment cette réponse inflammatoire élimine-t-elle les micro-
organismes, source de danger pour l’individu ?
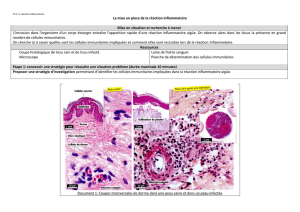
TP 17 : les caractéristiques de la réaction inflammatoire
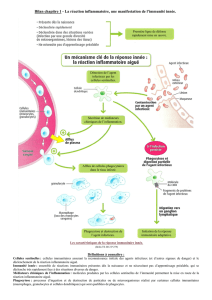
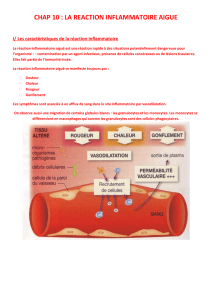
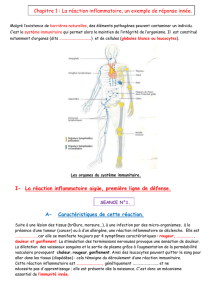
1. Les caractéristiques de la réaction inflammatoire aiguë (RIA)
Quel que soit le facteur qui l’a déclenchée, la RIA se manifeste toujours par 4 signes cliniques
: une rougeur, un gonflement (= œdème), une douleur et une augmentation de
température au niveau du site infecté.
Les photos ci-dessus expliquent l’origine de ces symptômes.
En effet, lors de l’infection, on observe une vasodilatation (augmentation de diamètre des
vaisseaux sanguins), ainsi qu’un afflux de plasma dans la zone infectée.
Ces caractéristiques tissulaires expliquent la rougeur, le gonflement et la chaleur ressentis.
De plus, on observe également une migration massive de cellules de l’immunité (monocytes
et granulocytes) depuis les vaisseaux sanguins vers le lieu de l’infection. Ces cellules, ainsi
que les tissus lésés, libèrent des molécules à l’origine de la sensation de douleur.
1

2. Le déclenchement de la réaction inflammatoire
A. La reconnaissance de l’agent infectieux.
Le déclenchement de la réaction
inflammatoire repose sur un principe de
reconnaissance de motifs moléculaires
généraux communs aux micro-
organismes (PAMP) par les cellules
immunitaires.
Ces motifs moléculaires ont été très
conservés au cours de l’évolution.
Les cellules immunitaires possèdent des
récepteurs membranaires (récepteurs
PRR) capables de reconnaitre les PAMP
et de déclencher par la suite, une série
de réactions.
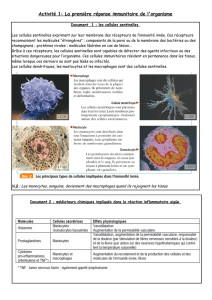
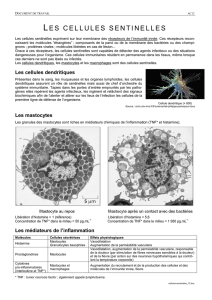
B. Les cellules sentinelles permettent la détection de l’agent infectieux.
Les cellules sentinelles sont des cellules immunitaires qui résident en permanence dans les
tissus, même lorsque ces derniers ne sont pas lésés ou infectés.
Elles expriment sur leur membrane les récepteurs de l’immunité innée (récepteurs PRR)
Ces récepteurs reconnaissent donc les molécules “étrangères” : composants de la paroi ou
de la membrane des bactéries ou des champignons ; protéines virales ; molécules libérées en
cas de lésion... (PAMP)
Grace à ces récepteurs, les cellules sentinelles sont capables de détecter des agents
infectieux ou des situations dangereuses pour l’organisme.
Parmi les cellules sentinelles évoquées précédemment, les
cellules dendritiques jouent un rôle majeur.
Elles sont présentes au niveau de la peau et des muqueuses
de l’appareil respiratoire, digestif ou génital. Elles possèdent
de longs prolongements cytoplasmiques très mobiles.
Elles repèrent les agents infectieux, les ingèrent et relâchent
des signaux biochimiques (médiateurs) afin d’alerter et
d’attirer sur les lieux de l’infection les autres cellules de
l’immunité.
D’autres cellules sentinelles
jouent un rôle important, ce
sont les Mastocytes. Ces
cellules également présentes
dans les tissus, contiennent
des granules qui sont très
riches en médiateurs
chimiques. Lors d’une
infection ces granules
fusionnent avec la membrane
et libèrent vers l’extérieur leur
contenu (exocytose)
2

C. Les rôles des médiateurs chimiques
Il existe plusieurs dizaine de médiateurs chimiques contribuant à la réalisation de la réaction
inflammatoire. Parmi eux :
Molécules
Cellules
sécrétrices
Effets physiologiques
Histamine Mastocytes
Vasodilatation
Augmentation de la perméabilité vasculaire
Prostaglandines Mastocytes
Vasodilatation, augmentation de la perméabilité vasculaire,
responsable de la douleur (par stimulation de fibres
nerveuses sensibles à la douleur)
et de la fièvre (par action sur des neurones hypothalamiques
qui contrôlent la température corporelle)
Cytokines
Mastocytes et
macrophages
Augmentation du recrutement et de la production des
cellules et des molécules de l’immunité innée, fièvre
facilitation du passage des globules blancs du sang vers la
lésion (diapédèse) cf. exemple ci-dessous.
Exemple : La libération de cytokines comme la TNF (Tumor
Necrosis Factor) par les mastocytes entraîne la synthèse d’une
protéine : la sélectine, celle-ci est une molécule d’adhésion qui
permet le contrôle des mouvements cellulaires.
Elle permet ainsi le passage des globules blancs vers le lieu de
l’infection. (cf. Photos à gauche)
Ainsi, les médiateurs chimiques sont à l’origine des manifestations de la réaction
inflammatoire (rougeur, douleur, chaleur, gonflement) mais ils permettent aussi de recruter
d’autres cellules immunitaires
3

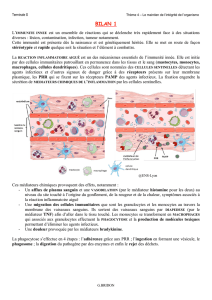
3. L’élimination de l’agent infectieux.
L’élimination de l’agent infectieux repose sur un mécanisme particulier : la phagocytose.
Ce mécanisme repose sur l’ingestion par une cellule immunitaire de l’agent infectieux qui
sera ensuite détruit dans cette cellule.
Les cellules immunitaires capables d’effectuer ce mécanisme sont les macrophages et les
granulocytes.
On peut observer 4 étapes lors de la phagocytose :
a- reconnaissance et adhérence : Lors de la phagocytose, la membrane plasmique du
phagocyte se déforme et forme
des pseudopodes qui entourent
la particule étrangère.
L’adhérence du phagocyte au
pathogène est rendue possible
par la reconnaissance de
molécules communes grâce à
des récepteurs membranaires.
(PAMP et récepteurs PRR)
b- la particule se trouve
englobée dans une vésicule
intracytoplasmique, le
phagosome.
c- Ce dernier fusionne avec des
vésicules contenant des enzymes protéolytiques (lysosome) formant alors un
phagolysosome. Ces enzymes digèrent l’agent infectieux.
d- Les déchets de la digestion sont expulsés hors de la cellule.
4. Le contrôle de la réaction inflammatoire : le rôle des médicaments.
Des substances médicamenteuses ont été mises au point afin de limiter les effets de la
réaction inflammatoire.
Leur action principale est de bloquer la sécrétion ou l’action de certains médiateurs
chimiques de l’inflammation: ce sont les anti-inflammatoires que l’on sépare en deux
classes, les stéroïdiens (ex. la CORTISONE) et les non-stéroïdiens (AINS).
L'utilisation de substances anti-inflammatoires non
stéroïdiennes est très ancienne et les grecs utilisaient déjà les
feuilles du saule dans lesquelles le principe actif est l’acide
salicylique.
Cette substance fut utilisée pour la première fois en 1875 dans
le traitement du rhumatisme articulaire aigu sous forme d’acide
acétylsalicylique plus connue sous le nom d’Aspirine. D'autres
molécules furent ensuite découvertes comme l’IBUPROFÈNE
dans les années 1960.
Leur mode d'action commun repose sur l'inhibition d’enzymes
comme les cyclooxygénases (COX) et empêchent la synthèse
des prostaglandines. Or, ces dernières augmentent la sensibilité aux stimuli douloureux et la
température de référence dans l'hypothalamus, ce qui explique l'action antalgique (contre la
douleur) et antipyrétique (contre la fièvre) des AINS. Elles diminuent également l’œdème.
Bilan : Une vidéo pour réviser :
4
1
/
5
100%