Tissus conjonctifs : Cours complet sur la structure et la fonction
Telechargé par
sarahdh90

Tissus conjonctifs
Définition :
- Origine mésodermique
- Tissu avec cellules et MEC abondante (riche en collagène)
- Fonction : nutrition, échange (présence de vaisseaux sanguins), soutien, association,
cohésion, protection/défense/réserve
Classification :
- Tissu conjonctif sensu stricto
- Tissu cartilagineux
- Tissu osseux
Classification fondée sur l’état de la substance fondamentale
Tissu conjonctif sensu stricto
Constituants :
- Matrice extra cellulaire : substance fondamentale et fibres
- Cellules
La substance fondamentale
- GAG (acide hyaluronique, chondritine, acide chonfroitine sulfurique)
- PG (proteoglycanes)
- Protéine + GAG
- Sécrétés et de membranaire
- Laminine
Les fibres :
- Fibres de collagène : procollagène, collagène, fibrille, fibre, trousseau= faisceau
- Fibres élastiques : vaisseaux, épiglotte, poumon, derme
- Fibres de réticuline : collagène III + PG + GP, réseau (capillaire, lymphoïde, foie)
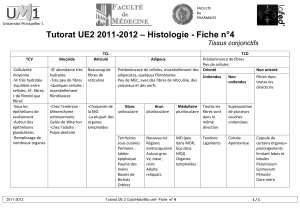
collagène (trichome de masson)
lames élastiques
fibre de réticuline

Tissus conjonctifs
Les cellules :
- Fibroblastes : morphologie, dérive de la cellule mésenchymateurse=fibrocytes,
élabore de la MEC, détruit la MEC (collagénase), cicatrisation et réparation
- Autres cellules : macrophages, plasmocytes, mastocytes, péricytes, cellules sanguines
et adipocytes
Variétés de tissus conjonctifs :
Prédominance de :
- TC lâche : fibre de collagène moins abondantes et lâches
- TC fibreux : riche en fibres collagène
- TC élastique : riche en fibres élastiques
- TC réticulaire : fibres de réticuline
cellules fusiformes avec un noyau ovulaire et des
courts prolongements, les fibroblastes sont
disséminés dans le tissu conjonctif
Macrophages riches en phagosomes
(noyau avec chromatine peu condensés,
cytoplasme riche en inclusion. Les
macrophages agissent dans la défense via
phagocytose, sécrétion et déclanchement
de la réaction immunitaire
Plasmocytes
Mastocytes: noyau rond unique et central dans
une cellule arrondi avec cytoplasme riche en
granulation basophiles, très présent dans le tissu
conjonctif de la peau, des voies respiratoires, de
l'appareil digestif. Réaction d'hypersensibilité
Cellules de stockages : les adipocytes.
Cellules spécialisées dans la mise en
réserve des lipides. Cellules sphériques
ou polyédrique, noyau petit en
périphérie
Tissu adipeux
Tissu adipeux bruns
Tissus conjonctifs
Le tissu conjonctif lâche :
- Beaucoup de SF avec fibres de collagène lâche
- Cellules en transit
- Stroma de la plupart des organes (hypoderme)
- Rôle mécanique, soutien, glissement des tissus, nutrition, défense
- Gelée de Wharton du cordon ombilical
Tissu conjonctif dense à prédominance de fibres de collagène :
- TC dense non orienté : capsule des organes, derme, forme des organes qu’ils
entourent
- TC dense orienté : ligaments, tendons (endotendons, faisceaux primaires et
secondaires, péritendon, synoviale éventuelle)
Tissu conjonctif lâche
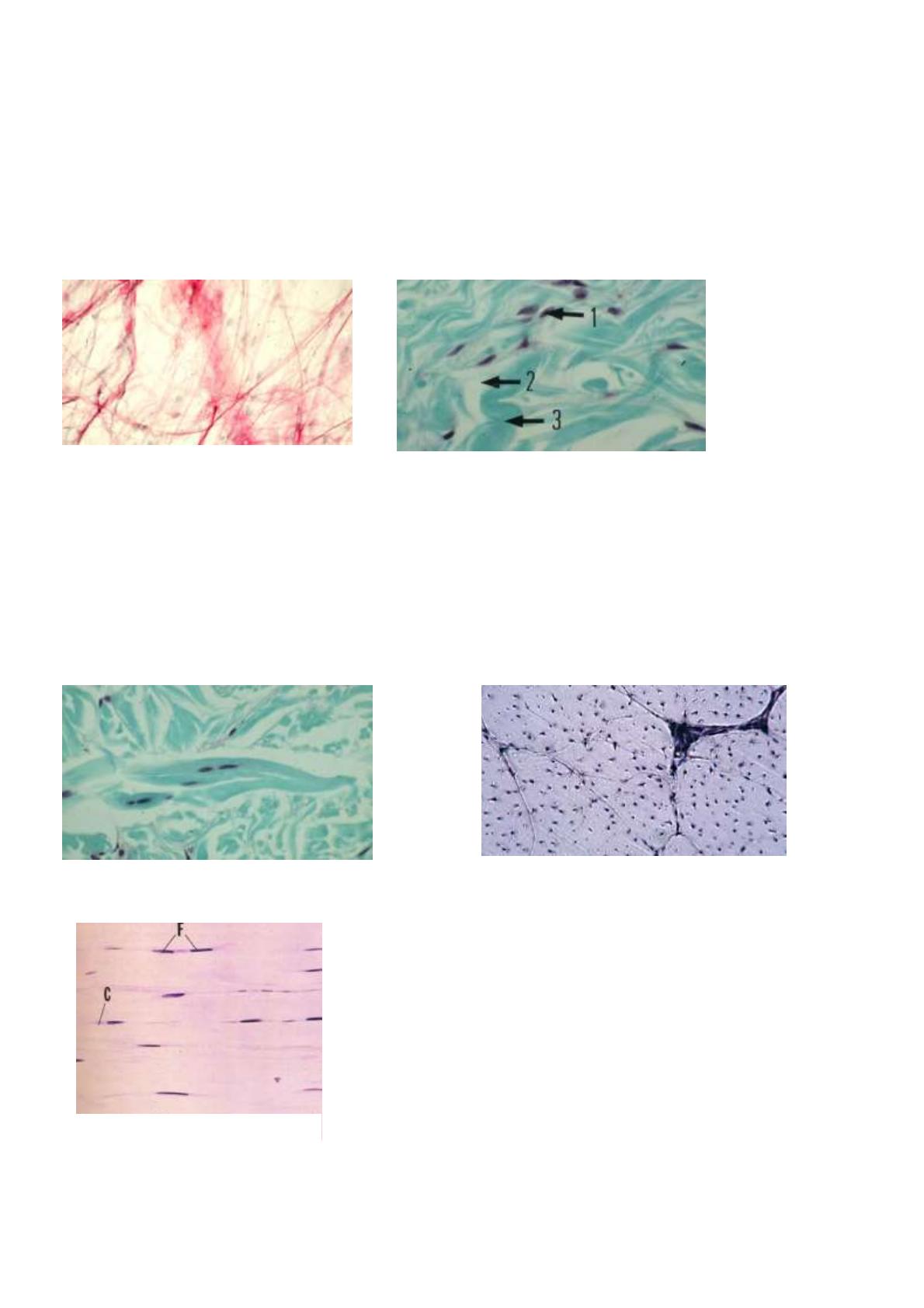
Tissu conjonctif lâche-dense : remplissage. 1-
différentes espèces cellulaires, 2- substances (dissoute
par le fixateur), 3- fibres conjonctives (collagène)
Tendon
TC dense non orienté, dans le derme par exemple :
prédominance des fibres de collagène sans orientation
Les ligaments : nombre de faisceaux de
fibres de collagènes (CF) régulièrement
orientées et séparées par des rangées de
fibroblastes (F) C= cytoplasme
Tissus conjonctifs
Tissu élastique :
- Fibre ou lames élastiques prédominantes
- Exemples : ligament jaune de la colonne vertébrale et média des artères élastiques
Tissu cartilagineux
- Rôle architectural : embryon, enfant, adulte
- Rôle dans la croissance : cartilage de conjugaison au tissu osseux (ossification
endochondrale)
- Rôle mécanique : souplesse, solidité, résistance à la pression
Constitution :
La matrice extracellulaire :
- Substance fondamentale : glycosaminoglycanes (chondroïtine, kératine sulfates),
protéoglycanes sulfatés comme l’agrécane, riche en eau (70%)
- Fibres : collagène II (fibres très fines), élastine
Cellules
- Les chondrocytes contenues à l’intérieur de petites logettes appelés chondroplastes
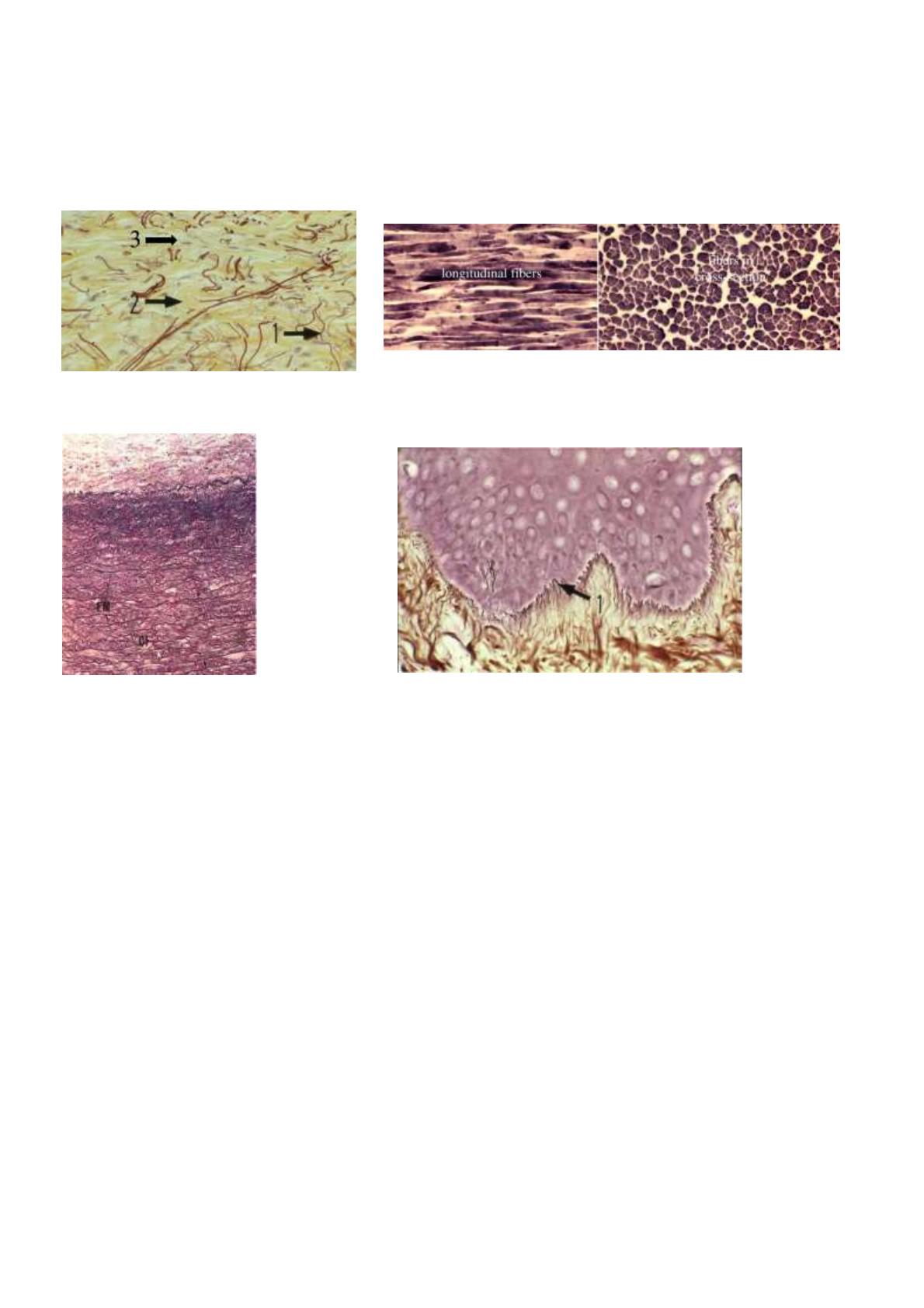
1: fibres élastiques (élastine), 2: fibres conjonctives
(collagène), 3: différentes espèces cellulaires
Tissu élastique
TC élastique, faisceaux de fibres
courtes d'élastine organisées en
lignes parallèles (EM= lames
élastiques, CF=fibres de
collagène)
Entre tissu épithéliale et tissu conjonctif lâche, 1: fibres
réticuliniques (collagène III) au niveau de la lame basale
Tissus conjonctifs
Histogénèse et formation :
- Différenciation des cellules mésenchymateuses primitives en chondroblaste
- Prolifération, sécrétion de la SF
- Transformation en chondrocytes
Croissance du cartilage :
- Appositionnelle : couche chondrogénique interne du périchondre
- Interstitielle : division des chondrocytes
Les trois types de cartilage :
- Hyalin : aspect hyalin amorphe
- Fibreux : riche en fibres de collagène
- Elastique : riche en fibres élastiques
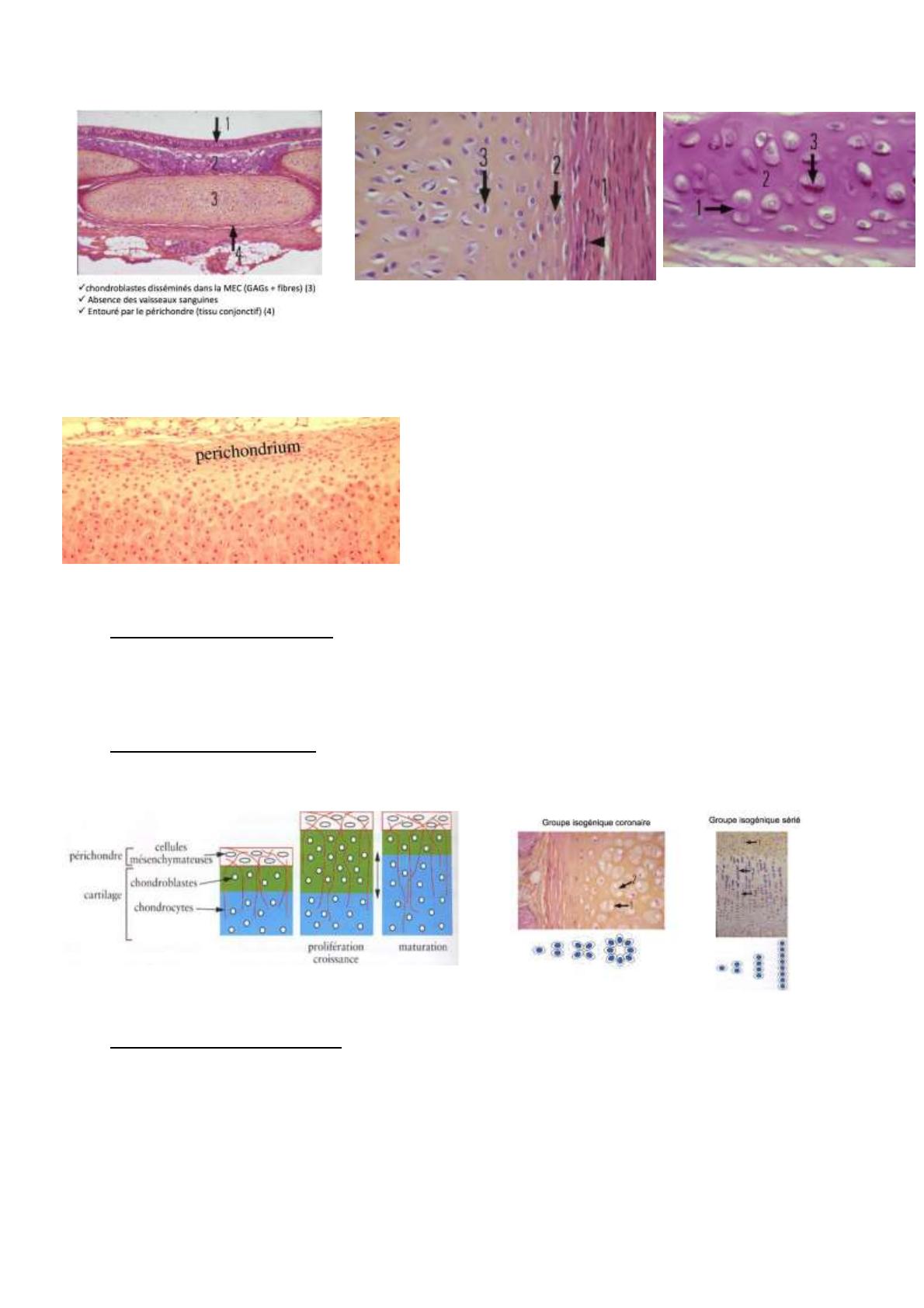
Périchondre, (1) périchondre: couche fibreuse riches
en fibroblastes, (2) périchondre:couche chondrogène
(précurseur des chondrocytes) et (3) les chondrocytes
Périchondre
(1) les chondrocytes sont ocoïdes avec des
noyaux volumineux et un cytoplasme
basophile. Riche en glycogène (3),
gouttelettes lipidiques, RER et golgi. Ils
sécrètent et renouvellent la MEC (2) en
continu.
Croissance appositionnelle
Croissance interstitielle
 6
6
 7
7
1
/
7
100%