Un élargissement de l`objectif glycémique cible Le diabète

Cher confrère, Tourcoing, le 19 février 2013
Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse
Un élargissement de l’objectif glycémique cible
Le diabète de type 2 enfin doté de recommandations
Les recommandations de bonne pratique sur « la stratégie médicamenteuses du contrôle glycémique du diabète de type 2 »
viennent d’être éditées sous l’autorité conjointe de la HAS et de l’ANSM. Le maître mot est l’« individualisation » de la
prise en charge : « l’objectif glycémique doit être individualisé en fonction du profil des patients et peut donc évoluer au
cours du temps. »
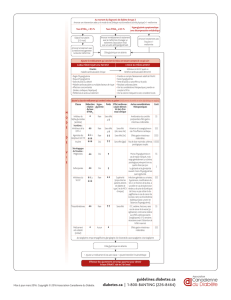
POUR LA PREMIÈRE FOIS, les recommandations hiérarchisent le traitement médicamenteux et proposent un outil d’aide à
la décision. Le schéma général a été élaboré en tenant compte de 4 critères discutés et validé par le groupe de travail et
documentés par l’analyse de la littérature ; les données de morbimortalité quand elles existent, l’effet sur le taux d’HbA1c, et
enfin les critères de tolérance, de sécurité et de coût.
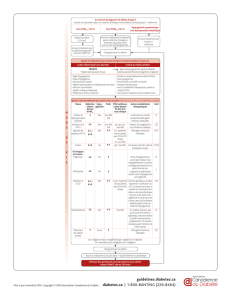
Cibles d’HbA1c : jusqu’à9 %
Pour la plupart des diabétiques de type 2, l’objectif glycémique cible, déterminé par l’hémoglobine glyquée (ou HbA1c), est
un taux inférieur ou égal à 7 %. En cas de DT2 avec complications macrovasculaires évoluées ou une comorbidité grave
avérée, l’HbA1c cible doit être ≤ à 8 %. Chez les personnes âgées, dites « malades » dépendantes, en mauvais état de santé
général en raison d’une polypathologie évoluée génératrice de handicaps, l’objectif est encore moins strict : HbA1c cible ‹ à
9 %.
En revanche, chez la femme enceinte, ou qui prévoit de l’être, l’objectif est très strict, HbA1c à 6,5 % avec un suivi intensifié
des glycémies capillaires pluriquotidiennes puisque le taux d’hémoglobine glyquée qui mémorise 3 mois de glycémie serait
insuffisant au cours de 9 mois de grossesse.
Metformine et sulfamide hypoglycémiant
Pour chaque étape de traitement la stratégie recommandée en première intention est la stratégie la plus efficace, la moins
coûteuse et celle pour laquelle le recul d’utilisation est le plus important.
L’éducation thérapeutique est indispensable à la prise en charge des patients diabétiques de type 2. La mise en place des
mesures hygiénodiététiques efficaces est un préalable nécessaire au traitement médicamenteux du contrôle glycémique et
leur application doit être poursuivie tout au long de le la prise en charge.
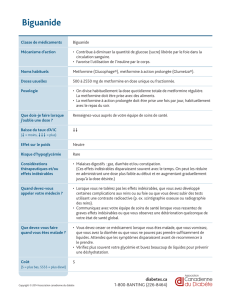
La HAS recommande de prescrire la metformine seule en première intention. « Les recommandations privilégient les
médicaments connus, les anciennes molécules, dont les coûts sont moindres et dont l’efficacité est prouvée » a expliqué le Pr
Jean-Raymond Attali, professeur émérite d’endocrinologie, coprésident du groupe de travail.
Si le traitement par metformine ne permet plus d’atteindre l’objectif glycémique cible, une bithérapie, puis éventuellement
une trithérapie, pourra être envisagée sur la base d’une association de metformine et de sulfamide hypoglycémiant.
L’insuline est le traitement de choix lorsque les traitements oraux non insuliniques ne permettent pas d’atteindre l’objectif
glycémique.
Les nouvelles molécules
Il est précisé que « le profil des patients pouvant bénéficier des inhibiteurs de la DDP-4 est proche de ceux pouvant
bénéficier des inhibiteurs des alphaglucosidases. Ces molécules ne sont pas remboursées en monothérapie. Pour ces raisons,
les inhibiteurs de la DDP-4 ne peuvent être utilisés en monothérapie que lorsqu’aucun autre traitement oral ne peut être
proposé, après avis d’un diabétologue. »
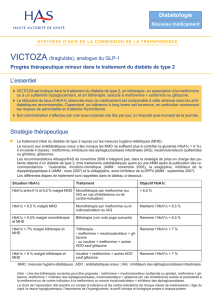
Les analogues du GLP1 ont une place en bithérapie, en association avec la metformine, ou avec un sulfamide
hypoglycémiant, lorsque l’IMC est supérieur à 30 kg/m2 ou si la prise de poids sous insuline est une situation préoccupante.
Les manques
Il est également admis que l’analyse de la littérature a souligné le faible niveau de preuve des données (effectif faible, suivi
insuffisant, critères inadaptés) concernant les comparaisons directes entre les différentes stratégies, en particulier une
stratégie "classique" (metformine puis sulfamide puis insuline) versus une stratégie visant à limiter les hypoglycémies et la
prise de poids (metformine puis inhibiteurs DPP-4 puis analogues du GLP-1) , ainsi que la balance bénéfice /risque des
différents médicaments antidiabétiques en comparaison directe (en particulier inhibiteurs DPP-4 versus sulfamide). Enfin des
recherches pourraient être menées sur un outil permettant d’évaluer l’écart des pratiques par rapport aux recommandations.
Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse

Exposition à un cas de rougeole :
les recommandations sont majoritairement suivies
En France, près de 23 000 cas de rougeole et 10 décès ont été notifiés entre janvier 2008 et août 2012. Pour ceux qui ne sont pas
vaccinés, il est recommandé d’administrer des immunoglobulines humaines intraveineuses après confirmation biologique du cas
contact, dans les 6 jours post-exposition.
La mesure s’adresse aux enfants de moins de 6 mois dont la mère a la rougeole, aux enfants de 6 à 11 mois non vaccinés dans les
72 heures post-exposition, aux femmes enceintes non vaccinées et sans antécédent de rougeole, aux personnes immunodéprimées –
quel que soit leur statut vaccinal et leurs antécédents de rougeole. L’enquête publiée dans le Bulletin épidémiologique
hebdomadaire (BEH), qui dénombre les patients concernés par ces mesures, a ciblé la délivrance d’immunoglobulines entre le 1er
janvier 2010 et le 31 août 2011 (Adeline Bernier et coll.).
Au total, 267 des 368 pharmacies contactées ont répondu à l’enquête réalisée par voie postale. Les 267 pharmacies appartenaient à
246 hôpitaux. Parmi ces 246 hôpitaux, 55 (22 %) ont délivré des immunoglobulines à 400 patients. Certaines régions ont été
davantage concernées que d’autres : l’Ile-de-France, le Nord-Pas-de-Calais, les départements littoraux des régions Pays de la Loire
et Poitou-Charentes, l’Alsace et le quart sud-est.
84 % de patients traités dans les 6 jours
L’âge des patients ayant bénéficié d’immunoglobulines en post-exposition était compris entre 1 jour et 86 ans. Plus de 55 % des
patients étaient des enfants âgés de moins de 1 an. Chez les adultes, la classe d’âge 26-30 ans était la plus concernée. Parmi les
enfants âgés de moins de 6 mois, 27 étaient âgés de moins de 1 semaine et 10 venaient tout juste de naître. Parmi les 250 patients
pour lesquels l’information était disponible, 84 % ont bénéficié d’une administration d’immunoglobulines dans les 6 jours post-
exposition, comme recommandé. Trois cas de délivrances très tardives (14, 21 et 30 jours après exposition) ont été observés.
Toutefois, le caractère confirmé ou non du cas de rougeole auquel avaient été exposés les patients ayant bénéficié
d’immunoglobulines en post-exposition n’était renseigné que pour la moitié des patients (209/400). Seule la moitié des cas
contacts des patients pour lesquels l’information était renseignée (101/209) était déclarés comme confirmés au moment de la
délivrance des immunoglobulines. Pour 48 patients, les résultats des analyses ont été connus quelques jours après la délivrance des
immunoglobulines.
« Dans le cas d’une maladie extrêmement contagieuse comme la rougeole, il semble approprié de privilégier la rapidité de la
réaction à la confirmation biologique, surtout dans le cas d’une épidémie comme celle qui touche la France depuis 2008 »,
indiquent les chercheurs. Une enquête plus approfondie est actuellement en cours afin de déterminer notamment l’efficacité des
immunoglobulines selon le délai post-exposition ou les raisons de leur délivrance en l’absence de confirmation biologique.
Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse
Traumatismes de la moelle épinière
Il faut labelliser des centres référents
L’Académie de médecine estime que les centres référents dédiés aux traumatismes de la moelle doivent être spécifiquement
identifiés et labellisées afin que les opérateurs du SAMU puissent y transporter les blessés concernés dans les meilleurs délais.
IL Y AURAIT environ 2 200 traumatismes de la moelle épinière par an en France. Plus de la moitié concerne des jeunes de moins
de 25 ans, en majorité des hommes (un tiers), avec des conséquences graves, parfois définitives. « Or, bon nombre de ces tragédies
personnelles pourraient être évitées et le coût que ces accidents représentent pour la société économisé, simplement avec une
meilleure organisation de la prise en charge des blessés », indique l’Académie de médecine.
Les causes principales sont les accidents de la voie publique (70 %), les chutes et les accidents de sport. Parmi les patients décédés
dans un accident de la route, 20 % des autopsies révèlent la présence d’une lésion du rachis cervical (< 5 % lorsque le patient a
attaché sa ceinture de sécurité). La prise en charge en urgence des traumatismes de la moelle épinière est « très inégale dans notre
pays selon les régions, y compris en Île de France, et représente une perte de chance pour le blessé ». Selon l’Académie, 3 à 25 %
des lésions de la moelle épinière s’aggravent durant le transport à l’hôpital, ou durant les premières phases des soins et 25 % de
paraplégies incomplètes au moment de l’accident deviennent complètes si les blessés arrivent trop tard à l’hôpital.
« Nombre de séquelles irréversibles sont dues à une erreur d’aiguillage », précise l’Académie pour qui le problème majeur, « non
encore maîtrisé », consiste à envoyer dans un délai de 2 à 3 heures maximum le blessé dans un centre de référence apte à le
recevoir et à lui prodiguer les soins adéquats dans les délais impartis de 3 à 6 heures. Prévenues dès le début du transfert, ces
équipes pourront s’organiser pour éviter toute perte de temps si précieux pour le patient. Il suffit aux équipes de régulation du
SAMU de connaître la liste des centres, sur l’ensemble du territoire, où des soins appropriés sont ou peuvent être effectivement
réalisés.
L’Académie nationale de médecine déplore que ses recommandations formulées en 2005 soient restées lettre morte. « Le progrès,
issu de l’accord survenu en 2009 entre les pompiers, souvent les premiers sur les lieux de l’accident, et le SAMU ne saurait
cependant suffire à mettre fin au défaut d’organisation responsable de séquelles irréversibles ». L’Académie recommande que,
dans le cadre du parcours de soins, des centres référents dédiés aux traumatismes de la moelle soient spécifiquement identifiés et
labellisées afin que les opérateurs du SAMU puissent y transporter les blessés concernés dans les meilleurs délais pour un meilleur
gain de chance.
Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse@Presse
Avec nos sentiments dévoués
1
/
2
100%