É D valuation de la douleur chez le sujet âgé

hez le sujet âgé, la douleur est un problème très fréquent, sou-
vent lié à différentes origines, en premier lieu ostéoarticulaires.
On estime que 25 à 50 % des personnes âgées de plus de 70 ans
se plaignent de douleurs importantes, ainsi que 40 à 80 % des personnes
âgées vivant en institution. La prise en charge de la douleur est ici com-
plexe, en raison des intrications multiples, chez des sujets polypatholo-
giques traités par de nombreux médicaments. Les difficultés de prise en
charge sont souvent favorisées par les problèmes d’évaluation, en parti-
culier chez les sujets plus âgés présentant des troubles cognitifs. Les dou-
leurs ostéoarticulaires venant souvent au premier plan après
60 ans, il paraît important que les rhumatologues connaissent les outils
appropriés et les possibilités d’évaluation de la douleur chez les sujets
âgés, en particulier ceux qui communiquent difficilement.
DOULEUR
É
valuation de la douleur chez le sujet âgé
breux sujets âgés considèrent qu’il est nor-
mal de souffrir et négligent de le signaler
à leur médecin, certains ayant même honte
de leurs douleurs, préférant les passer sous
silence plutôt que de passer pour d’éter-
nels plaintifs.
Encore plus que chez les sujets jeunes, on
peut parler ici d’une douleur-maladie à
l’origine d’une désinsertion progressive
du sujet, de troubles du sommeil, de l’ap-
pétit et d’un repli sur sa douleur. Il ne fau-
drait plus que la douleur soit considérée
comme un fait normal lié au vieillisse-
ment, ne nécessitant pas de prise en
charge. Par ailleurs, le traitement antal-
gique impose une démarche diagnostique
et ne doit pas se substituer au traitement
étiologique. Ce problème est d’actualité et
des recommandations seront prochaine-
ment publiées par l’ANAES (4) pour
l’évaluation et la prise en charge de la dou-
leur du sujet âgé mal-communicant.
Une évaluation précise
de l’intensité de la douleur,
de ses composantes
et de son retentissement
L’évaluation doit débuter par un interro-
gatoire précis analysant le contexte dou-
loureux, social et familial et le handicap.
Il est également utile d’interroger l’en-
tourage sur ces différents points pour une
compréhension plus globale. L’analyse de
la douleur doit distinguer les douleurs
chroniques des douleurs aiguës survenant
sur un fond chronique, qui devront faire
rechercher un phénomène récent modi-
fiant le diagnostic et la démarche théra-
peutique.
À cet âge, il est fréquent que des douleurs
soient l’expression d’éléments dépressifs,
favorisés par des deuils de proches ou
d’amis, aggravés par la solitude, l’isole-
ment, le handicap ou même des difficul-
tés financières.
La perception de la douleur
chez le sujet âgé
L’OMS définit les gens âgés comme ayant
plus de 60 ans, mais les problèmes liés à
l’âge sont rencontrés essentiellement après
70 ans. Certains auteurs ont suggéré que
les personnes âgées ressentaient moins la
douleur que les sujets plus jeunes, par suite
d’une réduction des propriétés sensorielles
liées à l’âge. Ces préjugés ont été la source
d’une certaine sous-estimation des phé-
nomènes de la douleur du sujet âgé. Les
données expérimentales les plus récentes
montrent en fait que la douleur n’est pas
perçue différemment chez le sujet âgé,
qu’elle soit chronique ou aiguë. Certains
auteurs suggèrent au contraire que les
modifications de la plasticité neuronale
pourraient favoriser un passage à la chro-
nicité, plus fréquent chez les sujets âgés
(1).
Les modifications
de l’expression de la douleur
chez le sujet âgé
Ce sont surtout les problèmes cognitifs et
les éléments dépressifs qui modifient l’ex-
pression de la douleur après 70 ans. Chez
certains patients, la prise en charge est
limitée d’emblée par les difficultés d’éva-
luation et l’inadaptation des outils
employés. Les troubles cognitifs sont fré-
quents, entraînant des altérations de la
communication et du comportement (2).
L’évaluation de la prise en charge de la
douleur chez les sujets déments montre
que ceux-ci reçoivent des doses d’antal-
giques moins importantes que les sujets
non déments du même âge (3). Les pres-
criptions de psychotropes, voire d’antal-
giques à action centrale, peuvent égale-
ment modifier l’expression de la douleur
et son retentissement. Par ailleurs, de nom-
La Lettre du Rhumatologue - n° 263 - juin 2000
29
C

DOULEUR
1. Zheng Z., Gibson S.J., Khalil Z., Helme R.D.,
McMeeken J.M. Age-related differences in the
time course of capsaicin-induced hyperalgesia.
Pain 2000 ; 85 : 51-8.
2. Parmelee P.A. Pain in cognitively impaired
old persons. Clin Geriatr Med 1996 ; 12 : 473-
87.
3. Sengstaken E.A., King S.A. The problems of
pain and its detection among geriatric nursing
home residents. J Am Geriatr Soc 1993 ; 41 :
541-4.
4. ANAES 2000 (à paraître, validation en
cours). Évaluation et prise en charge théra-
peutique de la douleur chez les personnes âgées
ayant des troubles de la communication ver-
bale.
5. Wary B. et coll. DOLOPLUS. Plaidoyer pour
l’évaluation de la douleur chez les sujets âgés.
Gérontologie et Société 1997 ; 78 : 83-94.
6. Morello R., Jean A.,Alix M. et coll. L’ECPA,
une échelle comportementale de la douleur
pour personnes âgées non communicantes.
Infokara 1998 ; 51 : 22-9.
7. Ferrel B.A. Pain evaluation and management
in the nursing home. Ann Intern Med 1995 ;
123 : 681-7.
La Lettre du Rhumatologue - n° 263 - juin 2000
30
Références bibliographiques
La douleur est, encore plus que chez les
sujets plus jeunes, un facteur d’isolement,
de repli sur soi et de perte d’autonomie. Il
importe donc d’analyser conjointement à
la douleur la perte d’autonomie qui en
résulte, les troubles du sommeil ou de l’ap-
pétit.
Chez les sujets
communicants
Chez les sujets âgés communicants, les
échelles d’autoévaluation de la douleur
sont très utiles dans un premier temps. Ces
échelles sont utilisées de façon variable
selon le niveau cognitif. L’échelle verbale
simple est la plus facilement employée,
l’échelle visuelle analogique étant peu
fiable. Si l’on utilise cette échelle, il est pré-
férable de la placer verticalement, comme
un “thermomètre de la douleur”. Il faut éga-
lement y associer une évaluation multidi-
mensionnelle de la douleur, pour apprécier
les autres composantes : sensorielle, affec-
tive, cognitive et comportementale. Le
questionnaire de la douleur de l’hôpital
Saint-Antoine (QDSA abrégé) peut être
utilisé en l’absence de troubles cognitifs.
Chez les sujets
non communicants
ou institutionnalisés
Les personnes âgées ayant des problèmes
de communication ont autant de douleurs
que les autres et requièrent une évaluation
et une prise en charge adaptées de la dou-
leur. Chez un sujet âgé mal-communicant,
tout changement de comportement, spon-
tané ou survenant pendant un soin, doit
faire évoquer et rechercher la possibilité
d’un état douloureux.
Différents types d’évaluation sont dispo-
nibles chez les sujets non communicants ou
institutionnalisés. Il s’agit d’échelles dites
d’hétéroévaluation. Elles sont basées sur
l’observation du patient par l’évaluateur.
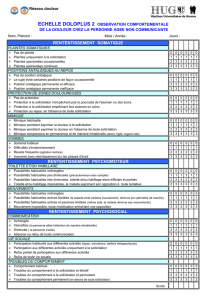
L’échelle Doloplus-2®ci-contre (5) fait par-
tie des outils recommandés, en cours de vali-
dation, mais nécessite un apprentissage de
l’évaluateur et doit être mise en œuvre, si
possible, par une équipe pluridisciplinaire.
Elle comprend dix items répartis en trois
sous-groupes (somatique, psychomoteur,
psychosocial). Un score supérieur ou égal à
5/30 signe la douleur. Une autre échelle uti-
lisable est l’échelle ECPA (6),qui comprend
huit items et peut être effectuée par une seule
personne en une à cinq minutes.
Ces évaluations doivent être répétées,
consignées par l’équipe soignante.
Chez le sujet âgé, comme en pédiatrie, le
rôle de l’entourage est fondamental,
médiateur de la douleur au quotidien. C’est
l’entourage qui va favoriser l’observance
thérapeutique, recueillir la plainte du
patient et apprécier le retentissement sur
la vie de tous les jours. L’absence d’en-
tourage est, bien sûr, un élément péjoratif
de morbidité (7).
Les pièges de l’évaluation
de la douleur chez le sujet âgé
Les pièges et les difficultés diagnostiques
sont très fréquents chez le sujet âgé, sou-
vent polypathologique. Les démences peu-
vent parfois prendre le masque d’états dou-
loureux aigus résistant à toute approche
thérapeutique. Par ailleurs, tout change-
ment de comportement, spontané ou sur-
venant pendant un soin, chez une personne
ayant des troubles de la communication
verbale doit faire évoquer la possibilité
d’un état douloureux et le faire rechercher.
Les douleurs projetées et/ou masquées doi-
vent être dépistées : infarctus silencieux,
problèmes digestifs, sigmoïdites, ulcères...
peuvent être révélés par exemple par des
douleurs rachidiennes, pelviennes ou de
hanche.
Conclusion
L’évaluation de la douleur des patients
âgés douloureux chroniques est un temps
indispensable dans la prise en charge. Elle
nécessite une évaluation précise des com-
posantes de la douleur, souvent multiples,
mais aussi de la vie et de l’entourage de
ces patients, des outils spécifiques adaptés
au niveau cognitif pouvant être utilisés.
S. Perrot
Service de rhumatologie A
et Centre d’évaluation
et de traitement de la douleur,
hôpital Cochin, Paris

DOULEUR
La Lettre du Rhumatologue - n° 263 - juin 2000
31
ÉCHELLE DOLOPLUS-2®
Évaluation comportementale de la douleur chez la personne âgée.
L’échelle DOLOPLUS-2®comporte dix items répartis en trois sous-groupes. Chaque item est coté de 0 à 3. Un score supérieur ou égal à 5/30
signe la douleur.
RETENTISSEMENT SOMATIQUE
Plaintes somatiques
Pas de plainte 0
Plainte uniquement à la sollicitation 1
Plaintes spontanées occasionnelles 2
Plaintes spontanées continues 3
Position antalgique au repos
Pas de position antalgique 0
Le sujet évite certaines positions de façon occasionnelle 1
Position antalgique permanente et efficace 2
Position antalgique permanente et inefficace 3
Protection de zones douloureuses
Pas de protection 0
Protection à la sollicitation n’empêchant pas la poursuite de l’examen ou des soins 1
Protection à la sollicitation empêchant tout examen ou soin 2
Protection au repos, en l’absence de toute sollicitation 3
Mimique
Mimique habituelle 0
Mimique semblant exprimer la douleur à la sollicitation 1
Mimique semblant exprimer la douleur en l’absence de toute sollicitation 2
Mimique inexpressive en permanence et de manière inhabituelle (atone, figée, regard vide) 3
Sommeil
Sommeil habituel 0
Difficultés d’endormissement 1
Réveils fréquents (agitation motrice) 2
Insomnie avec retentissement sur les phases d’éveil 3
RETENTISSEMENT PSYCHOMOTEUR
Toilette et/ou habillage
Possibilités habituelles inchangées 0
Possibilités habituelles peu diminuées (précautionneux mais complet) 1
Possibilités habituelles très diminuées, toilette et/ou habillage étant difficiles et partiels 2
Toilette et/ou habillage impossibles, le malade exprimant son opposition à toute tentative 3
Mouvements
Possibilités habituelles inchangées 0
Possibilités habituelles actives limitées (le malade évite certains mouvements, diminue son périmètre de marche) 1
Possibilités habituelles actives et passives limitées (même aidé, le malade diminue ses mouvements) 2
Mouvement impossible, toute mobilisation entraînant une opposition 3
RETENTISSEMENT PSYCHOSOCIAL
Communication
Inchangée 0
Intensifiée (la personne attire l’attention de manière inhabituelle) 1
Diminuée (la personne s’isole) 2
Absence ou refus de toute communication 3
Vie sociale
Participation habituelle aux différentes activités (repas, animations, ateliers thérapeutiques...) 0
Participation aux différentes activités uniquement à la sollicitation 1
Refus partiel de participation aux différentes activités 2
Refus de toute vie sociale 3
Troubles du comportement
Comportement habituel 0
Troubles du comportement à la sollicitation et itératifs 1
Troubles du comportement à la sollicitation et permanents 2
Troubles du comportement permanents (en dehors de toute sollicitation) 3
1
/
3
100%