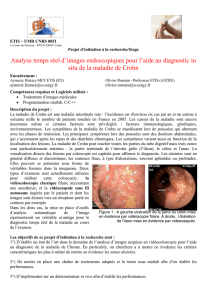
A n a l y s e c...

Act. Méd. Int. - Gastroentérologie (12), n° 10, décembre 1998
337
Quarante pour cent des malades inclus
avaient eu une résection intestinale dans
le passé. L’indice de Best médian était de
266-278 au moment de l’inclusion. Le
taux de rémission clinique devenait signi-
ficativement supérieur chez les malades
traités par budésonide à partir de
8 semaines de traitement. Après
16 semaines, le taux de rémission cli-
nique était de 62 % chez les malades trai-
tés par budésonide et de 36 % chez les
malades traités par mésalamine
(p < 0,001). Une diminution de plus de
100 points de l’indice de Best était obte-
nue chez 71 % des malades traités par
budésonide et 51 % des malades traités
par mésalamine. Le délai de rémission
était plus bref avec le budésonide qu’avec
la mésalamine (28 vs 84 jours ; p = 0,04).
Au terme des 16 semaines de traitement,
17 % des patients traités par budésonide
et 44 % de ceux traités par mésalamine
avaient abandonné le traitement auquel ils
avaient été assignés. Les deux médica-
ments étaient moins efficaces chez les
patients ayant les poussées les plus
sévères (CDAI > 300) et chez ceux ayant
une atteinte colique (41 % vs 11 % et
56 % vs 23 %, pour les malades traités
par budésonide et mésalamine respective-
ment). Après 16 semaines de traitement,
90 % des patients traités par budésonide
et 100 % de ceux traités par mésalamine
avaient une réponse surrénalienne norma-
le à la stimulation par l’ACTH (p = 0,02).
Commentaire
Le budésonide est un glucocorticoïde
ayant un effet anti-inflammatoire puis-
sant au niveau de l’intestin. Quatre-vingt-
dix pour cent du produit est métabolisé
en une forme inactive par un premier
passage hépatique, réduisant ainsi les
effets systémiques indésirables de la cor-
ticothérapie. Les microgranules de budé-
sonide sont entourées d’une résine qui se
délite lorsque le pH est supérieur à 5,5.
Les études antérieures ont montré que le
budésonide a une efficacité supérieure à
celle du placebo (1) et légèrement infé-
rieure (2) ou égale (3) à une dose de
40 mg/j de prednisolone. Les effets sys-
témiques et la suppression de la fonction
surrénalienne sont inférieurs à ceux
d’une corticothérapie par prednisolone.
Après obtention de la rémission, le budé-
sonide, à la dose de 3 ou 6 mg/j pendant
1 an, ne prévient pas la survenue de
rechute clinique de Crohn (4-6), mais
diminue la fonction surrénalienne chez
25 à 50 % des patients.
L’étude de Thomsen et coll. résumée ci-
dessus montre la supériorité du
budésonide sur la mésalamine dans la
maladie de Crohn modérément active,
iléale ou iléo-colique droite. Le mérite de
cette étude est aussi de montrer les limites
Analyse commentée
N Engl J Med 1998; 339 : 370-4
Étude comparative de l’efficacité
du budésonide et de la mésalamine
dans la maladie de Crohn active
Thomsen O.O., Cortot A., Jewell D. et coll.
A comparison of budesonide and mesalamine for active Crohn’s disease
Cette étude multicentrique en double aveugle a été
conduite dans 25 centres en Europe, Australie et Afrique
du Sud. Cent quatre-vingt-deux malades ont été tirés au
sort pour recevoir 9 mg/j de budésonide (Entocort®) en une
prise ou 4 g/j de mésalamine (Pentasa®) en deux prises.
Les patients inclus devaient avoir une maladie de Crohn
active localisée à l’iléon terminal, à la région iléo-cæcale
ou au côlon ascendant. Ceux ayant une atteinte rectale, un
abcès abdominal, une fistule entérocutanée, une perfora-
tion digestive, une stomie digestive ou une résection de plus
d’un mètre d’intestin grêle n’étaient pas à inclure. La prise
de corticoïdes ou d’immunosuppresseurs était aussi une
condition d’exclusion. La durée de l’étude était de
16 semaines. Le critère principal était le pourcentage de
rémission dans chacun des deux groupes.

de l’efficacité du budésonide dans les
formes sévères ou localisées au côlon dis-
tal. Le budésonide ne devrait pas être
employé (sauf circonstances particu-
lières) dans les formes sévères de la mala-
die de Crohn. En effet, il est déraison-
nable de traiter une poussée grave par un
médicament ayant une efficacité de 40 %
alors que la prednisolone à la dose de
1 mg/kg/j permet d’obtenir 92 % de
rémission complète au bout de
8 semaines de traitement (7). Dans ce
contexte, l’efficacité prime sur les effets
indésirables, généralement modestes, de
la corticothérapie à forte dose pendant
une période brève.
Les médicaments de la poussée de Crohn
peuvent être classés sur une échelle d’ef-
ficacité croissante : 5-ASA, budésonide,
prednisolone à la dose de 40 mg/j, pred-
nisolone à la dose de 1 mg/kg. À effica-
cité comparable, le budésonide a moins
d’effets indésirables que la prednisolone
à la dose de 40 mg/j.
F. Carbonnel (Paris)
Références
1. Greenberg G.R., Feagan B.G., Martin F. et
coll. Oral budesonide for active Crohn’s
disease. Canadian Inflammatory Bowel
Disease Study Group. N Engl J Med 1994 ;
331 : 836-41.
2. Rutgeerts P., Lofberg R., Malchow H. et
coll. A comparison of budesonide with pred-
nisolone for active Crohn’s disease. N Engl J
Med 1994 ; 331 : 842-5.
3. Campieri M., Ferguson A., Doe W. et coll. Oral
budesonide is as effective as oral prednisolone in
active Crohn’s disease. The Global Budesonide
Study Group. Gut 1997 ; 41 : 209-14.
4. Greenberg G.R., Feagan B.G., Martin F. et
coll. Oral budesonide as maintenance treat-
ment for Crohn’s disease : a placebo-control-
led, dose-ranging study. Canadian
Inflammatory Bowel Disease Study Group.
Gastroenterology 1996 ; 110 : 45-51.
5. Ferguson A., Campieri M., Doe W. et coll.
Oral budesonide as maintenance therapy in
Crohn’s disease - results of a 12-month study.
Global Budesonide Study Group. Aliment
Pharmacol Ther 1998 ; 12 : 175-83.
6. Gross V., Andus T., Ecker K.W. et coll. Low
dose oral pH modified release budesonide for
maintenance of steroid induced remission in
Crohn’s disease. The Budesonide Study
Group. Gut 1998 ; 42 : 493-6.
7. Modigliani R., Mary J.Y., Simon J.F. et
coll. Clinical, biological and endoscopic pic-
ture of abbacks of Crohn’s disease. Evolution
on prednisolone. Gastroenterology 1990 ;
98 : 811-9.
Act. Méd. Int. - Gastroentérologie (12), n° 10, décembre 1998
338
Analyse commentée
1
/
2
100%