EXAMEN MARINE

septembre 2008
page 295
Médecine
& enfance
EXAMEN LÉO
Léo, quatre ans, est amené aux urgences par sa maman, un dimanche de mai, pour gonflement de l’œil
gauche apparu soudainement en fin d’après-midi.
Il se plaint d’un prurit oculaire modéré et d’une gêne
lorsqu’il ferme l’œil. Léo est apyrétique, présente un œdème conjonctival important sans rougeur ni dou-
leur
(photo ci-dessous)
. L’autre œil est sain. Le reste de l’examen clinique est sans particularité.
Quel est votre diagnostic ?
COUP D’ŒIL
C. Guillaumat,
A. Mosca,
service de pédiatrie,
centre hospitalier
Sud francilien, Evry
Rubrique dirigée
par A. Mosca,
alexis.mosca@
ch-sud-francilien.fr
EXAMEN MARINE
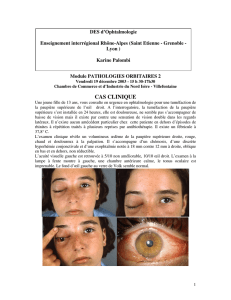
Marine, sept ans et demi, est amenée en consultation pour une tuméfaction de l’œil droit.
Un mois aupara-
vant, à la suite du traitement d’une otite moyenne aiguë droite par amoxicilline-acide clavulanique, est
apparu un œdème de la paupière supérieure droite, associé à un épaississement de la conjonctive supé-
rieure droite. Un traitement par corticoïdes et antihistaminique a été sans effet. Marine ne présente pas
d’antécédent personnel ou familial particulier en dehors d’infections ORL à répétition.
L’examen retrouve un ptosis droit modéré associé à une masse rosée sous-conjonctivale du quadrant na-
sal supérieur droit
(photos ci-dessous)
. L’oculomotricité intrinsèque et extrinsèque est normale. Il n’y a pas
de fièvre, les tympans sont normaux et la gorge est propre. On ne retrouve pas d’adénopathies satellites.
Quel est votre diagnostic ?
Voir les diagnostics page suivante ➝
115939 295-296 18/09/08 23:46 Page 295

DIAGNOSTIC MARINE
L’IRM orbitaire confirme la présence
d’une masse orbitaire sus-oculaire droi-
te localisée. L’analyse histologique per-
met de poser le diagnostic de
rhabdo-
myosarcome botryoïde.
Les rhabdomyosarcomes (RMS) sont
des tumeurs dérivées des cellules mus-
culaires striées. Ils représentent 5 % de
l’ensemble des tumeurs solides de l’en-
fant. Ils se rencontrent préférentielle-
ment dans la région de la tête et du cou
ainsi que dans la sphère génito-urinaire.
La localisation orbitaire représente 8 %
de l’ensemble des RMS embryonnaires.
Par ailleurs, les RMS représentent la ma-
jorité des tumeurs orbitaires de l’enfant.
Les RMS orbitaires surviennent géné-
ralement dans la première décennie, et
l’âge moyen au moment du diagnostic
est de huit ans. Ils sont localisés à l’orbi-
te (76 %), à la conjonctive et à la région
sous-conjonctivale (12 %), à l’uvée
(9 %) ou à la paupière (3 %). Parmi les
trois formes histologiques, la forme bo-
tryoïde (c’est-à-dire en « grappe de rai-
sin »), considérée comme un sous-type
de la forme embryonnaire, a l’aspect
d’une masse rose charnue, molle et gé-
latineuse, et siège préférentiellement au
niveau du quadrant nasal supérieur.
Le diagnostic de RMS orbitaire est à
évoquer devant une tuméfaction de la
paupière avec ptosis et exophtalmie
unilatérale rapidement progressive. Le
diagnostic différentiel se pose moins
avec un chalazion qu’avec les autres
causes d’exophtalmie de l’enfant, en
particulier les maladies inflammatoires,
les tumeurs vasculaires, les leucémies,
le lymphome de Burkitt, l’aspergillose
allergique sino-orbitaire, les pseudo-
tumeurs orbitaires, la cellulite orbitaire,
l’histiocytose et les métastases de neu-
roblastome.
Le scanner et l’IRM orbitaires sont in-
dispensables pour définir la taille et
l’extension de la tumeur (en particulier
par rapport à l’os), mais seule l’analyse
histologique après biopsie permet de
poser le diagnostic avec certitude. La
scintigraphie osseuse et le myélogram-
me sont indispensables pour réaliser le
bilan d’extension à distance.
Actuellement, une résection complè-
te de la tumeur n’est envisagée que si el-
le peut être carcinologiquement satis-
faisante et sans conséquence fonction-
nelle ou cosmétique. Sinon, on privilé-
gie une simple biopsie pour analyse his-
tologique.
Le traitement comporte une chimio-
thérapie initiale, qui est secondairement
complétée par une radiothérapie exter-
ne en fonction de l’extension initiale et
de la réponse à la chimiothérapie.
L’évolution est favorable, avec une
survie de 95 % à cinq ans pour les
formes botryoïdes localisées. La morbi-
dité est essentiellement liée aux sé-
quelles de la radiothérapie : hypoplasie
osseuse de l’orbite, asymétrie faciale,
cataracte, pathologie rétinienne et cor-
néenne.
DIAGNOSTIC LÉO
Il s’agit d’un
chémosis
dans le cadre
d’une conjonctivite allergique saison-
nière.
Le chémosis est un œdème de la con-
jonctive formant un bourrelet péri-cor-
néen plus ou moins circulaire. C’est un
signe spectaculaire, mais qui peut être
parfois très fugace lorsqu’il est d’origine
allergique. Il inquiète souvent les mères
et les conduit à amener en urgence leur
enfant qui a « l’œil qui gonfle »… mais,
dans la plupart des cas, le temps d’arri-
ver, tout s’est déjà normalisé.
Le chémosis est un signe d’inflamma-
tion de la conjonctive, quelle qu’en soit
l’origine. Il n’oriente pas vers une étio-
logie particulière et n’a aucune signifi-
cation pronostique péjorative. Il peut
s’associer à un prurit, une hyperhémie
conjonctivale, un larmoiement et des
sécrétions dans le cadre d’une conjonc-
tivite. Il faut alors rechercher des signes
de gravité tels qu’une photophobie, des
troubles de la vision, un blépharospas-
me et la présence de papilles plus ou
moins importantes confinant parfois en
pavé au niveau de la conjonctive tarsale
(retourner la paupière supérieure). La
présence de ces signes nécessite un avis
ophtalmologique spécialisé et oriente
vers une kératoconjonctivite, notam-
ment une conjonctivite vernale. Cette
pathologie oculaire allergique chro-
nique, invalidante et évoluant par
« poussées printanières » touche les en-
fants de quatre à douze ans, principale-
ment les garçons, chez qui on note sou-
vent un retentissement scolaire et so-
cial. Un avis ophtalmologique est égale-
ment indispensable en cas de chémosis
post-traumatique ou post-chirurgical
et/ou associé à des douleurs oculaires
et des troubles visuels.
Le traitement des conjonctivites aller-
giques repose sur l’éviction de l’allergè-
ne (si possible), ainsi que sur l’utilisa-
tion de collyres à base de molécules em-
pêchant la dégranulation mastocytaire
(Opticron
®
, Naabak
®
, Naaxia
®
, etc.) ou
de collyres antihistaminiques H1 (Lé-
vophta
®
, Allergodil
®
, etc.). Les anti-
histaminiques H1 par voie générale
peuvent être utiles dans les formes
étendues de la sphère ORL. Il faut en re-
vanche se méfier de l’utilisation de col-
lyres à base de corticoïdes, qui sont très
efficaces mais responsables d’effets se-
condaires graves (cataracte, glaucome,
herpès…) en cas de mauvaise utilisa-
tion.
Médecine
& enfance
septembre 2008
page 296
Pour en savoir plus
sur le rhabdomyosarcome botryoïde :
KARCIOGLU Z.A., HADJISTILIANOU D., ROZANS M., DEFRAN-
CESCO S. : «Orbital rhabdomyosarcoma», Cancer Control, 2004;
11: 328-33
OBERLIN O., TERRIER-LACOMBE M.J., MARTELLI H., HAIE-ME-
DER C. : «Tumeurs mésenchymateuses malignes», in KHALIFA
C., OBERLIN O. : Cancers de l’enfant, Médecine-Sciences Flam-
marion, 2008, Paris ; p. 220.
SHIELDS C.L., SHIELDS J.A., HONAVAR S.G., DEMIRCI H. : «Cli-
nical spectrum of primary ophthalmic rhabdomyosarcoma»,
Ophthalmology, 2001; 108 : 2284-92.
sur le chémosis :
BIELORY L., FRIEDLAENDER M.H. : «Allergic conjunctivitis», Im-
munol. Allergy Clin. North Am., 2008 ; 28 : 43-58.
DALENS H., FAUQUERT J.L., CHATRON P., BEAUJON G. : «Ké-
ratoconjonctivites vernales de l’enfant. Etude clinique et complé-
mentaire à propos de 22 cas», J. Fr. Ophtalmol., 1998; 7: 471-8.
HANNOUCHE D., HOANG-XUAN T. : «Les conjonctivites aller-
giques», Rapport des Sociétés d'ophtalmologie de France 1998,
p. :93-123.
LEONARDI A. : «Vernal keratoconjunctivitis: pathogenesis and
treatment», Prog. Retin. Eye Res., 2002 ; 21 : 319-39.
115939 295-296 18/09/08 23:46 Page 296
1
/
2
100%