4 2 n° L’

FICHE À DÉTACHER
La Lettre du Cardiologue • n° 473 - mars 2014 | 21
fiche
technique
Sous la responsabilité de son auteur
n° 24
L’hyperglycémie du diabète de type 2 est secondaire à
une insulinorésistance d’installation précoce d’une part,
d’autre part à une défaillance de la sécrétion d’insuline.
En effet, s’installe d’abord une résistance des tissus cibles à
l’insuline ; la cellule bêta-pancréatique sécrète alors l’insuline
en plus grande quantité afin de maintenir une normoglycémie
malgré cette insulinorésistance. Ce n’est que dans un second
temps que la cellule bêta “s’épuise”, avec une défaillance de
la qualité de la sécrétion et de la quantité des cellules bêta
(apoptose accélérée), défaillance associée à une augmentation
progressive de la glycémie.
Objectifs du traitement
L’objectif du traitement du diabète de type 2 est de lutter contre
l’hyperglycémie afin de diminuer les complications micro-
angiopathiques (rétinopathie, néphropathie et neuropathie)
et macroangiopathiques (complications cardiovasculaires).
En effet, l’ensemble des données de la littérature, en particulier
les études interventionnelles, confirment la baisse des compli-
cations microangiopathiques, rétiniennes et rénales, avec la
baisse de l’HbA1c
(1, 2)
. L’efficacité de la baisse de l’HbA1c
en termes de protection cardiovasculaire est en revanche plus
difficile à démontrer, avec des résultats d’études intervention-
nelles parfois décevants
(2, 3)
. Dans le sous-groupe de patients
en surpoids de l’étude
UK Prospective Diabetes Study
(UKPDS),
est uniquement mis en évidence le bénéfice d’un antidiabétique,
la metformine, sur la survenue des infarctus du myocarde, même
si la méthodologie de cette étude a été critiquée
(4)
. Plusieurs
méta-analyses confirment la corrélation entre la baisse de l’HbA1c
et la diminution de la survenue d’événements cardiovasculaires,
en particulier coronaires
(3, 5)
. Cependant, il est probable que ce
bénéfice cardiovasculaire soit d’autant moins important qu’il s’agit
de patients à risque cardiovasculaire élevé
(3, 6)
, peut-être du fait
du risque des hypoglycémies dans ces populations fragiles, même
si cette explication n’a jamais pu être formellement confirmée. Il
est également primordial de considérer les effets des traitements
hypoglycémiants sur l’ensemble des facteurs de risque (poids,
pression artérielle, profil lipidique, etc.) et pas seulement sur la
glycémie. En effet, dans la majorité des études interventionnelles,
le groupe intensif présentait une HbA1c plus basse, mais en contre-
partie, une prise de poids plus importante. Ainsi, les traitements
agissant sur l’insulinorésistance, tels que la metformine, ont un
effet bénéfique sur le profil de risque cardiovasculaire au-delà
de la baisse glycémique.
Retenons donc que l’hyperglycémie est le facteur causal des
complications microvasculaires (même si elles sont amplifiées
par l’augmentation de la PA), et que plus l’Hba1c est contrôlée,
moins ces complications microvasculaires seront fréquentes.
En revanche, l’hyperglycémie est un facteur aggravant des
complications cardiovasculaires, aux côtés des nombreux autres
facteurs de risque cardiovasculaire le plus souvent présents
chez ces patients. L’efficacité des traitements antidiabétiques
dépend alors de l’amélioration de la glycémie mais également
des effets sur les autres facteurs de risque cardiovasculaire. Le
risque d’hypoglycémie doit être pris en compte, en particulier
chez des patients présentant des comorbidités.
Enfin, quel que soit le traitement antidiabétique, l’efficacité
en termes d’amélioration de l’équilibre glycémique dépend de
l’HbA1c initiale ; en effet, plus l’HbA1c de départ est élevée, plus
la baisse obtenue avec un traitement hypoglycémiant est élevée.
Traitements antidiabétiques
(7)
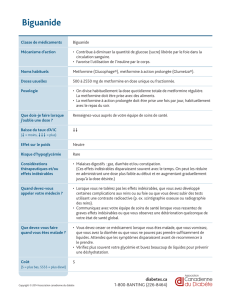
Les biguanides : la metformine
La metformine améliore l’insulinorésistance et, par ce biais,
permet une diminution de l’insulinémie et une amélioration de
l’ensemble du profil athérogène des patients (tendance à la perte
Le traitement médical du diabète
(hors insuline)
A. I. Tropéano*
* Endocrinologue, unité de prévention cardiovasculaire, service de cardiologie, hôpital
Henri-Mondor, Créteil.

FICHE À DÉTACHER
22 | La Lettre du Cardiologue • n° 473 - mars 2014
fiche technique n° 24
Les inhibiteurs de la DPP4 : les gliptines
Saxagliptine, vildagliptine, sitagliptine
En combinaison avec la metformine : Eucréas
®
(metformine
+ vildagliptine), Janumet® (metformine + sitagliptine),
Komboglyze® (metformine + saxagliptine)
Les incrétines, le GLP-1 et le
Gastric Inhibitory Polypeptide
(GIP) sont des peptides sécrétés par le tube digestif, leur effet
étant de stimuler, lors de l’ingestion d’aliments, la sécrétion
d’insuline en fonction du niveau glycémique, en ralentissant
par ailleurs la vidange gastrique et en favorisant la sensation
de satiété. Ces incrétines ont une durée de vie très courte
(quelques minutes) car elles sont rapidement dégradées
par une enzyme : la DPP4. Ainsi, les inhibiteurs de la DPP4,
les gliptines, retardent leur dégradation, améliorant alors
l’équilibre glycémique en stimulant la sécrétion d’insuline.
Dans la mesure où la stimulation de l’insulinosécrétion par
les incrétines dépend du niveau glycémique, les inhibiteurs
de la DPP4 ne sont à eux seuls pas associés à un surrisque
d’hypoglycémie. La baisse de l’HbA1c, obtenue grâce aux
inhibiteurs de la DPP4, se situe environ à 0,7 % ; elle est un
peu moins importante qu’avec les SH ou la metformine.
Deux études de morbimortalité ont été récemment publiées
avec la saxagliptine et l’alogliptine
(9, 10)
, études randomisées
contrôlées versus placebo. Elles ont toutes les 2inclus des
patients à haut risque cardiovasculaire, soit en prévention
secondaire, en particulier dans les 90jours suivant un syndrome
coronarien aigu pour l’étude EXAMINE, soit en prévention
primaire chez des patients porteurs de plusieurs facteurs
de risque cardiovasculaire. La durée de suivi était d’environ
18mois pour l’une, d’un peu plus de 2ans pour l’autre. Dans
ces 2études, il n’y a pas eu de différence en termes de survenue
d’événements cardiovasculaires entre le groupe de patients
traité par placebo et celui traité par la gliptine (ni surrisque
ni diminution du risque). D’autres études de morbimortalité
sont en cours.
Les analogues du GLP-1
Liraglutide, exénatide
Les analogues du GLP-1 agissent sur la même voie des incré-
tines que les inhibiteurs de la DPP4, en augmentant de façon
supra-physiologique les taux de GLP-1. Ils sont administrés
par voie sous-cutanée et permettent une baisse de l’HbA1c
d’environ 1 % en moyenne. Ils sont également associés à une
perte de poids, de 1,6 à 3,1 kg selon les études. Les hypogly-
cémies sont extrêmement rares, en particulier chez des patients
ne prenant ni insuline ni SH.
Les effets indésirables les plus fréquents sont des troubles
digestifs, et il existe un risque potentiel de pancréatite aiguë.
Il n’y a pas d’étude de morbimortalité publiée à ce jour.
Recommandations
(11, 12)
Des recommandations de prise en charge du diabète de type 2,
concernant le choix des classes d’antidiabétiques oraux et les
différents objectifs d’HbA1c en fonction du profil du patient,
de poids, amélioration du profil lipidique, etc.). La metformine
réduit l’hyperglycémie par inhibition de la production excessive
de glucose par le foie. Elle permet de diminuer l’HbA1c d’environ
1,5 % en moyenne.
Compte tenu du risque d’acidose lactique, en particulier en
cas d’insuffisance rénale, la metformine doit être prescrite
à faibles doses si la clairance se situe entre 30 et 60 ml/
mn (< 1 500mg/j), avec une surveillance étroite de la
créatininémie, et elle ne doit pas être prescrite en cas de
clairance inférieure à 30 ml/mn. La metformine est contre-
indiquée en cas d’insuffisance cardiaque ou respiratoire,
d’infarctus du myocarde récent, d’insuffisance hépatocel-
lulaire, d’intoxication alcoolique et de situation à risque
d’insuffisance rénale aiguë (déshydratation…). En ce qui
concerne l’insuffisance cardiaque, cette contre-indication
théorique, en rapport avec le risque potentiel d’acidose
lactique, est à confronter aux données de la littérature en
faveur d’un bénéfice de la metformine chez l’insuffisant
cardiaque
(8)
, même si aucune étude randomisée n’a été
menée pour répondre à cette question. Ainsi, il pourrait
être discuté de proposer la metformine chez l’insuffisant
cardiaque stable et peu sévère.
Les sulfamides hypolycémiants
Glimépiride, gliclazide, glibenclamide, glipizide
Les sulfamides hypoglycémiants (SH) stimulent directement
la sécrétion d’insuline par la cellule bêta-pancréatique, quel
que soit le niveau glycémique. La prescription d’un SH est
donc associée à un risque d’hypoglycémie. Il est donc recom-
mandé de sensibiliser le patient à ce risque, et de réaliser
une titration prudente lors de la prescription. Les SH de
seconde génération sont à privilégier. Certaines données sont
en faveur d’une survenue moins fréquente d’hypoglycémies
sous gliclazide que sous glimépiride, les 2 SH de longue
durée d’action.
La baisse de l’HbA1c obtenue avec cette classe est
comparable à celle obtenue par la metformine, aux alentours
de 1,5 %.
Les glinides
Répaglinide
Ce sont des insulinosécréteurs dont l’action est plus rapide
que celle des SH, mais dont le mécanisme d’action est très
voisin. Ils peuvent être préférés à ces derniers lors des prises
alimentaires irrégulières, par exemple.
Inhibiteurs de l’α-glucosidase
Acarbose
Ces molécules inhibent l’absorption intestinale des hydrates
de carbone. La baisse de l’HbA1c obtenue est d’environ 0,7 %
en moyenne, avec une amélioration des glycémies postpran-
diales principalement.

La Lettre du Cardiologue • n° 473 - mars 2014 | 23
fiche technique n° 24
FICHE À DÉTACHER
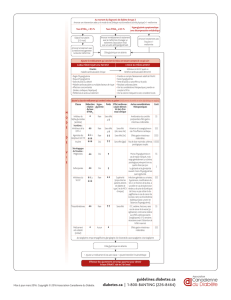
Metformine
en 1re intention
Objectif glycémique
cible non atteint Objectif glycémique
cible non atteint
Metformine + sulfamide
hypoglycémiant
Surveiller la prise de poids
et la survenue d’hypoglycémies
Intolérance à la metformine
Contre-indications au sulfamide hypoglycémiant
Intolérance au sulfamide hypoglycémiant
Écart à l’objectif < 1 % Écart à l’objectif ≥ 1 %
Écart à l’objectif < 1 % Écart à l’objectif ≥ 1 %
Écart à l’objectif < 1 % Écart à l’objectif ≥ 1 %
Si la survenue d’hypoglycémie
est une situation préoccupante
Metformine
et répaglinide
si irrégularité
de la prise
alimentaire
Metformine
et inhibiteurs
des alpha-
glucosidases
Metformine
et inhibiteurs
de la DPP4
si prise de poids
est une situation
préoccupante
Metformine
et insuline
Metformine
et analogues
du GLP-1
Objectif glycémique
cible non atteint
Objectif glycémique
cible non atteint Objectif glycémique
cible non atteint
Objectif glycémique
cible non atteint
Objectif glycémique
cible non atteint
Échec de la bithérapie orale
Sulfamide
hypoglycémiant
et inhibiteurs
des alpha
glucosidases
Sulfamide
hypoglycémiant
et inhibiteurs
de la DPP4
Sulfamide
hypoglycémiant
et insuline
Sulfamide hypoglycémiant
et analogues du GLP-1
Échec de la bithérapie orale
Contre-indications à la metformine
Sulfamide
hypoglycémiant
Diabète très déséquilibré, avec
des glycémies supérieures à 3 g/l
répétées et/ou une HbA1c > 10 %
Un schéma insulinique intensifié
pourra être instauré d’emblée
après avis d’un endocrinologue
Si IMC ≥ 30 ou si prise
de poids sous insuline
est une situation
préoccupante
IMC ≥ 30 ou si prise
de poids sous insuline
ou si la survenue d’hypo-
glycémies est une situation
préoccupante
Metformine
et sulfamide
hypoglycémiant
et inhibiteurs des
alpha glucosidases
Metformine
et sulfamide
hypoglycémiant
et sitagliptine
Metformine
et sulfamide
hypoglycémiant
et insuline
IMC ≥ 30 ou prise de
poids sous insuline ou si
la survenue d’hypo-
glycémies est une situation
préoccupante
Metformine et sulfamide hypo-
glycémiant et analogues du GLP-1
Échec de la trithérapie orale
Débuter de préférence par une insuline intermédiaire (NPH) au coucher
Risque d’hypoglycémie nocturne préoccupant
Débuter par une insuline analogue lente
Schéma basal/bolus :
insuline ou analogue d’action lente
et insuline ou analogue d’action
rapide ou ultra-rapide avant un
ou plusieurs repas de la journée
Schéma de 1 à 3 injections/jour
d’insuline biphasique :
mélange d’insuline à action rapide
ou ultra-rapide et d’insuline à action
intermédiaire ou lente
Monothérapie
Mesures hygiéno-diététiques et éducation du patient
Mesures hygiéno-diététiques et éducation du patient
Bithérapie Trithérapie Insulinothérapie
MonothérapieBithérapieTrithérapieInsulinothérapie
Figure 1. Stratégie médicamenteuse pour les diabétiques de type 2 – Cas général (HAS/ANSM 2013).
ont été publiées d’abord par la Société européenne de diabé-
tologie (EASD), puis par la Haute Autorité de santé (HAS) ; elles
découlent de l’ensemble des données précisées précédemment
(HAS + EASD).
Choix des traitements antidiabétiques
(figures1 et 2)
La metformine doit être prescrite en première intention s’il
n’y a pas de contre-indication. La HAS recommande ensuite,
si nécessaire, de privilégier l’association avec un SH, sauf s’il y
a contre-indication ou si la survenue d’une hypoglycémie est
une situation préoccupante. Dans ce cas, les autres antidiabé-
tiques seront discutés en fonction de l’efficacité attendue et des
spécificités de chaque traitement, détaillées précédemment. La
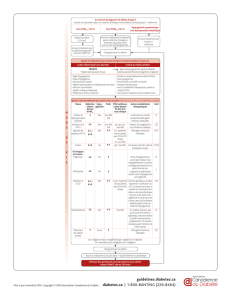
Société européenne est moins directive à partir de la bithérapie,
laissant le choix au prescripteur entre les différents antidiabé-
tiques à ajouter à la metformine, dans l’ordre qu’il souhaite,
en fonction des patients.
Objectif d’HbA1c
(tableau et figure 3)
Pour la majorité des patients, l’objectif d’HbA1c est inférieur ou
égal à 7 %. Cependant, dans ces 2 recommandations, l’objectif
glycémique peut être adapté en fonction de l’espérance de vie
du patient, des comorbidités et du risque d’hypoglycémie lié
au traitement prescrit. Plus l’espérance de vie est élevée, plus
l’objectif sera bas (l’objectif pouvant descendre jusqu’à 6,5 %) ;
plus les comorbidités sont importantes, plus l’objectif sera élevé
(le plus haut étant 9 %), particulièrement si le risque d’hypo-
glycémie avec le traitement prescrit est important.

24 | La Lettre du Cardiologue • n° 473 - mars 2014
fiche technique n° 24
FICHE À DÉTACHER
Figure 2. Stratégie médicamenteuse pour les diabétiques de type 2 (EASD 2012).
Tableau. Les objectifs de taux d’hémoglobine glyquée. D’après les recommandations de l’HAS 2013 (11).
Profil du patient HbA1c cible
Cas général
La plupart des patients avec DT2 ≤ 7 %
DT2 nouvellement diagnostiqué, dont l’espérance de vie est > 15 ans et sans antécédent
(ATCD) cardiovasculaire ≤ 6,5 %
DT2 :
• avec comorbidité grave avérée et/ou une espérance de vie limitée (<5ans)
• ou avec des complications macrovasculaires évoluées
• ou ayant une longue durée d’évolution (> 10 ans) et pour lesquels la cible de 7 % s’avère
difficile à atteindre car l’intensification médicamenteuse provoque des hypoglycémies sévères
≤ 8 %
Personnes âgées
Dites “vigoureuses” dont l’espérance de vie est jugée satisfaisante ≤ 7 %
Dites “fragiles”, à l’état de santé intermédiaire et à risque de basculer dans la catégorie
desmalades ≤ 8 %
Dites “malades”, dépendantes, en mauvais état de santé en raison d’une polypathologie
chronique évoluée génératrice de handicaps et d’un isolement social
< 9 %
et/ou glycémies capillaires préprandiales
entre 1 et 2 g/l
Patients avec ATCD
cardiovasculaires
Patients avec ATCD de complication macrovasculaire considérée comme non évoluée ≤ 7 %
Patients avec ATCD de complication macrovasculaire considérée comme évoluée :
• infarctus du myocarde (IDM) avec insufsance cardiaque
• atteinte coronarienne sévère (tronc commun ou atteinte tritronculaire ou atteinte
del’interventriculaire antérieur [IVA] proximal)
• atteinte polyartérielle (au moins 2 territoires artériels symptomatiques)
• artériopathie oblitérante des membres inférieurs (AOMI) symptomatique
• accident vasculaire cérébral récent (< 6 mois)
≤ 8 %
Patients avec
insuffisance rénale
chronique (IRC)
IRC modérée (stades 3A et 3B) ≤ 7 %
IRC sévère ou terminale (stades 4 et 5) ≤ 8 %
Patientes enceintes
ou envisageant
de l’être
Avant d’envisager la grossesse < 6,5%
Durant la grossesse
< 6,5%
et glycémies < 0,95 g/l à jeun
et < 1,20 g/l en post-prandial à 2 heures

La Lettre du Cardiologue • n° 473 - mars 2014 | 25
fiche technique n° 24
FICHE À DÉTACHER
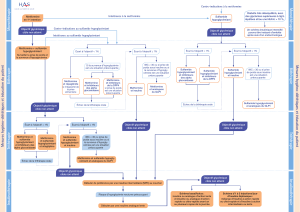
Conclusion
Nous avons maintenant à notre disposition de plus en plus de
classes d’antidiabétiques oraux, ce qui nous permet d’adapter les
traitements en fonction du profil de chaque patient : le traitement
Plus rigoureux Moins rigoureux
très motivé peu motivé
bas
diagnostic récent
élevée
absentes
absentes
disponibles
élevé
ancien
courte
sévères
sévères
limitées
Motivation du patient
Risque d’hypoglycémie
et autres effets indésirables
Durée du diabète
Espérance de vie
Comorbidités
Complications
cardiovasculaires
Ressources
Exemple de
taux d’HbA1c : 6-6,5 %
Exemple de
taux d’HbA1c : 7,5-8 %
Figure 3. Objectifs glycémiques selon l’EASD 2012.
est personnalisé, centré sur le patient. Il sera toutefois nécessaire
de confirmer l’efficacité et la sécurité d’emploi des nouveaux
traitements, pour beaucoup encore en cours, à l’aide d’études
de morbimortalité. ■
1. UK Prospective Diabetes Study (UKPDS) group. Intensive blood-glucose control with
sulphonylureas or insulin compared with conventional treatment and risk of complica-
tions in patients with type 2 diabetes (UKPDS 33). Lancet 1998;352(9131):837-53.
2. The ADVANCE Collaborative Group. Intensive blood glucose control and vascular
outcomes in patients with type 2 diabetes. N Engl J Med 2008;358(24):2560-72.
3. The Action to Control Cardiovascular Risk in Diabetes Study Group. Effects of intensive
glucose lowering in type 2 diabetes. N Engl J Med 2008;358(24):2545-59.
4. UK Prospective Diabetes Study (UKPDS) Group. Effect of intensive blood-glucose
control with metformin on complications in overweight patients with type 2 diabetes
(UKPDS 34). Lancet 1998;352(9131):854-65.
5. Ray KK, Seshasai SR, Wijesuriya S et al. Effect of intensive control of glucose on
cardiovascular outcomes and death in patients with diabetes mellitus: a meta-analysis
of randomised controlled trials. Lancet 2009;373(9677):1765-72.
6. Greenfield S, Billimek J, Pellegrini F et al. Comorbidity affects the relationship between
glycemic control and cardiovascular outcomes in diabetes: a cohort study. Ann Intern
Med 2009;151(12):854-60.
7. Haute Autorité de santé. Extrait de l’argumentaire scientifique de la RBP : “Stratégie
médicamenteuse du contrôle glycémique du diabète de type 2”. Chapitre : État des lieux
des traitements médicamenteux du contrôle glycémique. 2007.
8. Eurich DT, Majumdar SR, McAlister FA, Tsuyuki RT, Johnson JA. Improved clinical
outcomes associated with metformin in patients with diabetes and heart failure. Diabetes
Care 2005;28(10):2345-51.
9. Scirica BM, Bhatt DL, Braunwald E et al. Saxagliptin and cardiovascular outcomes in
patients with type 2 diabetes mellitus. N Engl J Med 2013;369(14):1317-26.
10. White WB, Cannon CP, Heller SR et al. Alogliptin after acute coronary syndrome in
patients with type 2 diabetes. N Engl J Med 2013;369(14):1327-35.
11. Haute Autorité de santé. Recommandations de bonne pratique : “Stratégie médi-
camenteuse du contrôle glycémique du diabète de type 2”. 2013.
12. Inzucchi SE, Bergenstal RM, Buse JB et al. Management of hyperglycaemia in type
2 diabetes: a patient-centered approach. Position statement of the American Diabetes
Association (ADA) and the European Association for the Study of Diabetes (EASD).
Diabetologia 2012;55(6):1577-96.
Références bibliographiques
L’auteur déclare avoir des liens d’intérêts avec AstraZeneca, Sanofi, Servier, Boehringer, BMS, Roche, MSD.
1
/
5
100%