6 - AEM2

DIGESTIF – Syndrome péritonéal
17/02/2014
HARIGNORDOQUY Margot L2
Digestif
Pr. S. Berdah
Relecteur 6
12 pages
Syndrome Péritonéal
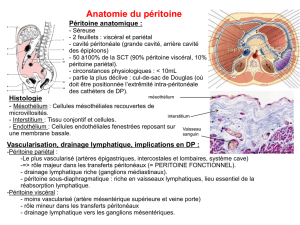
A. Le Péritoine normal
I. Définitions
Le Péritoine est une membrane séreuse continue qui tapisse
l'ensemble des viscères et des parois de l'abdomen.
On le décrit sous forme de deux feuillets continus :
- D'une part le feuillet pariétal qui recouvre l'ensemble de la paroi de
l'abdomen (et les faces internes des parois diaphragmatiques). Il est
individualisable, on peut le prendre avec une pince, le soulever.
- D'autre part le feuillet viscéral : Il enveloppe les organes de
l'abdomen (intra-abdominaux et intrapelviens) et il est non
individualisable macroscopiquement. Visible au microscope seulement.
Bien que l'on parle de deux feuillets, ces deux éléments décrits sont en
continuité !
Entre les deux feuillets, on trouve la cavité péritonéale, virtuelle à
l'état biologique. Mais elle peut se remplir à l'état pathologique,
expliquant la sémiologie du syndrome péritonéal.
Les Mésos sont des lames porte vaisseaux. Les vaisseaux qui irriguent
un organe sont entourés de deux feuillets de péritoine.
1/12
Plan
A. Le Péritoine normal
I. Définitions
II. Rôles du péritoine
B. Physiopathologie
I. Agents Vulnérants et Agressions
II. Les moyens de défense
C. Sémiologie du syndrome péritonéal
I. Signes Fonctionnels
II. Signes Généraux
III. L'examen Physique
IV. Sémiologie biologique
V. Sémiologie radiologique
CONCLUSION

DIGESTIF – Syndrome péritonéal
On décrit les organes de l'abdomen en fonction de leur position par rapport au péritoine.
On a les organes intra-péritonéaux, complètement entourés de péritoine. C'est le cas de la plupart des organes
du ventre comme le tube digestif, l'estomac, le côlon, le foie, la rate, les ovaires.
Et des organes « périphériques » du péritoine : en dessous, les organes sous-péritonéaux : l'utérus, la vessie,
les trompes. Ou en arrière, les organes rétro-péritonéaux : les reins.
• Le grand Omentum (épiplon) est associé au péritoine. Cette
extension est très importante en situation pathologique. Il s'agit d'un repli
du péritoine qui part de la grande courbure gastrique et revient sur le
mésocôlon transverse.
Tel un tablier, il recouvre l'intestin grêle en situation physiologique
normale. Il est plus étendu chez l'homme que chez la femme et en fonction
de la densité adipeuse du patient, il est plus ou moins épais.
• Les Flux péritonéaux. En situation physiologique, on note la
présence d'une faible quantité de liquide dans la cavité péritonéale. Bien
sûr en situation pathologique, cette quantité est bien plus importante.
Ces liquides péritonéaux vont suivre deux grands flux :
- l'un descendant vers le cul de sac de Douglas
- l'autre ascendant dans les gouttières pariétales cliniques allant vers les
coupoles diaphragmatiques.
Ces flux sont importants pour expliquer la migration des douleurs.
Dans le péritoine on décrit une barrière anatomique, le mésocôlon transverse qui délimite un étage sus-
mésocolique et un étage sous-mésocolique.
Le péritoine normal est constitué d'une seule couche de cellules mésothéliales (1-3 µm). Elles ont un rôle
important dans les échanges de liquides entre la cavité péritonéale et le circuit sanguin grâce à leurs
microvillosités et cils en surface. On note une zone préférentielle d'absorption des liquides au niveau du
diaphragme et du grand épiploon avec la formation de « petites bouches d'estomac ».
• Le liquide péritonéal existe quand même en situation physiologique, un tout petit peu plus chez la
femme (particulièrement au moment de l'ovulation) que chez l'homme.
C'est un transsudat (=ultrafiltrat). C'est-à-dire qu'il contient une très faible quantité de protéines, niveau bien
inférieur à celui du plasma.
Il contient très peu de cellules, les présentes sont des macrophages, ou des cellules de l'immunité comme des
lymphocytes, des mastocytes et quelques cellules mésothéliales libres. On trouve aussi des médiateurs de
l'immunité, (cytokines et chémokines), des facteurs de croissance, et des immunoglobulines.
2/12

DIGESTIF – Syndrome péritonéal
On note la présence d'un surfactant ++, un lubrifiant aux propriétés tensio-actives, qui permet le glissement
des viscères de l'abdomen. Lors de la digestion il y a nécessité d'effectuer des mouvements péristaltiques, ils
sont permis grâce à l'existence de ce surfactant.
II. Rôles du péritoine
•Le rôle constitutif du péritoine est le recouvrement des organes par le feuillet viscéral. Il permet
le glissement et les mouvements sans friction, essentiel au bon déroulement de la digestion.
•C'est une structure porteuse en lames porte vaisseaux pour les organes, mais aussi des structures
qui entourent les nerfs, les conduits lymphatiques. Ce sont les Mésos.
•Rôle majeur dans la lutte contre les infections.
•Membrane d'échange entre la cavité péritonéale et le tissu sanguin. Cette propriété est utilisée
en pratique clinique dans deux situations principales :
Dialyse péritonéale. La cavité péritonéale est remplie d'un liquide, des échanges s'effectuent avec le sang puis
on retire ce liquide.
Chimiothérapie. Pour la diffusion des médicaments que l'on injecte directement dans la cavité péritonéale,
surtout pour traiter les cancers digestifs.
•Rôle dans la fécondité puisque c'est le site de l'ovulation.
•Le péritoine a une capacité de cicatrisation dans la réparation d'un traumatisme quel qu'il soit.
B. Physiopathologie
I. Agents Vulnérants et agressions
Il y a les Agents Biologiques tels que les bactéries et les Agents Physiques comme la bile, les liquides
digestifs, le sang, l'urine. Tout ce qui est normalement contenu dans les viscères abdominaux et qui se retrouve
dans la cavité péritonéale va entraîner une irritation.
On retrouve trois grandes classes d'agression :
–La perforation d'un organe ou alors un traumatisme pénétrant (un coup de couteau)
–La diffusion d'un foyer inflammatoire
–La nécrose d'un organe abdominal.
II. Les moyens de défense
Le Péritoine possède de nombreux moyens de défense qui sont la plupart du temps assez efficaces.
•Augmentation du flux et de la perméabilité vasculaire qui provoque un afflux de liquide. (Cette fois, il
s'agit d'un exsudat, c'est-à-dire riche en protéines) Souvent l 'épanchement de liquide intra-péritonéal est dû à
un mécanisme de défense, une réaction du péritoine et n'est pas directement en lien avec l'agent vulnérant.
•Augmentation de la résorption afin de laver le péritoine de l'agent vulnérant. Il y a un circuit du liquide,
un peu comme une dialyse. Cette capacité est très importante.
3/12

DIGESTIF – Syndrome péritonéal
•Activation du système immunitaire grâce à la présence des macrophages, des immunoglobulines …
•Mobilisation du grand épiploon aussi appelé « gendarme abdominal ». Il se regroupe au niveau de la
zone d'inflammation afin de la colmater et d'éviter toute contamination du reste de la cavité péritonéale.
•Formation de fibrine en grande quantité, visible lors des chirurgies de l'abdomen inflammatoire. Aussi
appelées les « fausses membranes », ce sont des membranes blanchâtres qui recouvrent les organes viscéraux.
La fibrine a un rôle similaire au grand épiploon puisqu'elle permet de colmater et de fixer les anses grêles les
une aux autres pour cloisonner la zone inflammatoire et éviter une diffusion péritonéale.
Fausses Membranes
En réaction aux agressions péritonéales, on observe un iléus, un blocage, un repos de la fonction
surfactant et arrêt du transit.
C. Sémiologie du syndrome péritonéal
I. Signes Fonctionnels
1) La Douleur abdominale +++
L'irritation du péritoine est très douloureuse ! La description de cette douleur est un élément majeur pour
déterminer l'origine, la gravité, et oriente la décision de traitement. Il est donc capital de procéder à un bon
interrogatoire.
Elle se décrit en 6 points : (très importants à savoir)
–Le mode d'installation de la douleur. Le début est-il brutal ou bien l'installation est-elle progressive ?
Son évolution, la douleur augmente-t-elle et devient de plus en plus insoutenable ou diminue-t-elle
après un état de douleur intense ?
–Le type de douleur. La question doit rester ouverte au risque d'orienter la réponse du patient. On peut
avoir des douleurs de type : Brûlure, pesanteur, constrictive, un coup de poignard. Toutes ces douleurs
peuvent orienter vers un diagnostic différent.
–L'intensité de la douleur, évaluée à l'aide de petites réglettes, Échelle Visuelle Analogique. Ou sur une
échelle de 1 à 10. On doit suivre son évolution.
4/12

DIGESTIF – Syndrome péritonéal
–Le siège initial en demandant où a commencé la douleur ? Il faut savoir que lors d'un syndrome
péritonéal, la douleur peut être généralisée à l'ensemble de l'abdomen.
Sur une péritonite, il y aura une douleur généralisée à l'ensemble de l'abdomen et il faut savoir si elle a
commencé en fosse iliaque droite ou gauche ou bien au niveau de l'un de hypocondre, cela va guider le
diagnostic.
Les Quadrants Abdominaux :
1. Épigastre
2. Région ombilicale
3. Hypogastre
4. Hypocondre droit
5. Flanc droit
6. Fosse iliaque droite
7. Hypocondre gauche
8. Flanc Gauche
9. Fosse iliaque gauche
–Le caractère continu ou discontinu de la douleur.
Continu, douleur en faveur d'une inflammation ou d'une nécrose.
Discontinu, penser à l'obstruction mécanique, à l'occlusion par un corps étranger. Ce sont des douleurs
spastiques, très fortes et intenses puis il y a une diminution jusqu'à l'épisode suivant.
–Les facteurs déclenchant la douleur : à l'effort, après la prise d'un médicament particulier.
Les facteurs d'atténuation : manger, se mettre sur le côté.
Pourquoi dans le syndrome péritonéal la douleur est-elle importante ?
Le péritoine possède une innervation très riche. On considère que la douleur du péritoine est profonde et
sourde, elle correspond en général à la région où naît le mal (directement enflammée) mais elle n'est pas
précisément localisée.
5/12
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%