D Traitement chirurgical du prolapsus rectal et de la rectocèle :

La Lettre de l’Hépato-gastroentérologue • Vol. XV - n° 5 - septembre-octobre 2012 | 221
DOSSIER THÉMATIQUE
Traitement chirurgical
du prolapsus rectal
et de la rectocèle :
ce qui a changé depuis 10 ans
Rectal prolapse and rectocele: what’s new?
Frédéric Bretagnol*
* Service de chirurgie colorectale,
pôle des maladies de l’appareil digestif
(PMAD), hôpital Beaujon, Clichy.
D
ès que la chirurgie a un caractère “fonc-
tionnel” et non plus “organique”, il est
difficile de penser que le traitement chirur-
gical puisse être immobile ou statique. Sans jeu de
mots évident, justement, les troubles de la statique
pelvienne que sont le prolapsus du rectum extériorisé
et la rectocèle ont une prise en charge chirurgicale
qui reste débattue dans la littérature, puisque cette
dernière ne permet pas actuellement de définir des
standards. Il en résulte donc un manque d’uniformité
des techniques, particulièrement dans la voie d’abord
(abdominale ou périnéale). De même, l’évaluation
des résultats opératoires et fonctionnels est souvent
imparfaite et peu objective.
Pourtant, plusieurs points ou avancées sont à souli-
gner dans cette prise en charge chirurgicale : le déve-
loppement de la rectopexie antérieure laparoscopique
de A. D’Hoore et al. (1) qui semble s’imposer comme
l’intervention de référence ; la chirurgie robotique
dont la place est encore à trouver et les bénéfices,
à prouver ; la littérature factuelle peine à définir des
standards dans la stratégie chirurgicale ; enfin, il faut
rappeler la particularité “fonctionnelle” de cette
chirurgie qui nécessite non seulement une approche
multidisciplinaire mais aussi une évaluation conjointe
des résultats fonctionnels et de la qualité de vie.
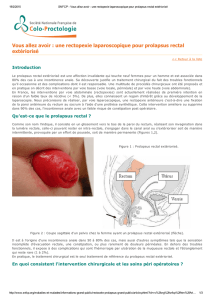
Rectopexie antérieure
laparoscopique
Voilà une intervention qui semble progressivement
s’imposer, pour un grand nombre de chirurgiens,
comme l’intervention de référence dans le traite-
ment du prolapsus rectal extériorisé ainsi que de la
rectocèle. En effet, elle correspond à l’intervention
idéale pour ces 2 indications, notamment sur le plan
de l’anatomie, en réalisant une pexie rectale pour
lutter contre l’intussusception rectale (à l’origine du
prolapsus) et pour renforcer la cloison rectovaginale
(à l’origine de la rectocèle).
C’est en 2004 que A. D’Hoore et al. ont proposé la
rectopexie antérieure, qui consiste en une chirurgie
de no touch rectal et une dissection a minima du
rectum (1). Le principe est de disséquer seulement
la face antérieure du rectum jusqu’au plancher des
muscles releveurs de l’anus et de fixer une prothèse
entre la face antérieure rectale et le promontoire
pour réaliser une pexie rectale. Cette technique
comporte 3 avantages majeurs :
➤
Tout d’abord, cette chirurgie est réalisée par
laparoscopie et a donc les avantages de cette voie
mini-invasive en termes de résultats opératoires.
Plusieurs études, dont une randomisée (2) et une
méta-analyse (3), ont montré les avantages de
la laparoscopie en ce qui concerne la diminution
de la durée d’hospitalisation (3,5 jours ; p <0,01)
et des complications postopératoires (15 versus
47 % ; p = 0,03), ce qui permet de proposer cette
chirurgie à des patients âgés, qui bénéficient alors
d’une chirurgie efficace et peu morbide (autant
que la voie périnéale). Le taux de complications
postopératoires varie dans la littérature de 1,4 à
47 % ; il s’agit surtout de complications mineures
(4). A. D’Hoore et al. notaient une morbidité de
7 %, avec notamment des infections urinaires et

222 | La Lettre de l’Hépato-gastroentérologue • Vol. XV - n° 5 - septembre-octobre 2012
Points forts
»La rectopexie antérieure laparoscopique est une technique sûre et efficace, avec une morbidité faible,
un taux de récidive bas (< 5 %) et un risque de constipation postopératoire peu élevé.
»
La chirurgie robotique a une place grandissante mais aucune étude n’a à ce jour démontré son bénéfice.
»
Il n’y a pas de consensus sur le choix entre la voie abdominale ou périnéale mais la voie abdominale
doit être privilégiée car elle permet une diminution des récidives.
Mots-clés
Prolapsus du rectum
Rectocèle
Rectopexie antérieure
laparoscopique
Qualité de vie
Highlights
»
Laparoscopic rectopexy is
a safe and effective proce-
dure with low morbidity and
recurrence rates, inducing low
postoperative constipation rate.
»
Robotic surgery is more and
more used but to date, none
study is available to show
benefit.
»
There is no consensus
comparing abdominal and
perineal approaches for rectal
prolapse. Abdominal surgery
could be proposed leading to
very low recurrence risk.
Keywords
Rectal prolapse
Rectocele
Laparoscopic ventral
rectopexy
Quality of life
des complications sur orifice de trocart (éventration
et hématome) [1]. Dans notre expérience portant
sur 33 patients opérés, il n’y a eu aucune compli-
cation peropératoire, et un seul patient (3 %) avait
dû être converti en laparotomie du fait d’adhérences
postopératoires (résultats non publiés).
➤
Le second avantage de cette technique
concerne les résultats pour la récidive à long
terme. Le taux rapporté dans la littérature varie
entre 0 et 15 % (4). Dans l’étude de A. D’Hoore et
al., ce taux était de 5 %, avec un recul médian de
5 ans (1). Dans notre expérience chez 33 patients
opérés, avec un recul moyen de 3,5 ans, nous avons
montré que le taux de récidive était de 6 %. Enfin,
selon la Cochrane Library, il n’y a pas de différence
entre la technique de rectopexie antérieure et la
technique classique avec dissection plus large du
rectum (5).
➤
Mais le principal atout de cette intervention
réside dans le risque très faible d’induction ou
d’aggravation de la constipation postopératoire.
En effet, l’inconvénient majeur de la technique de
rectopexie conventionnelle (type Orr-Loygue), qui
consiste en une mobilisation complète et circon-
férentielle du rectum, est d’induire ou d’aggraver
une constipation (risque de 30 à 50 %). La cause
reste peu claire, mais il semble que le risque de
constipation postopératoire soit essentiellement
lié à la mobilisation complète du rectum, qui
induit une dénervation complète (6). À l’inverse,
la rectopexie antérieure réalise une dissection a
minima du rectum, c’est-à-dire seulement de sa face
antérieure jusqu’au plancher des muscles releveurs
de l’anus en préservant les ligaments latéraux. Cette
chirurgie limitée va donc permettre une améliora-
tion de la continence anale chez près de la moitié
des patients et, surtout, une amélioration postopé-
ratoire de la constipation dans plus de 80 % des cas
et une constipation de novo dans moins de 15 %
des cas (1, 6).
En résumé, la rectopexie antérieure constitue une
véritable avancée chirurgicale vers l’intervention
idéale, à la fois facile sur le plan technique, réalisable
par voie laparoscopique, sûre et efficace, avec un
taux très bas de récidive (< 5 %) et un risque faible
d’aggravation de la constipation et de constipation
de novo.
Place de la chirurgie robotisée
Toujours en matière de technique chirurgicale, la
chirurgie robotique occupe une place croissante,
particulièrement en urologie. De la même façon, la
chirurgie colorectale et, en particulier, la chirurgie
des troubles de la statique pourrait bénéficier de
l’aide du robot du fait de l’étroitesse de l’espace de
travail (pelvis) et de la nécessité (même à l’heure de
l’agrafage mécanique par des clips résorbables) de
suturer la prothèse au rectum et au promontoire.
Plusieurs études ont évalué l’approche robotique
dans cette chirurgie (7). Tous les auteurs soulignent
les avantages qu’offre le robot en termes de qualité
optique et de vision en 3D sur à la laparoscopie. De
plus, il faut souligner l’ergonomie des instruments
et l’aisance avec laquelle les mouvements sont
réalisés, ce qui conduit à une réduction significative
de la courbe d’apprentissage en cas d’utilisation
du robot par rapport à la laparoscopie. L’exemple
principal est celui de la suture réalisée avec beau-
coup de facilité à l’aide du robot, poussant certains
chirurgiens à revenir aux sutures systématiques
dans les rectopexies assistées par robot alors qu’ils
avaient recours aux agrafes en laparoscopie.
À l’inverse, le robot présente plusieurs faiblesses.
Ainsi, on peut lui reprocher, pour le moment, le
manque de sensation tactile et l’absence de retour
de force ainsi que le coût très élevé de l’achat du
matériel, mais aussi du matériel consommable pour
chaque intervention, alors qu’aucune étude n’a pu
démontrer actuellement un réel bénéfice en termes
de résultats opératoires et de récidive à long terme.
En pratique, il n’est pas encore admis que la chirurgie
robotisée apporte un bénéfice en termes de résultats
opératoires et de coûts, bien qu’elle constitue une
avancée sur le plan purement technique.
Prolapsus rectal
et résultats factuels
Plusieurs interventions ont été décrites dans la prise
en charge chirurgicale du prolapus rectal extériorisé,
qui peuvent schématiquement se diviser entre la
voie abdominale (rectopexie) et la voie périnéale
(intervention de Delorme ou d’Altemeier).

La Lettre de l’Hépato-gastroentérologue • Vol. XV - n° 5 - septembre-octobre 2012 | 223
DOSSIER THÉMATIQUE
Malheureusement, il existe peu d’“avancées” dans la
littérature, ce qui ne nous aide guère pour le choix
de la stratégie thérapeutique. En effet, l’analyse de
la littérature factuelle est plutôt décevante, car elle
ne permet pas de conclure à la supériorité de l’une
de ces 2 approches. La conclusion de la méta-analyse
récente de la Cochrane (5) en est la preuve : “It is
impossible to identify or refute clinically important
differences between the alternative surgical opera-
tions.”
Pourtant, une méta-analyse (4) concluait au bénéfice
de la rectopexie abdominale comparée à la chirurgie
périnéale en termes de récidive : 4 % (extrêmes :
0-6 %) versus 18 % (extrêmes : 4-38 %).
Rectocèle et résultats factuels
Il existe un grand nombre d’interventions chirurgi-
cales proposées pour la cure de la rectocèle, qui se
divisent entre chirurgie abdominale (rectopexie),
périnéovaginale (intervention de Richter) et trans-
anale (intervention de Sullivan, STARR). Là encore,
l’étude de la littérature ne permet pas de privilé-
gier une technique par rapport à une autre. Ainsi,
l’approche abdominale (rectopexie) a bénéficié de
la rectopexie antérieure laparoscopique avec une
technique facile, reproductible et des résultats
très satisfaisants. L’approche périnéovaginale est
développée par les gynécologues et consiste en
une plicature de la paroi rectale par voie vaginale.
L’approche transanale consiste en une plicature de
la paroi rectale antérieure par voie endorectale.
Il n’existe malheureusement aucune étude qui
compare les 3 techniques. Cependant, une méta-
analyse (8) a conclu à la supériorité de la voie abdo-
minale, qui était associée à un risque moindre de
récidive, de réinterventions et de dyspareunie par
rapport aux techniques périnéovaginales.
Pourtant, contrairement au traitement du
prolapsus rectal extériorisé, il faut souligner qu’une
nouvelle technique de chirurgie transanale (STARR)
a relancé la voie transanale. Cette intervention
consiste en une plicature de la face antérieure du
rectum par voie transanale en effectuant un agra-
fage à l’aide des pinces agrafeuses circulaires. Une
étude randomisée récente italienne a comparé,
chez 100 patientes, les résultats opératoires et
fonctionnels de l’agrafage circulaire en fonction
de 2 types d’agrafage : STARR et TRANSTARR (9).
Le taux de récidive à 3 ans était de 12 % (STARR)
versus 0 % (TRANSTARR), sans différence signifi-
cative en termes de morbidité. La continence anale
était améliorée dans les 2 groupes sans différence
significative. Il apparaît que la meilleure indica-
tion de cette technique est la rectocèle isolée sans
élytrocèle qui entraîne une constipation terminale
chez une patiente avec un périnée tonique sans
trouble de la continence et sans autre prolapsus
associé.
Une chirurgie reconnue
fonctionnelle !
Une avancée majeure réside dans la prise en compte
du caractère “fonctionnel” de cette chirurgie et du
fait que la stratégie chirurgicale ne se résume pas
seulement au choix de la voie d’abord ou de la tech-
nique chirurgicale. Ceci se traduit concrètement
par la mise en place de réunions multidisciplinaires
(comme en cancérologie) de pelvipérinéologie
regroupant des compétences médicales (gastro-
entérologues, proctologues, radiologues) et chirur-
gicales (chirurgiens colorectaux, gynécologues et
urologues), et permettant de discuter de la meilleure
stratégie chirurgicale, voire de proposer une chirurgie
combinée.
De plus, dans ce type de chirurgie, il n’existe pas de
corrélation entre la sévérité des anomalies anato-
miques et le vécu du patient. Ainsi, la correction des
anomalies mises en évidence sur l’imagerie préopé-
ratoire (colpocystodéfécographie et/ou IRM dyna-
mique) ne garantit pas l’assurance de bons résultats
fonctionnels. L’évaluation et le recours à des scores
validés sont donc indispensables pour rendre objec-
tive une plainte subjective. Plus encore, l’évaluation
des résultats d’une technique chirurgicale ne sera
pas seulement l’étude des résultats fonctionnels,
mais devra inclure une étude de la qualité de vie,
qui n’est pas toujours corrélée à la fonction diges-
tive. En effet, des troubles anodins peuvent avoir
un retentissement majeur sur la qualité de vie, et
inversement.
Si les résultats fonctionnels postopératoires ont été
bien démontrés dans la littérature, seules 2 études
(10, 11) ont évalué la qualité de vie après rectopexie
avec simple suture rectale sans matériel prothé-
tique. Aucune donnée n’est disponible sur la qualité
de vie après rectopexie antérieure laparoscopique.
Ainsi, une étude rétrospective a comparé la qualité
de vie après rectopexie et sigmoïdectomie laparo-
scopique et rectopexie (10). Les auteurs ont montré
une amélioration de la qualité de vie après rectopexie
associée à la résection, mais le recul était très court
(12 mois). La seconde étude (11) a comparé la qualité

224 | La Lettre de l’Hépato-gastroentérologue • Vol. XV - n° 5 - septembre-octobre 2012
DOSSIER THÉMATIQUE
Prolapsus rectal et rectocèle Traitement chirurgical du prolapsus rectal et de la rectocèle :
ce qui a changé depuis 10 ans
de vie entre rectopexie-sigmoïdectomie (n = 18) et
chirurgie périnéale type Altemeier (résection recto-
sigmoïdienne). Les auteurs concluaient à la supério-
rité de l’approche périnéale, mais seuls 11 patients
ont été évalués.
Dans notre centre, nous avons analysé les résultats
fonctionnels et la qualité de vie chez 30 patients
opérés d’une rectopexie antérieure laparoscopique
pour prolapsus rectal extériorisé et/ou rectocèle
(publication en cours). Avec un recul moyen de
3,5 ans, nous avons montré que la constipation
était améliorée dans 72 % des cas et qu’une consti-
pation de novo était notée dans 7 % des cas, avec
une amélioration significative de la continence
chez tous les patients. De plus, par rapport à
l’état préopératoire, il existait une amélioration
significative et durable du score de qualité de vie
(score GIQLI).
En résumé, le recours systématique aux question-
naires d’évaluation postopératoire de la qualité
de vie devrait aider et améliorer la prise en charge
chirurgicale des troubles de la statique pelvienne.
Conclusion
La prise en charge des troubles de la statique pelvienne
doit se faire au sein de réunions multidisciplinaires
de pelvipérinéologie regroupant tous les acteurs
médicaux et chirurgicaux. Les données factuelles
concernant le choix de la technique chirurgicale font
défaut et ne permettent pas actuellement de définir
des standards. Cependant, la rectopexie antérieure
laparoscopique s’impose parmi la communauté chirur-
gicale comme l’intervention idéale, que ce soit pour le
prolapsus rectal extériorisé ou la rectocèle. En effet,
c’est une intervention facile et efficace, qui combine
une faible morbidité postopératoire à un taux de réci-
dive bas, et entraîne peu de séquelles fonctionnelles
digestives, notamment en termes de constipation. ■
1. D’Hoore A, Cadoni R, Penninckx F. Long-term outcome
of laparoscopic ventral rectopexy for total rectal prolapse.
Br J Surg 2004;91:1500-5.
2. Solomon MJ, Young CJ, Eyers AA, Roberts RA. Rando-
mized clinical trial of laparosocpic versus open abdominal
rectopexy for rectal prolapse. Br J Surg 2002;89:35-9.
3. Purkayastha S, Tekkis P, Athanasiou T et al. A comparison
of open vs laparoscopic abdominal rectopexy for full-thic-
kness rectal prolapse: A meta-analysis. Dis Colon Rectum
2005;48:1930-40.
4. Samaranayake CB, Luo C, Plank AW, Merrie AEH, Plank
LD, Bissett IP. Systematic review on ventral rectopexy
for rectal prolapse and intussusception. Colorectal Dis
2010;12:504-14.
5. Tou SBS, Malik AI, Nelson RL. Surgery for complete
rectal prolapse in adults. Cochrane Database Syst Rev
2008;4:CD001758.
6. Madiba TE, Baig MK, Wexner SD. Surgical management
of rectal prolapse. Arch Surg 2005;140:63-73.
7. Heemskerk J, De Hoog D, van Gemert W et al. Robot-
assisted vs conventional laparoscopic rectopexy for rectal
prolapse: a comparative study of costs and time. Int J
Colorectal Dis 2009;24:1201-6.
8. Mahler C, Baessler K, Glazener CM et al. Surgical manage-
ment of pelvic organ prolapse in women. Cochrane Database
Syst Rev 2004;18:CD004014.
9. Boccasanta P, Venturi M, Roviaro G. What is the benefit of
a new stapler device in the surgical treatment of obstructed
defecation? Three-year outcomes from a randomized
controlled trial. Dis Colon Rectum 2011;54:77-84.
10. Sezai D, Demirbas S, Akin L, Kurt Y, Ogun I, Celenk T. The
impact of laparoscopic resection rectopexy in patients with
total rectal prolapse. Mil Med 2005;170:743-7.
11. Kim M, Reibetanz J, Boenicke L, Germer CT, Jayne D, Isbert
C. Quality of life after laparoscopic resection rectopexy. Int
J Colorectal Dis 2012;27(4):489-95.
Références bibliographiques
1
/
4
100%