Lire l'article complet

Correspondances en Onco-Théranostic - Vol. II - n° 1 - janvier-février-mars 2013
42
Cas clinique
FOXL2 et pathologie ovarienne
FOXL2 and ovarian pathology
F. Penault-Llorca*, C. Aubé*, N. Robin*
Madame M. D., née en 1952, consulte son
gynécologue en septembre 1997, pour
des ménométrorragies abondantes et
invalidantes. La patiente est alors en périméno-
pause. Le traitement médical est un échec.
Observation
L’échographie montre une muqueuse endométriale
épaissie, irrégulière, et un gros kyste ovarien gauche
avec des zones solides. Un curetage biopsique est alors
pratiqué. L’examen histopathologique met en évidence
une hyperplasie endométriale complexe avec atypies.
Après discussion avec la patiente, et compte tenu de
son âge, une hystérectomie avec annexectomie bila-
térale par les voies naturelles est décidée. L’examen
macroscopique de l’utérus montre une muqueuse très
épaissie et irrégulière mais ne retrouve pas d’infi ltration
nette de la paroi. En revanche, la tumeur ovarienne
gauche mesure 6 cm de grand axe ; elle est partielle-
ment kystisée, avec des zones solides rosées et brunes,
de consistance ferme.
L’examen microscopique confi rme l’hyperplasie endo-
métriale complexe avec atypies, mais ne montre pas
d’adénocarcinome endométrial invasif. L’examen de la
tumeur ovarienne gauche met en évidence une tumeur
à cellules fusiformes, étiquetée comme un fi brome
cellulaire. L’autre ovaire est normal.
La patiente est alors rassurée par le chirurgien. Il ne
s’agit ni d’un cancer épithélial de l’ovaire, qui était le
diagnostic redouté, ni d’un cancer de l’endomètre, mais
d’une tumeur bénigne à surveiller régulièrement. Une
surveillance annuelle est instaurée. La patiente est per-
due de vue en 1997 car elle déménage à la campagne.
En décembre 2012, la patiente, alors âgée de 60 ans, est
hospitalisée en urgence pour un syndrome abdominal
aigu. À l’examen clinique, elle présente une masse abdomi-
nopelvienne importante. Cela est confi rmé à l’échographie
et au scanner, qui montrent également une ascite et une
carcinose péritonéale. L’ACE et le Ca-19-9 sont légèrement
augmentés. Une laparoscopie est décidée, à visée explo-
ratoire. Un examen extemporané est réalisé. Il confi rme la
nature tumorale de la lésion et est en faveur d’un sarcome
ou d’une tumeur stromale gastro-intestinale (GIST), car la
prolifération est fusiforme, a priori non épithéliale.
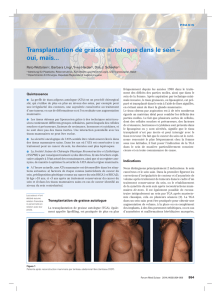
L’examen histopathologique défi nitif met en évidence
une infi ltration péritonéale par une tumeur manifes-
tement maligne à cellules fusiformes (fi gure 1A), pour
laquelle plusieurs hypothèses sont envisagées, dans ce
contexte d’antécédent d’hystérectomie avec annexecto-
mie pour, aux dires de la patiente, une tumeur bénigne
“à surveiller”. Parmi les hypothèses : l’extension d’une
GIST, d’un léiomyosarcome utérin, d’un fi brosarcome.
Les immunodétections réalisées permettent d’éliminer
une GIST (C-kit négatif), une récidive de léiomyosarcome
(actine, desmine, H-caldesmone négatives). La tumeur
exprime fortement les récepteurs hormonaux aux estro-
gènes et à la progestérone, et faiblement et localement
l’inhibine (fi gure 1B). Deux diagnostics sont alors envi-
sagés : la récidive abdominale soit d’un fi brosarcome
ovarien, soit d’une tumeur de la granulosa adulte (TGA) à
cellules fusiformes récidivant, 16 ans après le diagnostic
initial (hypothèse la plus probable). La récidive locale
d’une tumeur de Sertoli-Leydig qui présente le même
phénotype est récusée en raison du contexte clinique
(patiente trop âgée, et récidive trop tardive).
Le pathologiste qui a porté le diagnostic initial est
contacté. Les blocs de la patiente ont été détruits en
Figure 1. A. Tumeur pelvienne, peu diff érenciée, à cellules fusiformes, x 20. B. Immunodétection
par inhibine, x 20.
A
B
* Centre Jean-Perrin,
Clermont-Ferrand.

Correspondances en Onco-Théranostic - Vol. II - n° 1 - janvier-février-mars 2013
43
FOXL2 et pathologie ovarienne
2005, comme la loi le permet. Une lame représentative
est adressée pour confi rmation du diagnostic au centre
qui prend en charge la patiente, avec le compte-rendu
initial. La tumeur initiale présente un aspect morpholo-
gique assez proche de celui observé lors de la rechute
(fi gure 2). Il s’agit d’une tumeur peu diff érenciée à cellules
fusiformes. Mais aucune technique complémentaire ne
pourra être réalisée, en l’absence de bloc de tumeur.
Le diagnostic d’une récidive péritonéale de TGA est
confi rmé par la présence d’une mutation du gène FOXL2
c.402C>G (p.134C>W), permettant ainsi la caractérisa-
tion précise de cette tumeur (fi gure 3).
Discussion
Les tumeurs de la granulosa représentent moins de
5 % des tumeurs de l’ovaire. Elles peuvent être divisées
en 2 types sur la base de leurs caractéristiques histolo-
giques, juvéniles ou adultes. Le type adulte est souvent
de stade faible et de bon pronostic, mais avec un risque
de récidive imprévisible pouvant survenir 10 à 30 ans
après le diagnostic initial. Le taux de rechute est de
10 à 15 % pour les tumeurs de stade IA (cas de notre
patiente) et de 20 à 30 % pour les stades supérieurs.
Ces tumeurs ne sont donc pas des tumeurs bénignes.
Elles doivent être colligées dans le registre des tumeurs
malignes rares de l’ovaire (TMRO) [www.ovaire-rare.org].
Le gène FOXL2 code pour un facteur de transcription qui
est sélectivement exprimé dans les follicules ovariens
adultes. La mutation p.C134W de l’exon 1 du gène FOXL2
est retrouvée dans 95 % des tumeurs de la granulosa
adultes, 15 % des thécomes et, plus rarement (moins de
10 %), dans les tumeurs de la granulosa juvéniles. Elle n’est
pas retrouvée dans les autres types de cancer de l’ovaire ni
des autres organes (1, 2). Sa recherche est très utile pour
le diagnostic diff érentiel des tumeurs de la granulosa.
Le test peut être réalisé à partir d’une tumeur incluse en
paraffi ne. La zone tumorale est récupérée par macrodis-
section, puis l’ADN est extrait avec un kit QIAGEN. Une
PCR est réalisée dans un premier temps. Le séquençage
direct du fragment amplifi é par méthode de Sanger sur
un séquenceur Applied 3130XL détecte la mutation
ponctuelle c.402 C>G ; p.134 C>W de l’exon 1 du gène
FOXL2 (fi gure 4). Le diagnostic peut également être
confi rmé par technique de PCR SNaPshot recherchant
spécifi quement la mutation c.402 (fi gure 4).
L’identifi cation de cette mutation a des implications dia-
gnostiques mais aussi potentiellement thérapeutiques.
La protéine FOXL2 peut être évaluée par immuno-
histochimie, et son expression n’est pas modifi ée par
la présence de mutations, c’est-à-dire qu’elle est positive
Figure 2. Tumeur initiale, x 10.
Figure 3. Recherche de mutation FOXL2 par séquençage Sanger : amplifi cation d’un fragment
de 269 bp.
En position c.402, présence d’un double pic C et G : muté
Figure 4. Recherche de mutation FOXL2 par SNaPshot.
Non muté c.402 C Mutation c.402 C>G
p.134 C>W
dans les cellules de la granulosa normales et tumorales
mais aussi dans d’autres tumeurs du stroma et des cor-
dons sexuels (1, 3). L’identifi cation de la protéine FOXL2

Cas clinique
EDIMARK,
UN PEU PLUS…
www.edimark.fr - Les Lettres, Les Correspondances, Les Courriers, Les Images, Les Pages de la Pratique Médicale
Correspondances
en Onco-Hématologie
La Lettre du Cancérologue La Lettre du Sénologue Correspondances
en Onco-Urologie
NOUS FAISONS DE VOS SPÉCIALITÉS NOTRE SPÉCIALITÉ
www.edimark.fr
Périodique de formation
DPC
Société éditrice : EDIMARK SAS
CPPAP : 0617 T 90442 – ISSN : 2110-087X
Trimestriel
Prix du numéro : 39 €
Vol. IV - n° 1
Jan.- Fév.- Mars 2013
DOSSIER
Les temps forts
de l’ASCO
®
-GU 2013
(rein, testicules, tumeurs urothéliales)
Coordonné par S. Oudard et P. Beuzeboc
www.edimark.fr
www.edimark.fr
Toute l’actualité
de votre spécialité sur
www.edimark.tv www.edimark.fr
Société éditrice : EDIMARK SAS
CPPAP : 0317 T 81579 – ISSN : 1165-113X
PÉRIODIQUE DE FORMATION
EN LANGUE FRANÇAISE
Mensuel
Prix du numéro : 21 €
Vol. XXII - n° 3
Mars 2013
le courrier du spécialiste
CONGRÈS-RÉUNION
Recommandations
de la prise en charge
de l’après-cancer
(SFPO 2012)
Sarah Dauchy et al.
Éditorial & DOSSIER
Coordonnateur : Christophe Le Tourneau
Gestion des effets secondaires
des thérapeutiques
moléculaires ciblées
www.edimark.fr
le courrier du spécialiste
Société éditrice : EDIMARK SAS
CPPAP : 0513 T 81635 – ISSN : 1289-2505
PÉRIODIQUE DE FORMATION
EN LANGUE FRANÇAISE
Trimestriel
Prix du numéro : 39 €
N
o
59
Janv.-fév.-mars 2013
ÉDITORIAL
DOSSIER
Cancer du sein:
peut-on infl uer sur son destin?
Coordonné par les Drs Brigitte Raccah-Tebeka et Christian Jamin
ÉDITORIAL
Faut-il arrêter
le traitement hormonal
de la ménopause
après 5 ans?
www.edimark.fr
Métabolismes Hormones Diabètes et Nutrition
Périodique de formation
Société éditrice :
Société éditrice :
EDIMARK SAS
CPPAP
CPPAP
CPPAP
: 0114T88680 - ISSN
: 1954-4820
Prix du numéro
: 39 €
Vol. VIII - n° 1 - Janvier-février 2013
DOSSIER
…tout le sommaire
DPC
www.edimark.fr
CPPAP
CPPAP
CPPAP
: 0114T88680 - ISSN
: 1954-4820
Bimestriel
Prix du numéro
: 39 €
www.edimark.fr
SPÉCIAL
ABONNEMENT
SFH 2013
Voir page 52
-40
%
Les avancées scientifiques majeures de l’année, préfigurant une nouvelle prise en charge de
vos patients, seront présentées ; les publications et les communications des congrès 2012,
sélectionnées par la rédaction de “Correspondances”, seront argumentées et débattues.
Jean-Yves Cahn
(Service d’hématologie, clinique universitaire d’hématologie, CHU Grenoble)
IMMUNO-HÉMATOLOGIE
Paul Coppo
(Service d’hématologie, hôpital Saint-Antoine, Paris)
LEUCÉMIE LYMPHOÏDE CHRONIQUE
Pierre Feugier
(Service d’hématologie et de médecine interne,
hôpital d’adultes de Brabois, Vandœuvre-lès-Nancy)
MYÉLODYSPLASIES/LAM
Thomas Prebet
(Institut Paoli-Calmettes, Centre de Lutte
Contre le Cancer, Marseille)
LYMPHOMES
Sylvain Choquet
(Service d’hématologie clinique, hôpital de la Pitié-Salpêtrière, Paris)
MYÉLOMES
Xavier Leleu
(Service d’hématologie, CHRU de Lille)
Lydia Roy
(Service d’oncologie hématologique et thérapie cellulaire,
CHRU de Poitiers)
Bertrand Godeau
(Service de médecine interne, hôpital Henri-Mondor, Créteil)
Véronique Leblond
(Service d’hématologie clinique, hôpital de la Pitié-Salpêtrière, Paris)
François Dreyfus
(Service d’hématologie, hôpital Cochin, Paris)
Thierry Lamy
(Service d’hématologie, hôpital Pontchaillou, CHU de Rennes)
Michel Attal
(Service d’hématologie, pavillon Dieulafoy, hôpital Purpan, Toulouse)
François Guilhot-Gaudeffroy
(Service d’oncologie hématologique et thérapie cellulaire,
CHRU de Poitiers)
Le contenu scientifique de cette réunion est sous la seule responsabilité des orateurs.
Président
Orateurs Débatteurs
FR/HML/0014/12 - Décembre 2012 - © Laboratoire GlaxoSmithKline
LEUCÉMIE MYÉLOÏDE CHRONIQUE/SYNDROMES MYÉLOPROLIFÉRATIFS
Toute l’actualité
de votre spécialité sur
www.edimark.tv
Lymphome de Hodgkin
Coordonné par Steven Le Gouill
• Définir des groupes pronostiques thérapeutiques
C. Fermé
• Traitement de première ligne des lymphomes
de Hodgkin localisés – T. Gastinne
• Traitement de première ligne des lymphomes
de Hodgkin avancés – R.O. Casasnovas
• Traitement des rechutes – M. André
• Traitement du lymphome de Hodgkin de l’enfant :
évolution des protocoles thérapeutiques en Europe
T. Leblanc
• Perspectives thérapeutiques – P. Brice
…PRÈS DE VOUS
VOCABULAIREVOCABULAIRE
VOCABULAIRE
Vocabulaire
44
ne peut donc suffire à elle seule à affirmer le diagnostic
de TGA. Cependant, FOXL2 est exprimée dans toutes
les TGA avec mutations (3).
Une approche diagnostique dans le futur pourrait être,
dans un premier temps, la réalisation d’un test immuno-
histochimique, suivi, s’il est positif, d’un test moléculaire
(séquençage direct ou technique de SNaPshot) [4]. La
limitation actuelle à la diffusion de l’immunohistochimie
réside dans son absence de standardisation, avec des
anticorps de recherche non validés pour le diagnostic.
L’inhibine est le marqueur tumoral sérique le plus large-
ment utilisé car son taux est élevé chez presque toutes
les patientes ayant une TGA primitive ou récidivante.
Elle n’est pas spécifique de la TGA et son élévation se
voit avec d’autres tumeurs ovariennes. Cependant, une
fois que le diagnostic de TGA est porté, l’inhibine peut
être utilisée dans le suivi du traitement et la surveillance
des récidives. ■
1. Shah SP, Köbel M,
Senz J et al. N Engl J Med
2009;360(26):2719-29.
2.
Jamieson S, Fuller PJ. Endocr
Rev 2012;33(1):109-44.
3. Al-Agha OM, Huwait HF,
Chow C et al. Am J Surg Pathol
2011;35(4):484-94.
4. Kommoss S, Anglesio MS,
Mackenzie R et al. Mod Pathol
2013, Jan 25 (Epub ahead of print).
Références
* © Le Courrier de la Transplantation 2007;4:185.
>>
L’ANTICORPS* Par Alain Rey, directeur de la rédaction
du Robert, Paris
A
pparu vers 1900, le mot fait partie de l’im-
mense famille des composés en anti-, ce qui
lui donne la valeur d’une action contraire.
Contraire à ce que désigne la racine, corps, ce qui
nécessite un choix parmi quantité de significations
différentes. Déjà en latin, corpus ne désigne pas seu-
lement l’organisme humain, la personne physique,
mais aussi un objet matériel ou la partie principale
d’un ensemble.
Ce sens a été appliqué dès le Moyen Âge aux astres,
appelés “corps célestes”, puis au XVIe siècle aux sub-
stances, le concept moderne de “substance chimique”
se dégageant au XVIIIe siècle (c’est un mot fréquent
dans l’œuvre de Lavoisier). Parmi toutes ces sub-
stances, avant même qu’elles ne soient analysées,
on a parlé de corps simples – les éléments – et
composés, de corps inorganiques et organiques :
la biologie et la médecine étudient l’action de ces
substances, à côté de celle des micro-organismes
révélés par Pasteur, et il a fallu nommer celles qui
combattaient les effets pathogènes des bactéries,
virus et autres éléments étrangers à l’organisme et
qui peuvent l’envahir. Le paradoxe de la vie fait que
ces “anticorps” n’apparaissent, devenant capables de
reconnaître l’agent toxique et de le combattre – cela
fait partie de la définition de ces protéines –, que s’il
est présent dans l’organisme concerné : le langage
ne reflétant pas toujours la relation cause-effet, ces
antigènes ne sont nommés qu’en 1904, après les
anticorps. C’est du moins la chronologie des mots
en français, et ces mots, pour indispensables que
soient les notions qu’ils désignent, sont bien mal
formés : l’antigène dit qu’il forme, engendre (-gène)
non pas un anti, ce qui n’aurait aucun sens, mais un
anticorps. Mot-valise, comme l’inepte handisport.
Quant à l’anticorps, à quel “corps” s’oppose-t-il, après
l’avoir identifié ? À l’antigène, précisément. Si le spé-
cialiste se servant de ces mots s’y retrouve et peut
faire avancer la connaissance, le profane, on peut
l’avouer, n’est pas aidé par les mots. Consolons-nous
en reportant la responsa bilité de ces désignations
sur la langue allemande, l’anglais et le français ayant
immédiatement suivi.
1
/
3
100%