Cancer du sein DOSSIER THÉMATIQUE Breast cancer Biologie

Développement
mammaire normal
Cellule souche (MaSC)
Progéniteur bipotent
Progéniteur
myoépithélial
Cellules
myoépithéliales
différenciées
Progéniteur
luminal
Claudin-low
Basal-like Basal-like
HER2-enriched
Luminal B
Luminal A
Luminal
Mesenchymal
Late luminal
progenitor HER2
amplicon
BRCA1
mutation
Differentiated
luminal cells
Sous-types
de cancer du sein Signatures
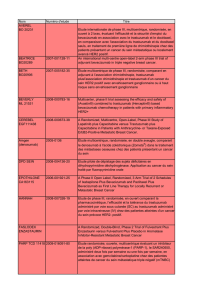
Figure. Signature intrinsèque et de développement de la glande mammaire.
8 | La Lettre du Cancérologue • Vol. XIX - n° 1 - janvier 2010
DOSSIER THÉMATIQUE
Rétrospective 2009
Cancer du sein
Breast cancer
J.Y. Pierga1, V. Diéras1
1 Institut Curie, Paris.
Biologie
Recherche fondamentale
Pour la première fois, une équipe new-yorkaise a
réussi à déterminer la structure cristalline de l’aro-
matase humaine, produit du gène CYP19A1 et seule
enzyme capable de catalyser la transformation des
androgènes en estrogènes. Cette découverte laisse
espérer, par une meilleure connaissance de la cible,
le développement de nouvelles générations d’inhi-
biteurs de l’aromatase (1). Les nouvelles techniques
de séquençage à haut débit (next generation-sequen-
cing) permettant la détermination complète de toute
la séquence de l’ADN et aussi de l’ARN (transcrip-
tome) ont été appliquées sur un échantillon de
métastase pleurale d’un cancer lobulaire exprimant
les récepteurs aux estrogènes. Sur les 32 mutations
codantes identifi ées, 19 n’étaient pas présentes dans
la tumeur primitive, ce qui suggère qu’elles peuvent
être présentes dans des gènes impliqués dans le
processus métastatique (2).
Une équipe australienne a montré que les tumeurs
basales (triple négatives) qui se développent chez
les patientes BRCA1 mutées proviennent de progé-
niteurs luminaux qui peuvent se différencier en des
carcinomes canalaires de type luminal A ou B (Lim,
Vaillant et al. 2009). Ce travail, résumé par C. Perou
(3), permet de faire la synthèse entre les sous-types
de cancers du sein (signature intrinsèque : luminal,
HER2, basal, etc.) et le développement de la glande
mammaire à partir d’une population de cellules
souches (MaSC) [fi gure].
Facteurs prédictifs et pronostiques
◆Signature génomique
Une excellente revue par C. Sotiriou et L. Pusztai
dans le New England Journal of Medicine a fait la
synthèse à la fois des nouvelles classifications du
cancer du sein fondées sur les puces d’expression
génique (signature intrinsèque distinguant tumeurs
luminales A et B, HER2, basal-like) et des différents
scores pronostiques mis au point pour décider des
modalités du traitement adjuvant (MammaPrint®,
Oncotype DX®, etc.) [4]. Cette signature intrin-
sèque se voit elle-même confirmée comme étant
un indice pronostique indépendant des autres
facteurs cliniques et biologiques classiques, ainsi
que comme bon élément prédictif de réponse à la
chimiothérapie néoadjuvante (5). Grâce à cette
signature intrinsèque, on peut distinguer deux sous-
types de tumeurs exprimant les récepteurs hormo-
naux (RH) : luminal A et luminal B. En utilisant un
immunomarquage du marqueur de prolifération
Ki67, avec une valeur seuil de 13 %, il a été possible
de distinguer entre luminal A et B sur une large
série de plus de 4 000 tumeurs, et de déterminer
le pronostic sans utiliser de puces d’expression
mais uniquement l’immunohistochimie (HER2,
RO, RP, Ki67) [6].

La Lettre du Cancérologue • Vol. XIX - n° 1 - janvier 2010 | 9
Résumé
La signature d’expression génomique dite “intrinsèque” qui distingue plusieurs grandes catégories de cancers du sein a
montré clairement son intérêt en clinique sur le plan pronostique et même thérapeutique. On distingue : les tumeurs HER2
positives, dont le pronostic a été nettement modifié par des thérapies ciblées ; deux grands types de tumeurs exprimant
les récepteurs hormonaux (RH) : faiblement proliférantes et de bon pronostic luminal A, et proliférantes de moins bon
pronostic luminal B ; enfin, les tumeurs
basal-like
, correspondant en grande partie aux tumeurs triple négatives (RE–,
RP– et HER2–) et de pronostic péjoratif. Malgré de nombreuses études utilisant les puces d’expression, les techniques
d’immunomarquage comportant la mesure de la prolifération par le Ki67, des récepteurs hormonaux et de HER2 semblent
finalement capables de bien classer les sous-groupes de tumeurs. Il n’a pas été démontré de supériorité d’une hormono-
thérapie séquentielle sur un traitement par inhibiteur d’aromatase d’emblée : une méta-analyse ne montre pas clairement
de bénéfice en survie globale de cette classe thérapeutique. L’impact sur la survie sans récidive des diphosphonates pose
la question de leur action sur le processus métastatique ou d’un effet antitumoral direct. Enfin, la question de la valeur
pronostique des micrométastases ganglionnaires reste posée, mais avec des éléments en faveur d’une valeur péjorative.
Une nouvelle classe thérapeutique, les inhibiteurs de PARP, est apparue, particulièrement prometteuse dans les tumeurs
triple négatives ou BRCA muté. De plus, on observe une confirmation du rôle des traitements antiangiogéniques associés
à la chimiothérapie, mais sans bénéfice clair en termes de survie globale.
Mots-clés
Cancer du sein
Signature génomique
Facteurs pronostiques
Hormonothérapie
Chimiothérapie
Antiangiogénique
Trastuzumab
Inhibiteurs de PARP
Highlights
The genomic signatures allow
the subclassifications of breast
cancers and clearly demonstrate
their ability in prognosis and
prediction to therapy. Amongst the
subclasses: there is a major impact
of HER2-targeted treatment on the
prognosis of HER2-overexpressing
tumors; the luminal A and B are
tumors expressing hormonal recep-
tors, with low proliferation and a
good prognosis for luminal A and
high proliferation and a less good
prognosis for luminal B. The last
group is represented by the basal-
like tumors, mainly triple-negative
tumors (ER–, PR– and HER2–).
This last group demonstrates the
worst prognosis due to the lack of
targeted therapy. However, despite
the numerous studies using micro-
array technology, immunochemistry
with evaluation of proliferation
with Ki67 and receptors ER, PR and
HER2 allows the subclassifi cation of
breast tumors, needed for therapy.
Considering the adjuvant endocrine
treatment, there is no superiority
of the sequential approach over
an aromatase inhibitor upfront. A
meta-analysis did not demonstrate
any impact on global survival of
aromatase inhibitors. The impact
of diphosphonate on disease-free
survival raises the issue of their
activity either on the metastatic
spread or direct antitumoral effect.
The prognostic value of lymph node
micrometastases is still debated but
with more data in favour of a pejo-
rative value. A new class of thera-
peutic agents, PARP inhibitors, may
be promising, particularly in triple
negative tumors or BRCA defi cient
tumors. In three large randomized
trials, bevacizumab demonstrates a
benefi t in progression free survival
without clear benefit on overall
survival to date.
Keywords
Breast cancer
Genomic signature
Prognostic factors
Endocrine therapy
Chemotherapy
Anti-angiogenic
Trastuzumab
PARP inhibitors
Une signature portant surtout sur les gènes exprimés
par le stroma péritumoral a permis de prédire la
résistance à la chimiothérapie néoadjuvante de type
FEC dans les tumeurs n’exprimant pas les récepteurs
hormonaux incluses dans un essai de l’EORTC (7).
Cette étude montre l’importance de tout le tissu
péritumoral dans l’action des traitements.
L’équipe de l’institut Gustave-Roussy a mis au point
une signature exonique fondée sur le type d’exons
exprimés par les tumeurs malignes du sein compara-
tivement aux tumeurs bénignes sur des échantillons
de cytoponctions (8).
Le score de récidive Oncotype DX® basé sur
21 gènes mesurés par RT-PCR a été évalué chez
367 patientes ayant des tumeurs exprimant les RH
avec une atteinte ganglionnaire et incluses dans
l’essai SWOG-8814, qui comparait du tamoxifène à
du tamoxifène + chimiothérapie de type CAF. Chez
les patientes ayant le RS le plus faible, malgré l’at-
teinte ganglionnaire, il n’y avait pas de bénéfi ce
de l’addition de chimiothérapie, alors que, pour
les patientes avec le RS (score de récidive) le plus
élevé, l’apport de la chimiothérapie par rapport au
tamoxifène seul était signifi catif (9).
Il semble que ce soit dans ces formes les plus
proliférantes des tumeurs exprimant les récep-
teurs hormonaux que le bénéfi ce des taxanes en
situation adjuvante, par rapport à une chimiothé-
rapie comportant uniquement des anthracyclines,
est le plus important. Ainsi, dans l’essai BCIRG01
comparant le TAC (docétaxel-adriamycine-cyclo-
phosphamide) au FAC chez 1 350 patientes pN1,
le bénéfi ce du TAC est signifi catif dans le groupe
luminal B, c’est-à-dire RH+ et Ki67 élevé, ainsi que
pour les triple négatifs, alors que la différence n’est
pas signifi cative pour les luminaux A (10). De même,
dans l’essai français PACS01, comparant 6 FEC 100
à 3 FEC puis 3 docétaxel, la différence en faveur du
bras taxanes est surtout importante dans le groupe
ER+ et Ki67 élevé (11).
Le taux de protéine tau (protéine associée aux micro-
tubules) bas avait été décrit comme un marqueur
prédictif de réponse aux taxanes en situation néoad-
juvante. Une analyse en situation adjuvante dans
l’essai NSABP B28 montre que tau est associé à
une meilleure survie, mais non au bénéfice du
paclitaxel (12).
◆Autres
Une analyse de la valeur pronostique des emboles
vasculaires (LVI) a été réalisée sur un registre danois
de près de 16 000 patientes (13). Cette étude montre
que les emboles présents dans environ 15 % des cas
sont un facteur pronostique péjoratif sur la survie
sans récidive (SSR) et la survie globale (SG), mais
qu’ils ne représentent pas un facteur indépendant
par rapport aux autres indicateurs comme l’atteinte
ganglionnaire ou la taille tumorale.
La valeur prédictive de la topo-isomérase II dans
la réponse aux anthracyclines reste toujours aussi
controversée. Une altération de la topo-isomé-
rase II dans l’essai MA5 canadien comparant un
CEF au CMF est bien associée avec un bénéfi ce des
anthracyclines, qui n’est pas présent dans l’autre
sous-groupe (14). Cependant, cette altération de la
topo-isomérase II n’est pas un facteur pronostique,
alors que l’amplifi cation de HER2 reste signifi cative
en termes pronostiques (15), et prédicitive du béné-
fi ce de l’augmentation de la dose d’anthracyclines
dans l’essai CALGB 8541, alors que l’amplifi cation
de la topo-isomérase II α n’a pas d’incidence (16).
La valeur pronostique du taux de cellules tumo-
rales circulantes a été confirmée dans le cancer du
sein métastatique (17), mais, surtout, leur apport
a été montré dans la prédiction de la réponse à la
chimiothérapie, complémentaire de celle du PET
scan (18).
Épidémiologie et prévention
L’étude française E3N a montré une augmentation
du risque de cancer du sein avec la durée du trai-
tement hormonal substitutif (THS) de la méno-
pause, mais aussi sa précocité dès l’apparition de
la ménopause (19). L’étude WHI, qui avait montré
cette augmentation liée au THS, montre aussi que
l’incidence baisse rapidement (en 2 ans) après l’arrêt
du traitement (20), ce qui peut expliquer la baisse
observée depuis 2003 dans l’incidence des cancers
du sein après la ménopause depuis la réduction de
l’utilisation du THS dans de nombreux pays, sans
rapport avec la fréquence des mammographies.
Le risque de développer une tumeur controlatérale est
plus élevé en cas de tumeur RH négative, et la proba-

10 | La Lettre du Cancérologue • Vol. XIX - n° 1 - janvier 2010
Cancer du sein
DOSSIER THÉMATIQUE
Rétrospective 2009
bilité que cette tumeur soit RH négative est 10 fois
plus élevée que pour la population générale (21).
La méta-analyse d’une dizaine d’études sur l’ovario-
salpingectomie prophylactique chez les femmes
porteuses de mutations BRCA1 ou BRCA2 confi rme
une réduction aussi signifi cative (HR = 0,47) du risque
de cancer du sein que du risque de cancer de l’ovaire
ou de la trompe dans les deux groupes (22).
La tibolone est un stéroïde de synthèse utilisé
dans la prévention des symptômes de la méno-
pause et la prévention de l’ostéoporose. Un essai
en double aveugle (LIBERATE) contre placebo chez
3 148 patientes opérées d’un cancer du sein et
souffrant de bouffées de chaleur montre, après un
suivi médian de 3 ans, une augmentation du risque
de récidive de cancer du sein (15,2 contre 10,7 % ;
p = 0,0001) [23].
Les recommandations de l’ASCO pour la chimio-
prévention du cancer du sein ont été réactualisées :
chez les femmes à risque élevé, la prise de tamoxi-
fène réduit le risque de cancer du sein invasif RH+
au-delà de 10 ans de suivi ; chez les femmes méno-
pausées, le raloxifène peut être utilisé à la place du
tamoxifène avec moins de risque thromboembolique,
de pathologies utérines bénignes et de cataractes.
Aucun bénéfi ce en SG n’a été démontré, et l’utilisa-
tion d’inhibiteurs de l’aromatase, de fenrétinide ou
d’autres agents n’est pas recommandée en dehors
d’essais thérapeutiques (24).
L’hyperinsulinémie évaluée par la mesure du taux
d’insuline chez 93 000 femmes suivies dans le cadre
de l’étude observationnelle WHI comparativement
à des témoins était associée, comme l’obésité
(IMC > 30), à un risque accru de cancer du sein chez
celles ne prenant pas de THS (25).
Traitement locorégional
Chirurgie
◆Ganglion sentinelle
L’étude hollandaise MIRROR publiée dans le New
England Journal of Medicine a comparé rétrospec-
tivement 856 patientes avec un ganglion sentinelle
négatif et 856 autres ayant un ganglion sentinelle
positif pour des micrométastases (soit cellules tumo-
rales isolées [pN0i+], soit pN1mi [entre 0,2 et 2 mm])
mais n’ayant pas reçu de traitement adjuvant, ainsi
qu’un troisième groupe de 955 patientes avec GS
positif ayant reçu un traitement adjuvant (26). Avec
un suivi médian de 5 ans, la SSR était moindre en cas
de micrométastases ganglionnaires (pN0i+, pN1mi).
En revanche, le groupe GS+ ayant reçu un traitement
adjuvant présentait un avantage en termes de SSR
par rapport au groupe GS+ sans traitement. Cette
étude, non randomisée, fait date quant à la valeur
péjorative des micrométastases ganglionnaires,
qui reste controversée. Ainsi, l’étude prospective
du John Wayne Cancer Institute chez 790 patientes
comparant pN0, pNi+, pN1mi et pN1 (soit > 2 mm)
ne retrouve une valeur péjorative que de l’atteinte
ganglionnaire macrométastatique (pN1), et non des
autres groupes (pNi+, pNmi) [27].
Une étude française multicentrique a montré, sur
195 patientes, la faisabilité (90 % d’identifi cation) et
la fi abilité (11 % de faux positifs) du ganglion senti-
nelle après chimiothérapie néoadjuvante (28).
Une étude randomisée a évalué, chez 141 patientes
ayant un lymphœdème après un cancer du sein,
l’effet aggravant du bodybuilding sur le gros bras.
Le volume du bras n’a pas été modifi é entre les deux
groupes, mais le nombre d’épisodes d’aggravation du
gros bras ainsi que certains symptômes articulaires
ont été diminués dans le groupe avec exercice (29).
◆IRM préopératoire
L’utilisation de l’imagerie par IRM en préopératoire
dans le cancer du sein semble avoir augmenté
– probablement par la mise en évidence d’autres
images suspectes dans le sein – le taux de mastec-
tomies aux États-Unis, comme le montre une étude
de la Mayo Clinic. Alors que le taux de mastectomies
était passé de 45 à 31 % entre 1997 et 2003, il est
remonté à 41 % en 2006, cette augmentation étant
corrélée avec l’utilisation de l’IRM, sans démonstra-
tion d’un bénéfi ce en termes de survie ou de contrôle
local (30).
Radiothérapie
Une revue sur la radiothérapie dans le cancer du sein
suivant une chirurgie conservatrice a été publiée par
Buchholz dans le New England Journal of Medicine (31).
D’après une étude rétrospective sur 6 428 patientes
traitées en Colombie britannique, en l’absence de
chimiothérapie après chirurgie, attendre jusqu’à
20 semaines avant de commencer l’irradiation ne
semble pas préjudiciable à l’effi cacité de la radio-
thérapie (32).
Le traitement locorégional dans le cancer du sein
d’emblée métastatique semble avoir un impact sur la
SG, comme l’ont montré des séries chirurgicales. De
même, l’irradiation exclusive semble être une alter-
native, comme l’a montré l’analyse rétrospective de
581 patientes du centre René-Huguenin, qui confi rme
l’impact bénéfi que en analyse multi variée (33).

La Lettre du Cancérologue • Vol. XIX - n° 1 - janvier 2010 | 11
DOSSIER THÉMATIQUE
L’analyse de l’essai N9831 comparant une chimiothé-
rapie seule à une chimiothérapie plus trastuzumab,
soit de manière séquentielle soit de manière conco-
mitante, a porté sur l’impact de la radiothérapie,
lorsqu’elle est indiquée, sur le taux d’événements
cardiaques (34). Elle n’a pas montré d’incidence de
l’irradiation concomitante avec le trastuzumab sur
la cardiotoxicité.
Une nouvelle étude sur des survivants de cancers
de l’enfance confirme l’augmentation du risque
de cancer du sein en rapport avec l’irradiation
mammaire chez les fi lles entre 10 et 20 ans, mais
montre aussi un effet protecteur d’une irradiation
des ovaires supérieure à 5 Gy sur ce risque, comme
si l’absence d’hormone stimulatrice du développe-
ment mammaire diminuait le risque d’apparition
d’un cancer du sein (35). Une autre étude montre
aussi que la réduction du volume mammaire irradié,
comme la réduction de la fonction ovarienne, réduit
le risque d’apparition d’un cancer du sein après une
maladie de Hodgkin (36).
La récidive locale après traitement conservateur
suivi d’irradiation est associée à une réduction de la
survie globale, d’après l’analyse de plusieurs essais
du NSABP (B-13, B-14, B-19, B-20 et B-23) ayant
inclus 3 799 patientes (37).
Traitement adjuvant
Les nouvelles recommandations 2009 du Consensus
de Saint-Gall intègrent les RH avec un seuil de posi-
tivité de 1 % et non > 10 % comme en France pour
l’hormonothérapie, la mesure de la prolifération
y compris par le score de récidive déterminé par
Oncotype DX®, HER2 comme un facteur de décision
de chimiothérapie associée à un traitement ciblé, y
compris pour les petites tumeurs (38). L’ensemble
des paramètres de la discussion concernant l’uti-
lisation ou non d’une chimiothérapie adjuvante,
des conséquences sur la fertilité ou des modalités
de l’hormonothérapie chez une femme non méno-
pausée sont bien discutés dans un case report du
New England Journal of Medicine (39).
Hormonothérapie
La méta-analyse des essais comparant les inhibi-
teurs de l’aromatase au tamoxifène a été publiée
par M. Dowsett dans le Journal of Clinical Oncology,
avec Richard Peto dans le cadre du groupe EBCTCG
(40). Sur une première cohorte de 9 856 patientes
(essais ATAC et BIG 98-1), elle compare un inhibi-
teur de l’aromatase (IA) d’emblée pendant 5 ans au
tamoxifène, et montre une réduction de 2,9 % du
risque de récidive (p < 0,0001), mais la différence
n’est pas significative en SG. Sur une deuxième
cohorte de 9 105 patientes (essais ITA, ABCSG VIII,
IES, GABCG) comparant un schéma séquentiel
– tamoxifène 2 ou 3 ans suivi d’IA – à tamoxifène
5 ans, on retrouve un bénéfi ce signifi catif en SSR
mais aussi en SG de 0,7 % (p = 0,02). C’est cet
avantage signifi catif mais très modeste qui a fait
discuter la supériorité d’un schéma séquentiel sur
un schéma par IA d’emblée. Cette notion n’est pas
confi rmée par l’essai BIG 98, qui compare deux bras
séquentiels (tamoxifène puis létrozole, et létrozole
puis tamoxifène) au bras considéré comme la réfé-
rence, le bras létrozole d’emblée pendant 5 ans. On
observe l’équivalence de la séquence commençant
par le létrozole avec le bras de référence et l’absence
de bénéfi ce du bras séquentiel commençant par du
tamoxifène. Certains en déduisent qu’il vaut mieux
commencer d’emblée par le traitement le plus effi -
cace, c’est-à-dire l’inhibiteur de l’aromatase (41).
Cependant, aucune différence entre ces schémas
de traitement n’est statistiquement signifi cative.
Le tamoxifène garde donc un rôle important et fait
l’objet d’une revue dans le British Journal of Cancer
par l’équipe de Cambridge (42).
L’étude ZIPP comparait, selon un plan bifactoriel,
l’adjonction ou non de tamoxifène pendant 2 ans et
l’ajout ou non d’un agoniste de la LH-RH. Dans cet
essai sur 2 700 patientes non ménopausées ayant
reçu ou non de la chimiothérapie, les trois groupes
recevant de l’hormonothérapie (tamoxifène seul,
Zoladex® seul ou les associations) avaient une
réduction du risque de récidive et de décès signifi -
cative par rapport au groupe témoin sans hormono-
thérapie, avec 11 ans de recul médian. Le bénéfi ce
de Zoladex® seul était aussi important que celui
du tamoxifène seul, et il existait une tendance non
statistiquement signifi cative en faveur du bras asso-
ciation (43).
Les réactions de tolérance de la patiente au trai-
tement, et, surtout, certains polymorphismes
génétiques, peuvent être associés au bénéfi ce de
l’hormonothérapie adjuvante ou non. Ainsi, une
nouvelle étude montre que l’effi cacité du tamoxifène
est peut-être liée au cytochrome CYP 2D6 (44).
Une étude annexe de l’essai ATAC qui comparait
l’anastrozole au tamoxifène montre qu’il existe une
corrélation entre l’apparition de bouffées de chaleur
et/ou d’arthralgies au cours des trois premiers mois
de traitement et l’effi cacité de l’hormonothérapie
adjuvante, quel que soit le bras de traitement (45).

12 | La Lettre du Cancérologue • Vol. XIX - n° 1 - janvier 2010
Cancer du sein
DOSSIER THÉMATIQUE
Rétrospective 2009
Chimiothérapie
◆Le rôle des taxanes
Le rôle des taxanes reste débattu dans la chimio-
thérapie adjuvante. Ainsi, le suivi à plus de 7 ans
de l’essai US Oncology 9735 comparant 4 cycles
d’AC à 4 cycles de TC (docétaxel-cyclophospha-
mide) confi rme la supériorité du TC en SSR mais
aussi en SG (46). L’essai européen (ECTOBC) sur
1 355 patients évaluant l’addition de paclitaxel à
une chimiothérapie adjuvante ou néoadjuvante par
doxorubicine suivie de CMF montre une amélioration
de la SSR (47).
Cependant, le grand essai anglais UK TACT compa-
rant, chez 4 162 patientes, 4 cycles de FEC60 suivis
de 4 cycles de docétaxel 100 à une chimiothérapie
sans taxanes (8 FEC60 ou épirubine puis CMF) n’a
pas montré de bénéfi ce en SSR de l’ajout de taxanes
après plus de 5 ans de recul (48, 49).
Malgré donc l’intérêt des taxanes, les anthracyclines
restent recommandées dans la chimiothérapie adju-
vante du cancer du sein, selon une revue complète de
L. Gianni parue dans le Journal of Clinical Oncology
(50). On notera un essai belge qui ne retrouve pas
de supériorité des anthracyclines par rapport au
CMF, à la différence d’autres études (51).
◆Autres produits
En oncogériatrie, un résultat important a été apporté
par un essai qui comparait, en situation adjuvante
chez des patientes de plus de 65 ans pN+ ou pN–,
de la capécitabine seule à un traitement classique
par CMF ou AC. L’essai a été interrompu avant la fi n
prévue des inclusions (dès la 600e patiente) en raison
d’un taux de récidive signifi cativement plus impor-
tant dans le bras capécitabine seule. Cette étude
montre que, malgré les discussions sur le bénéfi ce
de la chimiothérapie adjuvante chez les patientes
les plus âgées, si une chimiothérapie est décidée, il
faut éviter un sous-traitement (52).
L’étude FinXX a comparé, chez 1 500 patientes soit
pN+, soit pN0 à haut risque, 3 cycles de docétaxel
suivis de 3 cycles de FEC à 3 cycles de docétaxel-
capécitabine suivis de 3 cycles de CEX (cyclophos-
phamide, épirubicine, capécitabine). Avec un recul de
3 ans, le taux de SSR est de 93 % dans le bras avec
capécitabine, contre 89 % sans (p = 0,02) [53]. En
revanche, le taux de modifi cations du traitement
était de près de 24 % dans le bras avec capécitabine,
contre 3 % dans le bras de référence.
Après plusieurs présentations en congrès, les résul-
tats de l’essai INT0100 ont enfi n été publiés par
K. Albain (54). Chez 1 558 patientes pN+, RH+, cette
étude comparait, selon un plan bifactoriel, d’une
part, l’apport d’une chimiothérapie de type CAF
associée à du tamoxifène par rapport au tamoxifène
seul et, d’autre part, la différence entre un schéma
concomitant chimiothérapie + tamoxifène (CAFT)
et un schéma séquentiel CAF suivi de tamoxifène
(CAF-T). Après 9 ans de suivi médian, l’association
chimiothérapie-tamoxifène était supérieure au
tamoxifène seul en SSR et, marginalement, en SG
(p = 0,057). On observait une tendance mais non
signifi cative en faveur d’une infériorité du schéma
concomitant chimio-hormonothérapie par rapport
au séquentiel, étayant la recommandation classique
de ne commencer l’hormonothérapie qu’après la fi n
de la chimiothérapie.
L’odorat est perturbé pendant la chimiothérapie
quelle qu’elle soit, mais surtout chez les patientes plus
âgées. Le goût est surtout perturbé sous taxanes (55).
Thérapies ciblées
L’apport du trastuzumab pour les tumeurs HER2+ est
maintenant bien établi (56). Cependant, l’indication
d’un traitement adjuvant pour les petites tumeurs
HER2+ (< 1 cm) sans atteinte ganglionnaire reste
discutée. Même dans ces cas globalement favorables,
le statut HER2 reste un élément péjoratif pouvant
justifi er une chimiothérapie associée au trastuzumab.
Ainsi, chez 965 patientes du MD Anderson Cancer
Center ayant une petite tumeur de moins de 1 cm
(T1a et b), HER2 était surexprimé dans 10 % des cas
et, en analyse multivariée, était un facteur défavo-
rable indépendant, avec une SSR de 77,1 % contre
93,7 % pour les HER2– (p < 0,001) [57]. De même,
une étude européenne de 150 cas de tumeurs HER2+
sur 2 130 T1a et b retrouve une valeur péjorative, en
particulier pour les tumeurs RH+ (58).
Le niveau d’amplifi cation d’HER2+ ne semble pas
représenter un facteur discriminant. Dans l’essai
HERA comparant chimiothérapie seule et associée
à du trastuzumab, une analyse centralisée par FISH
chez 2 071 patientes n’a pas montré de relation entre
le niveau d’amplifi cation d’HER2 (nombre de copies,
ratio/centromère ou polysomie) et le bénéfi ce du
trastuzumab retrouvé dans tous les sous-groupes
(59). La durée optimale du traitement par tras-
tuzumab reste aussi à déterminer. L’essai fi nlandais
FinHER, qui évaluait l’ajout de 3 mois de trastuzumab
à la chimiothérapie, a été actualisé (60). Cette étude
en plan bifactoriel comparait 3 cycles de docétaxel
suivis de 3 cycles de FEC à 3 cycles de vinorelbine
puis 3 cycles de FEC. La SSR était supérieure dans
le bras avec docétaxel. Pour le groupe HER2+,
A
T
j
j
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%