L’hyponatrémie du cirrhotique Quelle valeur de sodium ? Quel traitement ? Philippe Sogni*

La Lettre de l’Hépato-gastroentérologue • Vol. XIII - n° 1 - janvier-février 2010 | 33
L’hyponatrémie du cirrhotique
Philippe Sogni*
* Service d’hépatologie, hôpital
Cochin, Paris ; institut Cochin, univer-
sité Paris-Descartes, CNRS (UMR
8104) ; Inserm U567, Paris.
Quelle valeur de sodium ?
En théorie, une natrémie inférieure à 135 mmol/l
(ou 136) définit une hyponatrémie. En pratique,
une prise en charge spécifique chez le patient
atteint de cirrhose est mise en œuvre si la natrémie
devient inférieure à 130 mmol/l. L’hyponatrémie du
cirrhotique est fréquente, puisqu’elle va toucher
respectivement 50, 22 et 6 % des patients pour des
natrémies inférieures à 135, 130 et 125 mmol/l (1).
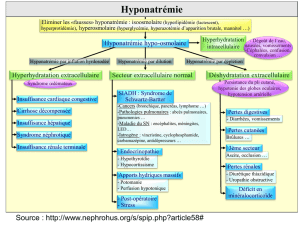
Quels mécanismes ?
Le mécanisme le plus fréquent (90 %) de l’hypona-
trémie du cirrhotique est une hyponatrémie asso-
ciée à une augmentation de la volémie et, dans une
minorité des cas (10 %), une hyponatrémie associée
à une diminution de la volémie (figure) [2]. D’autres
causes, non liées à la maladie hépatique, peuvent
être responsables d’une hyponatrémie chez un
patient par ailleurs atteint de cirrhose (3).
Quelles conséquences ?
Une hyponatrémie profonde peut entraîner une
encéphalopathie ou une aggravation de celle-ci pour
des valeurs inférieures à 125 mmol/l, même si les
données de la littérature sont rares (4). En revanche,
les autres complications neurologiques semblent
plus rares chez le patient cirrhotique (céphalées,
convulsions, déficits moteurs, engagement intracé-
rébral), du fait probablement de l’évolution lente et
des modifications préexistantes des compartiments
extra- et intracellulaires.
La correction trop rapide (> 10 mmol/l/j) d’une
hyponatrémie sévère (< 120 mmol/l) expose à la
survenue de complications neurologiques irréver-
sibles comme la myélinolyse centropontine (3).
Enfin, la survenue d’une hyponatrémie est un facteur
pronostique péjoratif chez le patient cirrhotique,
notamment en attente de transplantation hépa-
tique (5). En revanche, il est probable que, dans ce
cas, la correction de l’hyponatrémie ne modifie pas
l’histoire naturelle de la maladie, même si la prise
en charge s’en trouve simplifiée.
Quel traitement ?
Les options thérapeutiques dépendent du méca-
nisme de l’hyponatrémie (tableau I), du niveau de
natrémie et de l’association ou non avec une insuf-
fisance rénale. En cas d’hyponatrémie associée à
une hypovolémie, il est recommandé d’arrêter les
diurétiques si la natrémie est inférieure à 120 mmol/l
avec une fonction rénale normale, ou si la natrémie
est inférieure à 125 mmol/l avec une insuffisance
rénale (2, 4, 6). De même, le principal traitement
recommandé en cas d’hyponatrémie associée à une
hypervolémie est la restriction hydrique (2, 4, 6).
En pratique, ces recommandations ne semblent pas
être applicables sans risque aux patients atteints
de cirrhose. Le risque majeur est de faire passer le
patient d’une hyponatrémie isolée témoignant d’un
excès de diurétiques ou simplement de la gravité de
la maladie du foie à une hyponatrémie associée à une
Figure. Mécanismes de l’hyponatrémie chez les patients atteints de cirrhose (d’après 2, 3).
Les compartiments extracellulaire et intracellulaire représentent respectivement 40
et 60 % de l’eau du corps chez le sujet normal (A ; sodium ; potassium). En cas de
cirrhose, il existe une augmentation de la volémie (B), d’autant plus marquée que la
maladie hépatique est grave. Dans la majorité des cas, l’hyponatrémie du cirrhotique
est associée à une hypervolémie (C). Dans une minorité de cas, elle est associée à une
hypovolémie absolue ou relative (D).
Compartiment
extracellulaire
Compartiment
intracellulaire
A : normal
B : cirrhose avec
natrémie normale
C : cirrhose avec
hyponatrémie
et hypervolémie
(90 %)
D : cirrhose avec
hyponatrémie
et hypovolémie
(10 %)
TRAITEMENT DIFFICILE

34 | La Lettre de l’Hépato-gastroentérologue • Vol. XIII - n° 1 - janvier-février 2010
insuffisance rénale, dont le traitement est plus diffi-
cile et le pronostic plus réservé. La prise en charge
pratique repose sur une évaluation prudente de la
situation (tableau II). Trois éléments, notamment,
méritent d’être discutés. Tout d’abord, le mécanisme
exact de l’hyponatrémie est habituellement difficile
à préciser chez un patient donné. Ensuite, la fonc-
tion rénale est facilement surévaluée chez le patient
cirrhotique. Enfin, la restriction hydrique, quand
elle est bien faite (500 ml/j de liquide quelle qu’en
soit la forme), expose à un risque non négligeable
d’insuffisance rénale.
Quant aux aquarétiques, cette classe de molécules
est représentée essentiellement par les inhibiteurs
des récepteurs de type 2 à la vasopressine (antiV2,
vaptan), actuellement en cours de développement.
Les antiV2 entraînent une augmentation de l’ex-
crétion de l’eau libre et apparaissent donc comme
particulièrement indiqués en cas d’hyponatrémie
associée à une hypervolémie. Si les données à
court terme montrent une correction plus rapide
de l’hypo natrémie et la diminution de la fréquence
des paracentèses, en revanche, les données préli-
minaires à long terme ne montrent pas de bénéfice
sur la mortalité, avec peut-être un risque majoré
d’insuffisance rénale. ■
Tableau I. Options théoriques du traitement de l’hyponatrémie du cirrhotique (2, 4, 6).
Hyonatrémie et hypervolémie Hyponatrémie et hypovolémie
Options thérapeutiques Restriction hydrique
Aquarétiques ?
Arrêt des diurétiques
Remplissage vasculaire
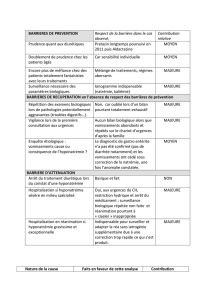
Tableau II. Prise en charge en pratique de l’hyponatrémie du cirrhotique.
Natrémie (mmol/l) Fonction rénale Prise en charge
125 < natrémie < 130 Normale Arrêt des diurétiques
Restriction hydrique
120 < natrémie < 125 Normale Arrêt des diurétiques
Restriction hydrique
Remplissage vasculaire
Natrémie < 120 Normale Arrêt des diurétiques
Restriction hydrique
Remplissage vasculaire
Apport de NaCl
Natrémie < 130 Anormale Arrêt des diurétiques
Remplissage vasculaire
(apport de NaCl)
1. Angeli P, Wong F, Watson H, Ginès P. Hyponatremia in
cirrhosis: Results of a patient population survey. Hepatology
2006;44:1535-42.
2. Moreau R. Hyponatremia in cirrhosis. Pathophysiology,
prevalence, prognostic value, treatment. Acta Gastroenterol
Belg 2008;71:379-85.
3. Adrogué HJ, Madias NE. Hyponatremia. N Engl J Med
2000;342:1581-9.
4. Ginès P, Guevara M. Hyponatremia in cirrhosis: pathoge-
nesis, clinical significance, and management. Hepatology
2008;48:1002-10.
5. Kim WR, Biggins SW, Kremers WK et al. Hyponatremia
and mortality among patients on the liver-transplant waiting
list. N Engl J Med 2008;359:1018-26.
6. Verbalis JG, Goldsmith SR, Greenberg A, Schrier RW,
Sterns RH. Hyponatremia treatment guidelines 2007:
expert panel recommendations. Am J Med 2007;120:S1-S21.
Références bibliographiques
TRAITEMENT DIFFICILE
1
/
2
100%