Prise en charge initiale des traumatismes médullaire

Prise en charge initiale des
traumatismes médullaires
A partir de la conférence de consensus de 2003
Olivier Mathe Desc réa med déc 2006

Introduction
• 7 questions
• Aucune étude mieux que niveau III
• Recommandations de grade D ou E

Plan
• 1-Pression de perfusion médullaire?
• 2-Médulloprotection?
• 3-Diagnostic?
• 4-Délai chirurgical?

Epidémiologie
• 1000 à 2000 personnes par an
• 30 à 50000 cas en France
• Hommes jeunes
• AVP > chutes > accident de sports
Mc Donald JW, Lancet 2002
• Prise en charge médicalisée pré hospitalière diminue les
aggravations secondaires

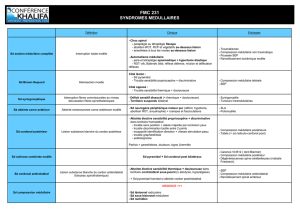
1-Pression de perfusion médullaire
• Lésions neurologiques fonction de:
– Impact ou lésion primaire
– Lésions secondaires
• Lésions secondaires surviennent au dessus et en
dessous de la lésion primaire
• Lésions aggravées ou limitées selon traitement mis en
oeuvre
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
1
/
26
100%