1ère partie

Cette brochure a pu être réalisée
grâce au soutien de la firme Ferring Pharmaceuticals
Capucienenlaan 93 C
9300 Aalst

La Fécondation In Vitro
au CHR de Namur
Service de Procréation Médicalement Assistée
(PMA) du CHR de Namur


Table des matières
Le mot d’accueil
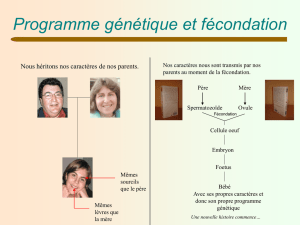
Que se passe-t-il dans le corps de la femme
au cours d’un cycle normal?
En quoi consiste la Fécondation In Vitro (FIV)?
Pourquoi une fécondation in vitro?
Quels sont les examens de mise au point?
Pourquoi prendre des hormones?
La fécondation in vitro: jour après jour
• La stimulation hormonale
Le cycle semi-long
Le cycle avec antagonistes
• Recueil des ovocytes
• Recueil et préparation du sperme
• La fécondation en laboratoire
• La période de culture in vitro
• Le transfert
• Et après le transfert?
• A quand le résultat?
Quelles chances de succès espérer en fécondation in vitro?
Que fait-on des embryons non transférés et donc surnuméraires?
Transfert d’embryons décongelés: en pratique.
Qu’entend-on par don de gamètes ou d’embryons?
Qu’entend-on par DPI?
L’aspect psychologique
L’aspect financier
Notre équipe
Quelques informations pratiques
3
5
6
7
8
9
11
13
13
13
19
22
23
23
25
26
28
29
30
30
32
32
34
34
35
36
37

4
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
1
/
22
100%