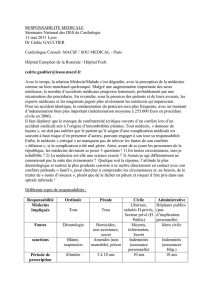
Lire l`article complet

ACTUALITÉ
10
La Lettre du Gynécologue - n° 246 - novembre 1999
ette table ronde présidée par madame le Dr Joëlle
Belaïsch-Allart et le docteur Saint-Léger, malgré
l’heure tardive, a été fort animée par les différents
intervenants sur un thème douloureux et d’actualité : quelle est
la bonne formule : informer sans terroriser ou informer et ter-
roriser ?
Là est tout le dilemme, bien informer restant pour l’instant
souvent du domaine de l’utopie.
!Le Dr Jean-Alain Cacault, représentant le Conseil national
de l’Ordre des médecins, a rappelé tout d’abord quelques
notions élémentaires sur la nécessité d’informer. Autrefois, un
praticien disait : “le nécessaire a été fait”. Cette information
laconique suffisait. Aujourd’hui, il est nécessaire d’en dire
plus, d’informer le malade, sa famille et d’éviter ainsi tout
paternalisme afin de favoriser une certaine autonomisation des
patients.
Le serment d’Hippocrate rappelle : “j’informerai les patients
des décisions envisagées, de leur raison et de leur
conséquence ; je ne tromperai jamais leur confiance”.
L’article 29 du Code de déontologie stipule : “le médecin doit
s’efforcer d’obtenir l’accord du malade avant l’exécution du
traitement”, ce que confirme un autre arrêt : “la volonté
du malade doit toujours être respectée dans la mesure du
possible”.
Toute relation entre médecin et patient est une relation de
confiance, et avant tout une relation contractuelle ; or, qui dit
contrat dit information. Ainsi, l’article 16.3 du Code civil (loi
de bioéthique) confirme : “il ne peut être porté atteinte à l’inté-
grité du corps humain qu’en cas de nécessité thérapeutique
pour la personne après avoir recueilli le consentement de
l’intéressé”. Cette intégrité physique et psychologique
concerne les actes thérapeutiques et d’investigation.
L’article 36 du Code de déontologie nous rappelle que
“le médecin doit respecter le refus après avoir averti le malade
des conséquences de ce refus”. Il s’agit d’un consentement
éclairé qui doit réunir plusieurs conditions : obtenir la permis-
sion ou l’autorité pour intervenir sur la personne d’autrui, res-
pecter la dignité individuelle, respecter la liberté individuelle,
reconnaître que les individus sont les meilleurs maîtres de
leurs intérêts, établir une relation de confiance entre médecin
et patient. Consentement appelle information. Cette informa-
tion, d’après l’article 35 du Code de déontologie, doit être
claire (c’est-à-dire ni formelle, ni scientifique, ni bâclée),
loyale (complète et exacte) et appropriée (c’est-à-dire person-
nalisée selon le patient, le traitement ou l’évolution de la mala-
die) en tenant compte de la personnalité du patient et de sa
capacité de compréhension.
Cependant, depuis l’arrêt du 25 février 1997 sur le renverse-
ment de la charge de la preuve, c’est au médecin d’apporter la
preuve de l’information. Ce mode de preuve reste libre, il
n’existe pas d’obligation de preuve écrite.
En conclusion, le Dr Cacault nous rappelle un dicton sage :
“les paroles s’envolent et les écrits restent”, ou encore, plus
simplement, “les mots pour le dire (la relation contractuelle de
confiance et le dialogue entre le médecin et le patient), les
écrits pour le prouver”.
!M. Jean Guigue, président du tribunal de grande instance de
Bobigny, confirme également le changement d’époque :
“on est passé du paternalisme au consumérisme. On demande
au malade son avis.” La relation médecin-malade étant déonto-
logiquement contractuelle, pour qu’il y ait contrat, il faut qu’il
y ait équilibre : l’information doit donc être compréhensible.
M. Guigue paraît cependant optimiste, malgré l’arrêt du
25 février 1997. Il précise qu’il n’y a pas eu de véritable explo-
sion de jurisprudence négative à l’égard des médecins. La
jurisprudence actuelle repose encore sur la présomption. Afin
d’y parvenir, le juge qui n’a pas la preuve de l’information va
tirer du dossier un certain nombre d’éléments indirects en
faveur de cette information : un dossier médical bien tenu, les
circonstances de dialogue entre le médecin et le patient, le
délai entre la proposition d’une intervention et le jour de
l’intervention. Pour conclure, M. Guigue constate que le
contrat médical médecin-patient se “judiciarise” inéluctable-
ment : il propose la rédaction de documents qui seront appro-
priés et personnalisés, comportant les risques graves, les
risques mineurs et les risques éventuels encore inconnus.
Onzième Journée d’étude du CEGORIF
Table ronde : “Informer sans terroriser”
Paris, 9 avril 1999
"St. Saint-Léger*
* CHI André-Grégoire, 56, bd de la Boissière, 93105 Montreuil Cedex.
C

11
La Lettre du Gynécologue - n° 246 - novembre 1999
!Le troisième intervenant de la table ronde, M. Nicolas Gom-
bault, a fait part du point de vue des assureurs. Il a d’abord
précisé que l’information est obligatoire (c’est une obligation
légale, déontologique et jurisprudentielle), que l’excès d’infor-
mation tue l’information (le juste milieu est difficile à trouver),
que l’information doit porter sur l’ensemble des risques, quels
qu’ils soient et, enfin, que cette information doit être claire et
appropriée au regard des patientes mais également au regard
de la compréhension de certains magistrats...
Quant à informer sans terroriser, il propose quatre pistes de
réflexion :
– Ne pas se focaliser sur l’information et sur les risques.
L’information doit porter sur l’état de santé du patient, sur son
évolution possible, sur la nature exacte des thérapeutiques pro-
posées et leurs conséquences éventuelles.
– Le colloque singulier qui nécessite dialogue et écoute permet
de diminuer le caractère anxiogène d’une annonce.
– La possibilité, dans certains cas, d’utiliser une dérogation à
l’obligation d’information, quand on juge que l’information
prodiguée aux patients peut provoquer un trouble trop impor-
tant (arrêt du 7 octobre 1998), sous réserve de pouvoir en justi-
fier ultérieurement.
– L’information est-elle obligatoire quand il n’y a pas d’autre
alternative ? L’exemple type dans notre spécialité est la césa-
rienne pour souffrance fœtale. Dans ce cas, il n’y aura pas
faute, mais préjudice. Ce dernier point est important, car
M. Gombault anticipe les dérives actuelles de la judiciarisation
de la médecine après deux décisions récentes de cours d’appel
donnant aux médecins une obligation de sécurité-résultat : en
cas de confirmation par la Cour d’appel et de cassation, la res-
ponsabilité du praticien sera retenue, même en l’absence de
toute faute technique. C’est donc reconnaître un droit à
l’indemnisation pour tout patient, dès lors qu’il a subi un dom-
mage à l’occasion d’un acte, d’un soin ou d’une hospitalisa-
tion, et ce même si aucune faute médicale n’a pu être
démontrée.
La responsabilité médicale devient un véritable enjeu écono-
mique et juridique. Si la Cour de cassation confirme l’obliga-
tion de sécurité à la charge des praticiens, trois spécialités
deviendront immédiatement inassurables : l’anesthésie, la chi-
rurgie et l’obstétrique.
!Le Pr Gérard Levy, représentant le ministère de la Santé,
constate comme les précédents interlocuteurs une augmenta-
tion constante de la judiciarisation de la médecine. Il souligne
même que les gens les plus terrorisés à l’heure actuelle sont les
médecins, et non les patients. Cependant, il émet plusieurs
remarques : l’information doit-elle être complète ? Où doit-elle
commencer et où doit-elle finir ?
Il prend l’exemple suivant : faut-il avertir toute femme
enceinte en début de grossesse du risque potentiel d’embolie
amniotique, alors qu’elle n’a pas d’autre choix qu’accoucher ?
L’information complète concerne-t-elle les interventions ou les
actes pour lesquels il existe une alternative, ou concerne-t-elle
la prise en charge générale de toute personne malade quelle
qu’elle soit ?
L’irruption de l’argent dans le débat est évidente : de plus en
plus de patients, même s’ils ont été informés correctement et
même s’il n’y a pas de faute professionnelle, portent plainte
pour obtenir une indemnisation, c’est-à-dire de l’argent.
Cependant, il paraît normal qu’en l’absence de toute faute
grave, un patient qui a subi un dommage important ait droit à
une indemnisation : il s’agit d’une “catastrophe individuelle”.
C’est répondre à l’aléa thérapeutique. Ce dernier point aura un
retentissement financier très important, et il est clair qu’une
solution globale au problème de l’indemnisation sans faute de
tous les individus devra être trouvée. “L’indemnisation doit
venir de l’extérieur”, de la création d’un fonds de solidarité
nationale ou d’une fiscalisation indexée en vue de réparer les
dommages en cas de préjudice sans faute.
!Mme Joliot, représentant l’Union des consommateurs,
exprimait sa crainte que l’existence d’une lettre d’information
expose le patient à ne plus pouvoir aller en justice ; ce doute
bien légitime a été rapidement levé par M. Guigue.
En guise de conclusion, les différents orateurs ont confirmé la
judiciarisation de la médecine, nécessitant, après information
claire et appropriée, le recueil (preuve ?) du consentement
éclairé du patient avant tout acte ou investigation. Le débat sur
l’information risque d’être dépassé par la tendance actuelle à
“l’obligation de sécurité-résultat”, à laquelle sera tenu le méde-
cin, amenant la nécessité de création d’un fonds d’indemnisa-
tion pour tout préjudice sans faute.
Enfin, l’ensemble de la table ronde a invité la profession à
mieux communiquer avec les patients et la justice mais égale-
ment avec le quatrième pouvoir, c’est-à-dire la presse, en
recherche constante de sensationnel. La responsabilité médi-
cale, les fautes virtuelles et la détresse des victimes se vendent
très bien ! Ce sera le thème d’une prochaine table ronde. #
1
/
2
100%