Marielle PFEIFFER - Gestion et Finances Publiques

La facturation directe à l’assurance-maladie :
des enjeux organisationnels et de gestion de trésorerie
Marielle PFEIFFER,
directeur adjoint aux Finances (CHU de Nice)
Patrick COIGNET,
receveur-percepteur du Trésor public, adjoint au trésorier (trésorerie de Nice CHU)
Cet article fait suite à une présentation effectuée lors de la journée professionnelle du 17 septembre des directeurs généraux de CHU
et trésoriers-payeurs généraux « Investissement et recouvrement : mettre en commun nos expertises ».
Il a déjà été publié dans la revue Finances hospitalières de décembre 2009.
INTRODUCTION
La T2A et la prochaine facturation directe à l’assurance-maladie
induisent des risques de pertes financières et de difficultés de
trésorerie, en raison des contrôles plus importants du financeur et
notamment de contrôles a priori préalables à tout paiement.
Il convient donc de mener au sein des centres hospitaliers une
refonte de la chaîne de facturation en vue d’une optimisation
des recettes et d’une réduction des délais de recouvrement.
La facturation directe à l’assurance-maladie, annoncée par la der-
nière loi de financement de la Sécurité sociale pour fin 2011, pourrait
en ce sens constituer un levier pour repenser les processus de recueil
des données médico-administratives et d’encaissement.
Toutefois, on peut s’interroger sur l’opportunité d’une facturation
directe à l’assurance-maladie compte tenu des risques, des
inconvénients et des préalables.
On note également la parution, en décembre 2008, d’un rapport
de l’Inspection générale des Affaires sociales et de l’Inspection
générale des Finances (1) sur le « passage à la facturation directe
des établissements de santé anciennement sous dotation
globale ».
LA FACTURATION DIRECTE
ET « AU FIL DE L’EAU »
A L’ASSURANCE-MALADIE
Qu’est-ce que la facturation
directe à l’assurance-maladie
induit en changements ?
Il convient préalablement de rappeler quelles sont les modalités
de facturation actuelles pour bien saisir la teneur du changement.
Actuellement, la facturation recouvre deux systèmes de factura-
tion distincts et déconnectés dans le temps :
– une facturation réelle avec émission d’un titre pour chaque
patient pour la partie « hors assurance-maladie » calculée sur la
base du prix de journée ;
– une déclaration d’activité sur e-pmsi pour la part assurance-
maladie calculée sur la base du tarif du GHS (un titre global par
mois).
Le paiement des séjours et des actes directement par
l’assurance-maladie induit tout d’abord un nouveau circuit de
facturation et de nouveaux interlocuteurs.
En effet, la facturation concernera tous les actes et tous les séjours
dès 2012 (avec vraisemblablement une expérimentation dès
2010). Le nombre de titres émis par les établissements risque d’être
multiplié par trois, soit une volumétrie nationale de titres passant
de 30 millions de titres à 60 millions.
Frais d’hospitalisation des assiettes de calcul distinctes
Ticket
modérateur
Part
assurance-
maladie
Frais
d’hospitalisation
Forfait journalier
= (tarif national
x durée en jours)
Frais annexes éventuels
payés par le patient chambre seule,
repas…
Prix de journée x durée en jours
x taux de prise en charge
par l’assurance-maladie
Tarif national du GHS
x taux de prise en charge
par l’assurance-maladie
La dématérialisation complète des titres de recettes est une
condition technique préalable et le déploiement de la norme B2
devra être généralisé à tous les établissements. Le schéma-cible
prévoit la désignation d’une caisse interlocutrice unique dans un
premier temps puis, lors du passage en facturation directe, une
caisse de paiement unique pour chaque établissement.
La facturation directe à l’assurance-maladie constitue égale-
ment une étape de la convergence public-privé annoncée par
les pouvoirs publics après l’entrée en vigueur progressive de la
TAA et la mise en œuvre de l’EPRD. En effet, les cliniques sont déjà
en facturation directe et au « fil de l’eau » depuis mars 2005 via
le bordereau de facturation S 3404.
Les réformes récentes de la facturation
sont des étapes vers la facturation directe
et au « fil de l’eau »
Depuis 2004, plusieurs réformes constituent toutefois des étapes
préalables et intermédiaires au passage à la facturation directe.
Mais ces différentes réformes ne permettent pas le contrôle a
priori souhaité par la caisse d’assurance-maladie. Ainsi, le taux de
prise en charge et l’existence de droits font l’objet de contrôles
a posteriori.
La suppression du taux de conversion (2)
Jusqu’en 2007, les données transmises étaient des données
d’activité déconnectées de toute information sur la couverture
sociale du patient, la tutelle appliquait un taux moyen de prise
(1) Pierra Aballea, inspecteur des Affaires sociales ; Valérie Delahaye-Guillocheau,
inspectrice générale des Affaires sociales ; Jérôme Gatier, inspecteur des Finances.
(2) F. Madelmont, M. Pfeiffer, « Les modalités d’application de la circulaire du
21 mars 2007 », article publié en novembre 2008.
hôpitaux
No6 - Juin 2010 -
444

en charge des prestations par l’assurance-maladie appelé taux
de conversion. Les ARH avaient notifié en 2005 à chaque établis-
sement son taux de conversion reposant sur le rapport des
anciennes recettes des groupes 1 et 2. Cette mesure a fait l’objet
d’une expérimentation rassemblant une dizaine d’établissements
volontaires représentatifs de l’ensemble du champ concerné :
l’expérimentation s’est déroulée tout au long de l’année 2006.
La circulaire du 21 mars 2007 (qui annule et remplace l’ensemble
des circulaires sur le sujet parues jusque-là) relative à la suppres-
sion du taux de conversion fixe le cadre général de cette évolu-
tion et apporte toutes les précisions nécessaires.
Le principe d’une valorisation globale et périodique de l’activité
par l’ARH est maintenu ; la périodicité de la transmission est modi-
fiée à compter du deuxième trimestre 2007 pour devenir men-
suelle. L’ensemble de ce dispositif transitoire doit rester en vigueur
jusqu’à la mise en œuvre de la facturation directe des prestations
aux caisses d’assurance-maladie prévue au 1er janvier 2012 pour
les actes externes et pour les hospitalisations.
Les fichiers transmis par le site e-pmsi présentent à chaque trans-
mission des données cumulées depuis le début d’année. C’est le
dernier état de la facturation d’un dossier qui est pris en compte.
Suivant la circulaire du 21 mars 2007, « seules les prestations déli-
vrées aux bénéficiaires de l’assurance-maladie, pour tous les ris-
ques (maladie, maternité et accidents du travail et maladies pro-
fessionnelles), feront l’objet d’une valorisation ».
L’enjeu au niveau des établissements de santé est donc de par-
venir à apparier les données médicales (GHS ou consultations et
actes externes) de chaque patient avec ses données administra-
tives et de transmettre les éléments chaînés chaque mois par
e-pmsi.
La suppression du mécanisme de compensation
des recettes de titre 1 et de titre 2
Depuis la mise en œuvre de l’état prévisionnel des recettes et des
dépenses, le mécanisme de compensation entre le groupe 1
(ancienne DG) et le groupe 2 disparaît. Il en résulte une obligation
pour les établissements d’émettre tous les tickets modérateurs et
de respecter scrupuleusement la réglementation de la gestion
des risques prévus par l’assurance-maladie.
L’individualisation des factures et prestations
Depuis 2004, on constate un enrichissement des données trans-
mises sur e-pmsi. Le fichier « fich sup » a été progressivement rem-
placé par le fichier complémentaire « fich comp » enrichi des
données individuelles. Aussi, désormais, la transmission des don-
nées sur le site e-pmsi est certes anonymisée mais elle établit un
lien entre les informations administratives, médicales, pharmaceu-
tiques par le numéro de séjour. Les prestations telles que les molé-
cules onéreuses et les dispositifs médicaux ne sont remboursés par
l’assurance-maladie que si la date d’administration est transmise.
Par ailleurs, on assiste à l’accélération de la production des infor-
mations de facturation par la mensualisation des envois à l’ATIH,
ce qui prépare les établissements à une facturation « au fil de
l’eau ».
Certaines informations de facturation
passent déjà via le flux B 2
La généralisation de la norme B 2 est en bonne voie, et la plupart
des établissements de santé facturent d’ores et déjà la part
CMUc, les factures relatives aux relations internationales et aide
médicale Etat, les rétrocessions de médicaments, et les forfaits
techniques en cas de co-utilisation via cette norme.
Les enjeux de la facturation directe
pour les établissements
Les enjeux liés à la qualité
du système d’information
Les établissements doivent avoir mis en place la norme B 2 « dite
sécurisée ». Cela implique de respecter les nombreuses annexes
techniques du cahier des charges. La collecte et le traitement
interne des informations doivent être fait en temps réel afin de
permettre les échanges externes des informations.
Les enjeux financiers
La mise en œuvre de la facturation directe entraînera des consé-
quences financières non négligeables, pour les établissements
comme pour le réseau de la DGFiP.
L’assurance-maladie va ainsi pouvoir exercer des contrôles auto-
matisés a priori, contrôles qui vont générer, comme c’est déjà le
cas, des factures transmises via la norme B 2, des rejets.
En appliquant le taux actuel de rejet de factures constaté pour
les cliniques (soit 5 % et alors qu’elles sont entrées dans le dispositif
depuis 2005) à l’ensemble des titres devant être télétransmis, ce
ne serait pas moins de 3 000 000 de titres que les bureaux des
entrées et les comptables auront à retraiter tous les ans.
Cette multiplication du nombre de rejets à traiter induira une aug-
mentation de la charge de travail dans les bureaux des admis-
sions comme dans les trésoreries et donc une nécessaire aug-
mentation des effectifs pour y faire face dans un contexte
budgétaire contraint.
Par ailleurs, ces rejets devront faire l’objet d’un retraitement des
plus rapides par les bureaux des admissions pour permettre un
règlement dans les meilleurs délais. A défaut, la trésorerie de l’éta-
blissement en sera impactée ce qui l’obligerait, le cas échéant
à mobiliser une ligne de trésorerie et entraînerait un coût financier
supplémentaire.
Ne négligeons pas l’impact potentiel sur les recettes : en effet, en
cas d’impossibilité pour les agents des bureaux des entrées de
réémettre rapidement, le délai de prescription d’assiette (2 ans)
sera alors opposable par l’assurance-maladie. D’autre part, la
réémission de titres aux patients payants se traduira nécessaire-
ment par un accroissement des charges de recouvrement et de
facto une augmentation des admissions en non-valeur.
Il convient aussi d’intégrer les coûts liés à la confection, l’édition
et le stockage et l’archivage des titres de recettes. Si la télétrans-
mission en norme B 2 supprime la transmission systématique des
pièces justificatives aux caisses, il n’en est pas de même des titres
de recettes qui, en l’absence de convention de dématérialisa-
tion, doivent toujours être produits au comptable puis au juge des
comptes. Une enquête récente présentée lors de la rencontre
professionnelle du 17 septembre (3) montre que seulement 50 %
des CHU ont dématérialisé totalement l’émission des titres de
recettes. A ce jour, et sauf mise en œuvre de nouvelles procé-
dures, toute nouvelle convention de dématérialisation des titres
de recettes passée entre l’établissement de santé, son comp-
table public et le juge des comptes implique que l’établissement
aura préalablement adopté la nouvelle norme de transmission
des fichiers titres PES V2 (4). Or, tous les éditeurs de logiciels n’ont
pas encore développé cette norme et ce développement
génère un coût qui sera sans aucun doute répercuté sur les éta-
blissements. En attendant, l’édition, la transmission, le traitement,
le stockage et l’archivage de plusieurs millions de titres de
recettes supplémentaires entraîneront des dépenses supplémen-
taires qui seront supportées par l’établissement, la DGFiP et la
juridiction financière.
(3) Exposé sur les conventions de services TG-CHU.
(4) Protocole d’échange standard version 2.
hôpitaux
-N
o6 - Juin 2010
445

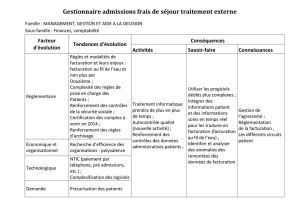
Les enjeux sur l’organisation de la chaîne de facturation
La productivité des différents intervenants doit être recherchée
compte tenu des enjeux de trésorerie qui pèsent sur l’établisse-
ment. En ce sens, le passage en facturation directe à l’assurance-
maladie constitue un levier interne de management.
Sur les préalables à la mise en œuvre
de la facturation directe à l’assurance-maladie
Quelques préalables techniques et/ou organisationnels sont tou-
tefois indispensables au déploiement du projet :
– la généralisation à tous les établissements de l’infrastructure de
télétransmission sécurisée des factures ;
– la facilitation de l’accès à des données assurantielles fiables en
temps réel grâce à la multiplication des points de consultations
de CDR (consultation des droits) et l’installation de bornes de mise
à jour des cartes Vitale dans tous les points d’accueil du public ;
– la mise en œuvre d’un système de suivi des recettes
facturées/recouvrées ;
– la réorganisation et le développement des compétences tech-
niques et managériales des secteurs d’admission et de
facturation.
UNE NÉCESSITÉ :
REPENSER LA CHAÎNE DE FACTURATION
Quels sont les acteurs
de la chaîne de facturation ?
.
Le bureau des entrées : rigueur, rapidité, accueil. Tenir compte
du niveau de qualification des agents.
.
Le DIM : optimisation des délais, qualité et exhaustivité
codage. Validation avant facturation.
.
Les services de soins : saisie exhaustive et en temps réel, trans-
mission des infos (ex. : certificats),
.
Le service social : une compétence à développer. Une inté-
gration aux Finances à réaliser.
.
Le Trésor public : indispensable partenaire pour assurer un
recouvrement de masse et de qualité.
.
Le patient : fin de l’hôpital « gratuit », mise à jour de ses droits.
.
L’assurance-maladie : caisse pivot interlocuteur unique.
Une méthode :
la mise en place d’un plan d’action
Il convient de réaliser un bilan de l’existant afin d’identifier les
points forts et les points faibles au regard des objectifs d’accélé-
ration et de fiabilisation de la facturation.
Dans le cadre d’une démarche partenariale, la DGFiP peut éven-
tuellement assister les établissements dans ce diagnostic en réa-
lisant un audit externe de la chaîne de recettes comme cela s’est
déjà fait auprès du centre hospitalier du sud-francilien (5). La
démarche a consisté à analyser les enjeux et les risques de la
chaîne de facturation. L’audit organisationnel avait pour ambi-
tion de révéler les points forts et points faibles du processus
« recettes ». L’évaluation de la situation de la chaîne de recettes
du CHSF s’est appuyée sur trois outils : une matrice des forces,
faiblesses, menaces et opportunités apparentes, une étude de
benchmarking permettant de comparer le CHSF avec huit autres
établissements hospitaliers et une cartographie des risques
internes à la chaîne de recettes. Cette démarche a débouché
sur la formulation par les auditeurs d’un ensemble de recomman-
dations opérationnelles dans le but de résoudre à court ou moyen
terme les principaux points d’achoppement identifiés sur la
chaîne de recettes.
Un constat s’impose dans la quasi-totalité des établissements : les
bureaux des admissions sont généralement des équipes difficiles
(agents reclassés) qui n’ont pas fait l’objet de formations et de
mesures d’accompagnement au changement depuis près de
vingt ans.
Des actions à mener au niveau du management des équipes
.
Changer la culture des patients et des agents : l’hôpital n’est
pas gratuit.
.
Mettre en place des actions de formation à la réglementation
assurance-maladie.
.
Formaliser le questionnement du patient (script de l’intérieur
du patient standardisé).
.
Mutualiser la fonction accueil avec les secrétaires médicales.
.
Multiplier les temps de rencontre et le partage d’expériences
entre les équipes des BE et les équipes de la trésorerie.
Quelques exemples de réorganisations menées
au CHU de Nice
.
Modifier les horaires d’ouverture des bureaux des admissions :
ces derniers doivent être adaptés aux fonctionnements des ser-
vices de soins.
.
Mettre en place un accueil administratif 24 h/24 dans les points
d’urgence.
.
Délocalisation les bureaux des admissions au plus près du
service.
.
Développer l’encaissement en régie en utilisant une large
palette de modes d’encaissement : paiement par carte bancaire
à tous les guichets notamment. Les modes d’encaissements pro-
posés auprès des régies du CHU de Nice sont :
– numéraire ;
– chèque ;
–CB;
– American Express (très demandée par les patients domiciliés à
l’étranger notamment avec un montant moyen d’encaissement
de plus de 700 cpour ce mode d’encaissement).
Le prélèvement sur le compte bancaire et la vente à distance
(paiement par carte bancaire par téléphone) déjà opération-
nelle à la trésorerie du CHU seront prochainement proposés par
les régies de recettes après expérimentation.
Par ailleurs, la candidature du CHU a été retenue dans le cadre
du projet d’encaissement par Internet TIPI proposé par la DGFiP.
.
Malgré la nécessité de facturer au plus vite, le recouvrement
en régie prolongée a été maintenu et une relance est adressée
au patient ou au consultant dans les quinze jours suivant sa sortie
et avant l’émission du titre de recette. En revanche, la mise en
œuvre de la facturation directe réduira encore le délai de fac-
turation et ne permettra vraisemblablement plus d’assurer un
recouvrement en mode de régie prolongée. Cela risque de
générer une augmentation sensible des admissions en non-valeur.
(5) Article La Revue du Trésor, novembre 2008.
hôpitaux
No6 - Juin 2010 -
446

.
Développer la collaboration avec le service social et plus par-
ticulièrement mettre en place des procédures d’accueil des
étrangers en situation irrégulière et des patients précaires.
.
Détecter précocement les dossiers sensibles (étrangers, 100 %
payants) en multipliant les échanges avec les services en charge
du recouvrement.
Le développement de la collaboration avec le Trésor
La signature de la convention de service comptable permet de
définir les objectifs en matière de délais de recouvrement notam-
ment. Toutefois, la collaboration doit aller plus loin et prévoir un
suivi encore plus étroit des réclamations et des restes à recouvrer.
Au CHU de Nice, le service social procède au contrôle des
créances concernant les particuliers d’un montant supérieur à
5 000 c.
Une concertation régulière sur les restes à recouvrer se fait non
seulement entre le trésorier et la Direction des Finances du CHU
mais aussi, et de façon personnalisée, entre les agents de la tré-
sorerie en charge du recouvrement et les responsables des
bureaux des admissions.
Les rejets B 2 comme les suspensions provisoires de poursuites font
aussi l’objet d’un suivi mensuel.
Les restes à recouvrer sur les hospitalisés et consultants un an après
l’émission des titres de recettes représentent la majeure partie des
restes à recouvrer de l’établissement tant en valeur qu’en volume.
Pour autant, on peut noter que les titres dont le reste à recouvrer
est supérieur à 1 000 creprésentent de forts enjeux mais une faible
volumétrie. A contrario, les titres dont le reste à recouvrer est infé-
rieur à 100 creprésentent la très large majorité des titres restant à
recouvrer sans pour autant représenter de forts enjeux financiers.
Si l’on tient compte des seuils réglementaires de mise en œuvre
des poursuites les plus courantes, 30 cpour adresser une opposi-
tion à tiers détenteurs non bancaire (CAF, employeur...), 130 c
pour adresser une opposition à tiers détenteurs bancaire et 535 c
pour procéder à une ouverture de porte lors d’une procédure de
saisie, le recouvrement en régies dès la sortie du patient ou du
consultant de ces recettes de faible montant doit rester une prio-
rité pour l’ensemble des établissements.
CONCLUSION
L’abandon du système transitoire de déclaration de l’activité sur
le site de l’ATIH, pour une facturation directe des séjours constitue
effectivement le seul moyen de contrôle avant paiement par
l’assurance-maladie. Toutefois, les conséquences financières et
organisationnelles sur les établissements de santé et la DGFiP sont
telles qu’une préparation doit impérativement démarrer. Le pilo-
tage des établissements repose aujourd’hui sur les recettes. A ce
titre, de nouveaux outils de suivi et de pilotage doivent être
développés.
Le déficit des hôpitaux
Résultat en millions d’euros
TOTAL 2008 592 millions d’euros
dont :
- 196
+ 16
+ 20
- 409
Centres hospitaliers
spécialisés
Centres
hospitaliers
Hôpitaux locaux
CHR et CHU
*
Les Echos
* / Source : Sécurité sociale
hôpitaux
-N
o6 - Juin 2010
447
1
/
4
100%