Stratégies médico-chirurgicales dans la prise en charge des

D. Elias (2014)
Stratégies médico-chirurgicales dans la prise en charge des
Métastases Hépatiques d’origine colo-rectale
Pendant 20 ans, seules 10% des MH d’origine CR étaient resécables d’emblée.
Trois raisons (maintenant obsolètes) à cela:
1) Des contre indications à l’hépatectomie erronées car basées sur de vieilles données. Il
est maintenant démontré que :
- on peut réséquer plus de 3 MH
- 1 marge de sécurité de plus de 2 mm est suffisante
- des localisations extra-hépatiques ne sont plus des CI si on fait une résection
complète R0
2) L’absence de chimio néoadjuvantes efficaces ( le 5-FU ne donnait que 15% de RO). Or
depuis peu :
- Folfox et Folfiri donnent 50% de RO (réponses objectives)
- Le fait de rajouter de l’Avastin ou de l’Erbitux augmente d’environ 15% ce taux de
RO
- L’oxaliplatine en intra-arteriel hépatique donne plus de 80% de RO,
- Une trithérapie (FOLFIRINOX) + Erbitux donne 82% de RO et 15% de RC
(réponses complètes) à l’imagerie.
- Alors que les techniques d’hépatectomie classiques restaient limitées (les 2
paramètres influant sur la mortalité et la morbidité étaient la perte de sang et
l’importance du volume réséqué), on a maintenant :
- Une sécurité renforcée des hépatectomies (pertes de sang diminuées grâce aux
exclusions vasculaires sélectives)
- La possibilité d’hypertrophier le futur foie restant (embolisation portale droite préop.)
- L’ajout de techniques de destructions locales tq la radiofréquence. Il n’est plus
techniquement impossible de traiter une quinzaine de MH.
La modification des contrindications classiques, l’avènement de chimios néoadjuvantes
bien plus efficaces, l’amélioration des techniques chirurgicales au sens large du terme, ont
transformé le paysage carcinologique du ttt des MH d’origine colo-rectale: actuellement

40% des patients peuvent être traités dans une optique curative ( = multiplication par 3 à 4
des chiffres classiques)..
Actuellement on considère qu’il y a trois grands types de patient métastatiques:
1) Ceux qui ont des MH résécables d’emblée au prix d’une hépatectomie classique et
réglée (environ 15-20% des cas). Le traitement standard est de donner 3 mois de
Folfox, puis de les réséquer puis de donner encore 3 mois de Folfox.
2) A l’opposé, les patients qui sont polymétastatiques dans le foie et en dehors du foie, et
qui ne seront très probablement jamais opérables (environ 50% des cas). Leur
traitement réside dans des chimiothérapies palliatives au long cours, dont les modalités
font l’objet d’études “stratégiques” (par quel type de chimio faut-il commencer ?).
3) Entre les deux, les patients (environ 30-35% des cas) qui présentent des MH (et
éventuellement des localisations extra-hépatiques) qui ne sont pas résécables
d’emblée en raison de leur nombre, de leur taille ou de leur localisation. C’est chez ces
patients qu’une « chimiothérapie d’induction » puissante est recommandée. Une RO
(obtenue environ dans plus de 60% des cas), peut permettre de les réséquer
secondairement. Cependant, deux grands principes restent prioritaires: l’exérèse (ou la
destruction) des métastases doit être complète (R0 de l’UICC), et le risque opératoire
ne doit pas être démesuré.
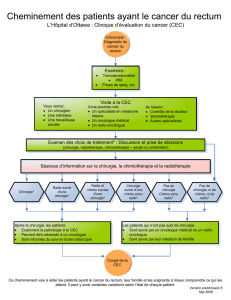
Le “classement” des patients dans une de ces 3 catégories n’est réalisable qu’au
cours d’une réunion multidisciplinaire. Cette réunion doit être effective dans le temps
et dans l’espace (ce n’est pas une simple conversation téléphonique, ni un échange de
courrier, ni une rencontre dans un couloir).
Comme le spécifient les “Recommandations pour la Pratique Courante”, sur ce thème,
validée par l’ANAES, la présence d’un chirurgien et d’un radiologue spécialisés dans le
foie est recommandée. L’évaluation itérative de la résécabilité doit être faite tous les 2 ou
3 mois lors d’une nouvelle réunion multidisciplinaire. Ne pas présenter le patient sous
chimio au chirurgien au moment optimal de son éventuelle résécabilité, c’est lui faire
perdre des chances de guérison.
Par ailleurs 3 notions nouvelles apparaissent:
1) Il faut de plus en plus raisonner pour les MH d’origine colorectale, comme pour les
métastases de n’importe quelle autre tumeur solide. Toute métastase viscérale est le

signe d’une maladie diffuse et non pas régionale comme on l’a longtemps considéré en
matière de MH pour les cancers colo-rectaux. Pour preuve les nombreuses études qui
portent sur les cellules tumorales circulantes… On doit de plus en plus envisager le
traitement de ces formes disséminées par une association quasi-obligatoire d’une
chirurgie complète et d’une chimio efficace: la chirurgie traitant la totalité de la maladie
macroscopique et la chimiothérapie traitant la maladie microscopique résiduelle. Ce
principe est appliqué depuis longtemps pour les cancers de l’ovaire, et utilisé depuis
peu, avec succès, dans le traitement des carcinoses péritonéales; il s’applique aussi
aux MH d’origine colo-rectales.
2) Le principal souci des thérapeutes en 2014 est de disposer d’une imagerie performante
après chimiothérapie. En effet, après chimio, d’une part les MH diminuent de taille, voir
semblent disparaître à l’imagerie, d’autre part la texture du foie devient stéato-fibreuse
ce qui diminue le différentiel des signaux entre parenchyme hépatique et MH. En
pratique, après chimiothérapie, c’est l’IRM hépatique d’excellente qualité qui est la plus
performante. Les MH qui disparaissent sous chimiothérapie posent problème si on veut
les traiter, mais permettent à des patients non opérables de le devenir. Il semble bien
que lorsqu’il y a de telles MH qui restent non traitées car indétectables après chirurgie
(MH « manquantes »), le fait de délivrer une chimio intra-artérielle postopératoire avec
de l’oxaliplatine diminue considérablement leur risque de réapparition.

- MH 5
- MH arrivant au contact d’une grosse structure vasculaire
ou vasculo-biliare devant être conservée
- MH + Loc exta-hép potentiellement résécable
Chimio « d’induction » (« bi-thérapie » incluant une nouvelle drogue)
Re-èvaluations 2 mois
En réunion 4 mois
Multidisciplinaire 6 mois
Résécables ?
Non Oui
Changement de chimio
Embol portale dte
HEPATECTOMIE
RF (ou autre procédé de
destruction locale)
- MH 5
- MH arrivant au contact d’une grosse structure
vasculaire ou vasculo-biliare devant être conservée
- MH + Loc extra-hép potentiellement résécable

1
/
5
100%