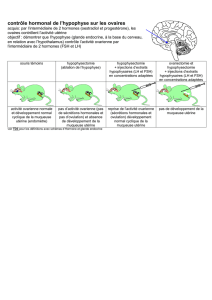
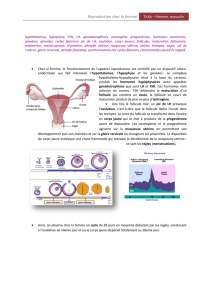
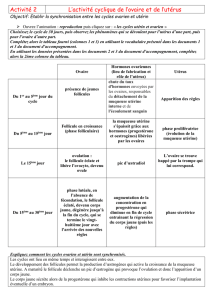
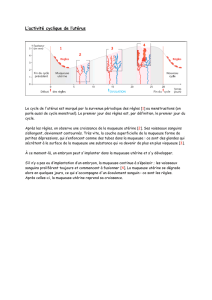
Prise en charge des hémorragies du post partum

Prise en charge
des hémorragies du post partum
K Dilworth
Département Médical MSF
4 décembre 2010

Incidence
France
−
2-3 % accouchements
−
25 % mortalité
maternelle
10 décès / 100 000 accouchements
Monde
−
2 -10 % accouchements
−
30 % mortalité
maternelle
1 décès / 1000 accouchements
Programme MSF Jahun, Nigeria
−
14 % mortalité par choc hémorragique

31%
14%
11%
14%
30%
Pré-éclampsie/éclampsie
Choc hémorragique
Infection
Anémie subaiguë
Etiologie mixte ou inconnue
Mortalité maternelle par cause : jan 2009 - juill 2010
Hôpital général de Jahun, Nigeria

Etiologie
Atonie utérine : 70 %
Rétention placentaire : 10 %
Traumatisme fili
Traumatisme filiè
ère g
re gé
énitale
nitale
Placenta praevia
Rupture utérine
Inversion utérine

Facteurs de risque
Placenta praevia
DAN placenta praevia (n = 154)*
Pertes sanguines
> 2 L (66 %)
> 5 L (15 %)
> 10 L (6 %)
Tranfusion : 55 %
TOUTE FEMME POST PARTUM
* Miller et coll. Am J Obs Gynecol 1997
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
1
/
23
100%