Dissection coronaire spontanée et migraine : coïncidence ou entité

La Lettre du Cardiologue - n° 307 - février 1999
12
CAS CLINIQUE
adame H., 53 ans, souffre d’une maladie migrai-
neuse à caractère non familial évoluant depuis
douze ans. Il s’agit d’une migraine typique, sans
aura, avec hémicrânie gauche pulsatile, sévère, associée à des
nausées et une phonophotophobie cédant en quelques heures à
l’aspirine. Elle est hospitalisée pour une douleur thoracique sur-
venue au repos, à type d’oppression, irradiant vers la mâchoire
inférieure et les deux bras, ne se modifiant pas par les change-
ments de position et l’inspiration profonde, peu sensible aux déri-
vés nitrés pris par voie sublinguale. Cette patiente ne présente
aucun facteur de risque cardiovasculaire, est ménopausée et ne
prend pas d’hormonothérapie substitutive. La douleur thoracique
n’a pas eu d’épisode infectieux récent. Elle n’est pas précédée de
crise migraineuse.
L’examen clinique met en évidence une patiente apyrétique non
dyspnéique, en bon état général. La pression artérielle aux deux
bras est à 140/70 mmHg et le rythme cardiaque est de 75 batte-
ments par minute. L’auscultation des bruits du cœur et de la cage
thoracique est normale. Le reste de l’examen clinique est sans
particularité.
L’électrocardiogramme réalisé en percritique montre un rythme
sinusal d’une fréquence de 75 battements par minute avec des
ondes T aplaties et un sous-décalage du segment ST dans les déri-
vations D1 VL V5 V6 (figure 1).
La radiographie de la cage thoracique est normale. L’échocar-
diographie met en évidence une hypokinésie modérée de la paroi
latérale du ventricule gauche sans autre anomalie de la cinétique
segmentaire. Il n’y a pas d’épanchement péricardique. Le reste
de l’examen échocardiographique est sans anomalie. Sous l’as-
sociation thérapeutique aspirine-héparine intraveineuse-dérivés
nitrés intraveineux et aténolol, la douleur thoracique s’estompe
et l’électrocardiogramme se normalise.
L’étude de la cinétique enzymatique montre un pic des créatines
phosphokinases (CPK) à 461 U/l avec une fraction MB de 9 %.
La troponine I a un pic de 16,8 µg/l. La vitesse de sédimentation
à la première heure est à 15 mm. La protéine C réactive est dosée
à 15 mg/l.
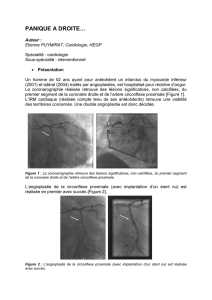
La coronarographie réalisée le lendemain de son admission met
en évidence une dissection spontanée longitudinale de l’artère
marginale du bord gauche distale sans sténose sous-jacente et
avec un flux coronaire d’aval “TIMI 3” (figures 2a, 2b). Le reste
du réseau coronaire est normal. La ventriculographie montre une
hypokinésie limitée inféro-latérale.
Devant cet aspect de dissection coronaire, il n’est décidé ni de
geste d’angioplastie, ni d’intervention chirurgicale et Madame H.
quitte le service avec un traitement médicamenteux associant aspi-
rine (250 mg/j) et amlodipine (5 mg/j). Huit mois après, elle n’a
ressenti aucune nouvelle crise angineuse et l’ECG d’effort de
contrôle quatre mois après l’infarctus est négatif sous traitement,
pour une puissance maximale de 120 watts.
Dissection coronaire spontanée et migraine :
coïncidence ou entité commune ?
● F. Bernard, V. Stratiev, M.G. Bousser, F. Tarragano, P. Beaufils*
*Service de cardiologie, Hôpital Lariboisière, 2, rue Ambroise-Paré,
75475 Paris Cedex 10.
M
Figure 1. Électrocardiogramme à l’admission de Madame H. : ondes T
aplaties et sous-décalage du segment ST dans les dérivations D1 VL V5 V6.
2a

Discussion
HISTORIQUE ET DIAGNOSTIQUE
Les dissections spontanées des artères coronaires sont des enti-
tés rares. Roche en a recensé 2 cas sur 900 coronarographies
consécutives, Nishikawa 2,8 pour 1 000, Hiasa 4,3 pour 1 000
et Jobic 0,5 pour 1000 (2, 4).
Le diagnostic de dissection coronaire spontanée est affirmé sur
les critères angiographiques suivants :
–visualisation d’une ligne radiotransparente dans la lumière de
l’artère, permettant d’individualiser un vrai et un faux chenal ;
–extravasation du produit de contraste en dehors du vaisseau,
réalisant un remplissage du sac disséqué (4).
Cependant, s’il existe une thrombose du faux chenal ou de la
lumière du vaisseau, ou s’il n’existe pas de rupture intimale, le
diagnostic angiographique ne peut pas être posé.
L’âge moyen des patients lors du diagnostic est de 41,4 ± 10,6 ans.
Si les premiers cas décrits (qui étaient des descriptions autop-
siques) ont montré une fréquence nettement plus élevée de l’af-
fection chez la femme (trois quarts des cas) (1), cette proportion
a tendance à diminuer avec la plus grande fréquence des dia-
gnostics coronarographiques (5). Les signes révélateurs en sont
la mort subite (40 %), un infarctus du myocarde inaugural (40 %),
et l’angor (20 %). Dans la majorité des cas, le site de dissection
touche le tiers proximal d’un des trois principaux troncs coro-
naires. L’artère la plus touchée est l’interventriculaire antérieure ;
l’atteinte du tronc commun est notée dans 15 % des cas et décrite
uniquement chez la femme (4).
ÉTIOPATHOGÉNIE
Spasme, migraine et dissection coronaire
Plusieurs observations font le lien entre dissection coronaire spon-
tanée et spasme coronaire avec la constatation, lors de l’examen
coronarographique, d’un spasme sur l’artère siège de la dissec-
tion ou sur une autre artère coronaire, spontané ou déclenché par
une injection d’acéthylcholine (5, 6, 7). Bertrand a mis en évi-
dence des infiltrats inflammatoires éosinophiles dans la région
adventicielle des artères disséquées, tenus pour responsables d’un
processus spastique (5). Pour prouver un mécanisme spastique
dans l’observation que nous rapportons, un test à la méthylergo-
métrine aurait été nécessaire mais n’a pas été réalisé en raison du
risque encouru sur une artère disséquée au décours même d’un
infarctus. Concernant l’association avec la maladie migraineuse,
deux observations seulement sont relatées dans la littérature, dont
une rapportant un cas de dissection coronaire survenue durant la
crise migraineuse elle-même (3, 2). On sait que la migraine est
attribuée à un spasme artériel avec ischémie portant sur le terri-
toire carotidien ou vertébrobasilaire. L’association migraine/angor
spastique est classique et l’on peut penser qu’un tel facteur pour-
rait être en cause dans notre observation. Cette hypothèse phy-
siopathologique commune entre migraine et dissection spontanée
est corroborée par l’étude cas-contrôle de d’Anglejan-Chatillon,
révélant la migraine comme facteur de risque des dissections spon-
tanées des artères carotides, indépendamment de la prise de contra-
ceptifs oraux (8).
Autres mécanismes physiopathologiques
Hormis l’hypothèse spastique, la dissection coronaire spontanée
a été décrite chez trois groupes de patients :
–Le premier groupe est constitué de patientes en post-partum.
En effet, 30 % des femmes ayant présenté une dissection coro-
naire venaient d’accoucher. Cette prédilection pour cette période
est attribuée à des altérations de la média de la paroi artérielle par
le biais de l’action hormonale : fragmentation des fibres réticu-
laires, raréfaction des mucopolysaccharides, perte de l’architec-
ture normale des fibres élastiques et hypertrophie des cellules
musculaires lisses (9, 4).
–Le deuxième groupe inclut les patients présentant une athéro-
sclérose. Il représente un tiers des observations ante mortem
publiées et le mécanisme comporterait initialement une fissura-
tion de la plaque (4).
–
Le troisième groupe est constitué de patients dont aucun facteur
associé ne se dégage. Excluant les causes secondaires (infectieuse,
dissection post-coronarographique ou post-thrombolyse, périarté-
rite noueuse et autres vascularites, maladie de Kawasaki, dissec-
tion aortique), il concerne les patients présentant des dégénéres-
cences kystiques de la média ou des anomalies du collagène (2).
La patiente de notre observation ne paraît entrer dans aucun de
ces trois groupes : elle n’a pas de facteur de risque cardiovascu-
laire, n’a pas eu d’épisode infectieux récent et ses examens bio-
logiques n’évoquent pas de pathologie inflammatoire sous-jacente.
ÉVOLUTION
On sait que l’évolution peut être fatale puisque les premières obser-
vations de dissection coronaire spontanée avant l’ère de la coro-
Figures 2a et 2b. Coronarographie de Madame H. : zone de dissection
longitudinale de la marginale du bord gauche.
2b
La Lettre du Cardiologue - n° 307 - février 1999
13
CAS CLINIQUE

La Lettre du Cardiologue - n° 307 - février 1999
14
CAS CLINIQUE
narographie ont été effectuées lors de constatations autopsiques
dans les suites d’infarctus du myocarde. Mais, grâce à la pratique
actuelle des coronarographies de contrôle, Montagne décrit chez
cinq patients sur six une régression totale de l’aspect de dissec-
tion et la restitution ad integrum de la coronaire (10). Cela amène
à penser qu’un certain nombre d’infarctus du myocarde à coro-
naires dites saines pourraient être en fait secondaires à une dis-
section, en particulier chez le sujet jeune, lorsque la coronarogra-
phie est réalisée tardivement après l’infarctus. Hormis la guérison
spontanée, l’évolution naturelle des dissections coronaires spon-
tanées peut se diriger vers la récidive sur une autre artère coro-
naire, ainsi que le rapporte Zampieri, ou vers une extension mena-
çante détériorant l’ensemble d’un vaisseau coronarien (9).
TRAITEMENT
La prise en charge thérapeutique reste un problème. Aucun trai-
tement spécifique n’a été proposé et les attitudes médicales ou
chirurgicales sont d’indication proche de celle de l’infarctus du
myocarde classique. Très peu d’observations évoquent le recours
à une indication chirurgicale de pontage, excepté en cas de dis-
sections disséminées sur les trois artères coronaires (9). Certains
auteurs ont réalisé des extrusions de l’hématome de la paroi (9).
De même, le recours à l’angioplastie n’est qu’exceptionnellement
pratiqué, du fait du risque de perforation coronaire par le guide
pendant la procédure. Il n’y a pas de réponse documentée aux
questions que posent les traitements anticoagulants ou thrombo-
lytiques : ils agissent sur le caillot mais peuvent favoriser le sai-
gnement pariétal. La notion d’un phénomène vaso-spastique sous-
jacent incite à la prescription d’un inhibiteur calcique. ■
RÉFÉRENCES BIBLIOGRAPHIQUES
1. Pretty H.C. Dissecting aneurysm of coronary artery in a woman aged 42 : rup-
ture. Br Med J 1931 ; 1 : 667.
2. Roche R., Bitar G., Aswad K., Marcollet P. et coll. Dissections coronaires
spontanées des artères coronaires : à propos de deux nouveaux cas avec évolu-
tion favorable. Ann Cardiol Angeiol 1996 ; 45 : 335-8.
3. Mark D.B., Kong Y., Whalen R. Variant angina and spontaneous coronary arte-
ry dissection. Am J Cardiol 1985 ; 56 : 485-6.
4. Jobic Y., Avinée P., Boschat J. et coll. Dissection spontanée et isolée des artères
coronaires, à propos de huit observations d’évolution favorable. Arch Mal Cœur
1993 ; 86 : 1739-46.
5. Bertrand E., Seka R., Adoh M. et coll. La dissection coronaire spontanée : à
propos d’un cas avec spasme associé et régression de la dissection. Arch Mal
Cœur 1993 ; 86 : 249-53.
6. Osaki J., Hirasawa K., Tateda K. et coll. Spontaneous coronary artery dissec-
tion after a natural course for 10 years. Jpn Circ J 1992 ; 56 : 955-9.
7. Imamura M., Tsuchiya Y., Tahara H. et coll. Acute myocardial infarction in a
patient with primary coronary dissection and severe coronary vasospasm.
Angiology 1995 ; 46 : 951-5.
8. D’Anglejan-Chatillon J., Ribeiro V., Mas J.L., Youl B.D., Bousser M.G.
Migraine : a risk factor for dissection of cervical arteries. Headache 1989 ; 29 :
560-1.
9. Zampieri P., Aggio S., Roncon L. et coll. Follow up after spontaneous corona-
ry artery dissection : a report of five cases. Heart 1996 ; 75 : 206-9.
10. Montagne O., Pochmalicki G., Jan F. et coll. Dissection spontanée de
l’artère interventriculaire antérieure. Arch Mal Cœur 1992 ; 85 : 245-8.
Tarka®LP et Ocadrik®LP
Les Laboratoires Knoll BASF Pharma
et Roussel Diamant viennent d’obtenir
l’AMM pour leurs spécialités associant
trandolapril 2 mg et vérapamil LP 180 mg,
commercialisées respectivement sous le
nom de Tarka®LP et Ocadrik®LP. Ces pro-
duits sont indiqués dans le traitement de
l’hypertension artérielle après échec théra-
peutique d’une monothérapie par un inhibi-
teur de l’enzyme de conversion.
Ces deux nouveaux médicaments sont des
associations fixes regroupant dans le même
comprimé deux principes actifs antihyper-
tenseurs appartenant à deux classes théra-
peutiques. Les avantages des associations
fixes sont de favoriser l’observance, de per-
mettre une amélioration de l’efficacité anti-
hypertensive, avec une tolérance équivalente
sinon meilleure.
Le trandolapril est un IEC à longue durée
d’action indiqué dans l’HTA mais aussi
dans le post-infarctus chez des patients
ayant une dysfonction ventriculaire gauche
accompagnée ou non d’insuffisance car-
diaque.
Le vérapamil est un inhibiteur calcique
modérément bradycardisant, efficace dans
l’HTA mais aussi dans l’angor et le post-
infarctus en cas de contre-indication ou
d’intolérance à un bêtabloquant et en l’ab-
sence d’insuffisance cardiaque.
L’association de ces deux molécules agit sur
différentes cibles de la régulation tension-
nelle et s’oppose à la mise en place des
mécanismes de contre-régulation. Elle per-
met d’obtenir une baisse significative de la
pression artérielle avec une bonne tolérance
clinique et biologique.
M.P.
N
OUVELLES DE L’INDUSTRIE PHARMACEUTIQUE
Communiqués des conférences de presse, symposiums, manifestations organisés par l’industrie pharmaceutique
1
/
3
100%