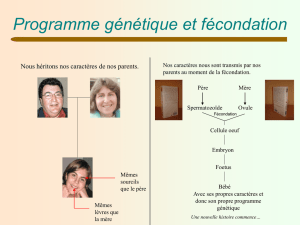
modele arial muriel

STERILITÉ ET MAÎTRISE DE LA PROCRÉATION
Objectifs :
•à partir de cas cliniques et de clichés d'imagerie, identifier les différentes causes possibles de stérilité :
anatomique, infectieuse et endocrinienne.
•donner le principe de l'insémination artificielle, de la fécondation in vitro et transfert d'embryon (FIVETE) et de
l'ICSI. Montrer l'intérêt de la technique en fonction de l'origine de la stérilité.
I. Origine de la stérilité chez l'homme et chez la femme
Cas clinique :
Mr et Mme P. essaient depuis 3 ans d'avoir un enfant, mais sans résultats alors qu'ils ont des
relations sexuelles non protégées, en particulier pendant la période du cycle où Mme P. est la plus
féconde.
Ils consultent un gynécologue. Celui-ci leur explique que la stérilité peut être due à l'homme ou à la
femme. Dans 1 cas sur 3, l'origine de la stérilité est inconnue..
Dans les autres cas, on distingue les causes mécaniques (il y a un dysfonctionnement physique),
infectieuses (une infection ancienne ou non empêche la procréation) ou hormonales (le
problème vient des hormones intervenant dans la régulation du fonctionnement testiculaire ou
ovarien).
Pour déterminer cette cause chez ce couple, le gynécologue procède à un interrogatoire : il
demande si Mr P. a des problèmes d'impuissance ou s'il a eu une cryptorchidie. Puis il interroge
Mme P, demande si elle a déjà eu des IST, des salpingites.
•Rappeler la terminologie médicale du mot « gynécologue ».
1. définition de la stérilité
•A l'aide d'un dictionnaire, compléter cette définition :
« La stérilité est ____________________________________, c'est à dire à pouvoir faire un
enfant, alors que le couple a des rapports sexuels réguliers. »
2. Les causes de la stérilité
•Rechercher les définitions suivantes dans un dictionnaire :
–impuissance :
–IST :
–salpingite :
–cryptorchidie :
•Voici différentes causes de stérilités. Les classer dans le tableau ci-dessous :
1
9

–absence de LH et FSH,
–salpingite pas ou mal soignée bouchant les trompes,
–absence de pic de LH conduisant à une absence d'ovulation,
–impuissance de l'homme,
–malformation de l'utérus empêchant la nidation,
–IST
chez l'homme chez la femme
une origine mécanique
une origine infectieuse
une origine hormonale
3. Quelques techniques utilisées pour le diagnostic de stérilité
Pour faire son diagnostic, le gynécologue prescrit différents examens para cliniques :
•Qu'est ce qu'un examen para-clinique ?
le spermogramme : il arrive que le sperme présente des anomalies comme une absence de
spermatozoïdes (azoospermie) ou un très petit nombre (oligospermie), des spermatozoïdes
immobiles, ou trop souvent anormaux. Le spermogramme est un examen qui consiste à observer
le sperme et compter les spermatozoïdes par mL.
Le spermogramme de Mr P. donne les résultats suivants :
CARACTERES GENERAUX : NORMES
volume émis : 1,7 mL sup à 1,5 mL
viscosité : normale
pH : 8,3 sup à 7,2
EXAMEN MICROSCOPIQUE IMMEDIAT :
leucocytes : 0 / mL
cellules rondes : 100 000 / mL inf à 1 000 000 / mL
agglutinats : absence
NUMERATION
numération : 36 000 000 / mL sup à 15 000 000 / mL
MOBILITE après 1 heure :
mobiles progressifs 54 % sup à 32 %
mobiles sur place 7 %
immobiles 39 % inf à 60 %
•analyser ce spermogramme.
2

Le gynécologue prescrit en parallèle une hystérosalpingographie à Mme P.
•qu'est ce qu'une hystérosalpingographie ?
•Comparer les deux clichés ci dessous et expliquer la cause de la stérilité de Mme P.
L'hystérosalpingographie normale :
hytérosalpingographie de Mme P. :
II. les aides à la procréation
Aller consulter le site http://www.procreationmedicale.fr/amp-animee/
•faire un schéma pour chacune des 3 aides à la procréation :
1 – l' insémination artificielle (IA)
C’est la technique d’assistance médicale à la procréation la plus simple et la plus ancienne. Elle
est réalisée sans hospitalisation. Le médecin, à l’aide d’un fin cathéter, dépose les spermatozoïdes
à l’intérieur de l’utérus. La fécondation se fait selon le processus naturel, « in vivo » puisqu’elle se
passe à l’intérieur du corps de la femme. On peut utiliser le sperme du conjoint ou d'un donneur.
3

2 - Fécondation in vitro et transfert d'embryons (FIVETE)
Cette technique est dite « in vitro » puisque la fécondation se passe à l’extérieur du corps de la
femme. La fécondation in vitro se compose de plusieurs étapes : la stimulation ovarienne, la
ponction folliculaire, la fécondation puis le transfert embryonnaire (en général 3 embryons).
Schéma :
Remarque : les ovocytes utilisés peuvent être issus d'un don d'ovocytes. De même, l'embryon peut
aussi provenir d'un don.
3 - Fécondation in vitro avec ICSI (injection intra-cytoplasmique du spermatozoïde)
Après avoir fait une stimulation ovarienne, on prélève quelques ovocytes chez la femmes. La
fécondation in vitro avec ICSI consiste en l’injection d’un seul spermatozoïde dans chaque
ovocyte. Les étapes suivantes sont identiques à celles de la fécondation in vitro classique.
Schéma de l'ICSI :
Exercice : Indiquer par oui ou non le lien génétique de l'enfant avec les parents dans les cas
suivants :
Type d'AMP Lien génétique avec la mère Lien génétique avec le père
IA avec sperme du père
IA avec sperme d'un donneur
FIV avec ICSI
FIVETE
FIVETE avec don d'ovocyte
FIVETE avec don d'embryon
•Conclure en proposant une méthode d'AMP qui pourrait s'appliquer au cas de Mr et Mme
P. sachant que cette dernière n'a pas de problèmes hormonaux et que son utérus est
fonctionnel.
4
1
/
4
100%