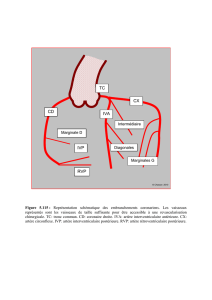
Vascularisation des ligaments croisés du genou

UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MASTER I SCIENCES BIOLOGIQUES ET MEDICALES
UNITE D’ENSEIGNEMENT OPTIONNEL
MEMOIRE REALISE dans le cadre du CERTIFICAT d’ANATOMIE,
d’IMAGERIE et de MORPHOGENESE
2004-2005
UNIVERSITE DE NANTES
LA VASCULARISATION DES LIGAMENTS CROISES
DU GENOU
Par
DEVOS David
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE NANTES
Président du jury : Pr. J. LE BORGNE
Vice-Président : Pr. J.M. ROGEZ
Enseignants :
• Pr. O. ARMSTRONG
• Dr. O. BARON
• Pr. C. BEAUVILLAIN
• Dr F. CAILLON
• Pr. P. COSTIOU
• Pr. D. CROCHET
• Dr J. DELECRIN
• Dr. H. DESAL
• Pr. B. DUPAS
• Dr E. FRAMPAS
• Dr A. HAMEL
• Pr. Y. HELOURY
• Dr M.D. LECLAIR
• Pr. P.A. LEHUR
• Pr. N. PASSUTI
• Pr. R. ROBERT
• Pr. D. RODAT
• Dr VALETTE
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique

SOMMAIRE
Introduction
Rappels anatomiques
1°)Les ligaments croisés
2°)Leur vascularisation
Dissections
1°)Matériel et méthode
2°)Résultats
Implications cliniques
Conclusion
Bibliographie

INTRODUCTION
Les ligaments croisés du genou constituent ce que l’on appelle le pivot central.
En effet ces deux ligaments qui sont croisés dans les trois plans de l’espace sont
indispensables à la stabilité du membre inférieur.
Le ligament croisé antérieur est celui des deux qui sera le plus fréquemment lésés lors des
entorses graves du genou. Une cicatrisation post lésionnelle reste impossible en raison d’une
trop maigre vascularisation.
Le ligament croisé postérieur est lui plus rarement lésé mais possède une meilleure
vascularisation que son homologue, mais elle reste insuffisante pour une cicatrisation après
suture.
Nous allons donc étudier pourquoi ces deux ligaments ont un si maigre apport sanguin.

RAPPELS ANATOMIQUES
1°)Les ligaments croisés
Les ligaments croisés sont deux cordons fibreux très solides constitués de fibres de
collagène. Ils sont intra articulaires et extra synoviaux et s’étendent de l’espace
interglénoïdien du plateau tibial à l’espace inter condylien du fémur.
Le pivot central est donc constitué de deux ligaments croisés dans le plan frontal, sagittal et
transversal.
Le ligament croisé antéro-externe, comme son nom l’indique est orienté de bas en haut,
d’avant en arrière et de l’intérieur vers l’extérieur, en s’insérant sur le plateau tibial sur la
surface pré spinale, c’est à dire entre l’épine tibiale en arrière, le ménisque externe
latéralement et le ménisque interne médialement( auquel il semble très lié) et sur la moitié
postérieure de la face inter condylienne du condyle externe du fémur.
Il mesure 38 mm de long environ et 10mm de large.
Le LCA est composé par 2 faisceaux:
⇒une petite bande anteromédiale tendue en flexion permettant la stabilité
anteropostérieure.
⇒une plus large bande postérolatérale tendue en extension permettant la stabilité rotatoire.
Vue antérieure du genou (d’après Sobotta)

Le ligament croisé postéro-interne, est orienté de bas en haut, d’arrière en avant et de
l’extérieur vers l’intérieur. Il naît de la face rétro spinale, en arrière des insertions des
ménisques (étant assez lié au ménisque externe) pour aller s’insérer sur la partie antérieure
de la face inter condylienne du condyle fémoral médial et dans l’échancrure inter
condylienne.
Sa longueur est assez proche de celle du LCA (environ 38mm) mais il est plus large: 13mm.
Vue postérieure du genou (Clinical Oriented Anatomy, Moore & Dalley)
Le LCP est composé lui aussi de deux faisceaux:
⇒un faisceau antérolatéral (∼95 % du LCP) tendu en flexion.
⇒un faisceau postéromédial (~5% du LCP) tendu en extension.
Il est renforcé en avant par le ligament ménisco fémoral antérieur ( Humphrey) et en arrière
par le ligament ménisco fémoral postérieur (Wrisberg).
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
1
/
40
100%