ABBAS Yassine - Université de Nantes

1
UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MASTER I SCIENCES BIOLOGIQUES ET MEDICALES
UNITE D’ENSEIGNEMENT OPTIONNEL
MEMOIRE REALISE dans le cadre du CERTIFICAT d’ANATOMIE,
d’IMAGERIE etde MORPHOGENESE
2010-2011
UNIVERSITE DE NANTES
LE CONDUIT DEFERENT, DE SON ORIGINE AU
CANAL INGUINAL
Par
Abbas Yassine
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE NANTES
Président du jury : Pr. R. ROBERT
Vice-Président : Pr. J.M. ROGEZ
Enseignants : • Pr. O. ARMSTRONG
• Pr. O. BARON
• Pr. G. BERRUT
• Pr. C. BEAUVILLAIN
• Pr. D. CROCHET
• Dr. H. DESAL
• Pr. B. DUPAS
• Dr E. FRAMPAS
• Dr A. HAMEL
• Dr O. HAMEL
• Pr. Y. HELOURY
• Pr A. KERSAINT-GILLY
• Pr. J. LE BORGNE
• Dr M.D. LECLAIR
• Pr. P.A. LEHUR
• Pr. O. RODAT
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique

2
UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MASTER I SCIENCES BIOLOGIQUES ET MEDICALES
UNITE D’ENSEIGNEMENT OPTIONNEL
MEMOIRE REALISE dans le cadre du CERTIFICAT d’ANATOMIE,
d’IMAGERIE et de MORPHOGENESE
2010-2011
UNIVERSITE DE NANTES
LE CONDUIT DEFERENT, DE SON ORIGINE AU
CANAL INGUINAL
Par
Abbas Yassine
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE NANTES
Président du jury : Pr. R. ROBERT
Vice-Président : Pr. J.M. ROGEZ
Enseignants : • Pr. O. ARMSTRONG
• Pr. O. BARON
• Pr. G. BERRUT
• Pr. C. BEAUVILLAIN
• Pr. D. CROCHET
• Dr. H. DESAL
• Pr. B. DUPAS
• Dr E. FRAMPAS
• Dr A. HAMEL
• Dr O. HAMEL
• Pr. Y. HELOURY
• Pr A. KERSAINT-GILLY
• Pr. J. LE BORGNE
• Dr M.D. LECLAIR
• Pr. P.A. LEHUR
• Pr. O. RODAT

3
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique
A Monsieur le Docteur O. Armstrong
Pour ses conseils et son aide précieuse.
A Messieurs Stéphane Lagier et Yvan Blin
Pour leurs conseils avisés.
A mes parents,
Pour leurs encouragements et leur soutien.
REMERCIEMENTS

4
I-INTRODUCTION
II-RAPPELS ANATOMIQUES ET EMBRYOLOGIQUES
1-Embryologie et migration du testicule accompagné des éléments du cordon
2-Rappels anatomiques
III-MATERIELS ET METHODES
1-Matériel
2-Méthodes
IV-RESULTATS
Trajet et rapports
1-Segment épididymo-testiculaire : origine du conduit déférent
2-Segment funiculaire
3-Orifice superficiel du canal inguinal
4-Segment inguinal
V-DISCUSSION
1-Hernies
2-Varicocèle
3-Vasectomie
VI-CONCLUSION
VII-REFERENCES
SOMMAIRE

5
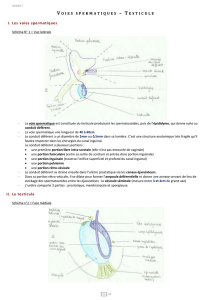
Le conduit déférent (deferre=porter), est une longue portion des voies
spermatiques, il assure le transport, le stockage et la maturation des
spermatozoïdes.
On s’intéressera plus particulièrement au cours de cette étude, à la portion
du conduit déférent qui chemine dans le cordon spermatique (funiculus
spermaticus), c’est à dire au trois premiers segments du conduit déférent :
épididymo-testiculaire (ou scrotale), funiculaire, et inguinal.Le conduit déférent
constitue l’axe du cordon spermatique au sein duquel il est aisément palpable, en
raison de sa consistance ferme dite en « corde de fouet ».
Le canal inguinal possède un trajet en chicane ménagé au sein de la paroi
abdominale. Crée par le processus vaginale au cours de l’embryogénèse, pour
permettre l’extériorisation du testicule dans la bourse, il permet in fine le
passage du cordon spermatique au sein de la paroi abdominale.
Le passage du cordon spermatique, au niveau du canal inguinal, fragilise
les structures musculo-aponévrotiquesde la paroi abdominale, ce qui est à
l’origine de zones de moindre résistance, pouvant être secondairement le siège
de hernies inguinales directes ou indirectes.
D’autre part le cordon spermatique peut être également le siège de
varicocèles décrites comme un « sac de vers », elles correspondent à un amas de
veines dilatées qui naissent du plexus pampiniforme.
INTRODUCTION
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
1
/
26
100%