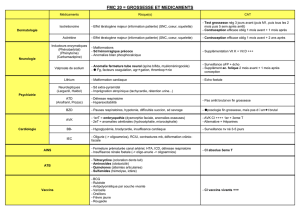
2 - Fiches de Cours et Ressources pédagogiques

Une approche prospective des métiers de la gynécologie : des
évolutions contrastées, des stratégies spécifiques.
Résumé
Dans les établissements de soins, le partage des rôles entre spécialités médicales (médecins,
chirurgiens, anesthésistes,…), soignants (infirmières, kinésithérapeutes,...) et managers (de
ressources humaines, de communication, de la qualité…) est en perpétuelle évolution. Le contour et
le contenu des métiers de la santé sont, sans cesse, redéfinis par les mutations technologiques,
médicales, sociales, économiques, démographiques,… Dans cette dynamique de changements, les
professionnels de la santé se livrent souvent à des combats de territoires, de pouvoir, de
reconnaissance, etc. Dans ces conditions, comment les métiers de la gynécologie évoluent-ils ? Le
métier de sage-femme, semble en expansion, alors que celui du gynécologue médical est en déclin,
voire en extinction. Le métier de gynécologue obstétricien, quant à lui, se trouve dans une « niche »
protégée par une compétence distinctive. Ainsi, alors que ces trois métiers sont proches l’un de
l’autre, leurs situations et leurs évolutions semblent contrastées et chaque groupe de professionnels
semble mettre en œuvre une stratégie particulière afin de pérenniser son métier. Ce travail s’appuie
sur l’approche prospective pour essayer de comprendre la dynamique des évolutions de ces métiers
de la gynécologie.
Mots-clés : prospective des métiers, santé, sage-femme, gynécologie, glissement des tâches.
Introduction
La sage-femme vient de rejoindre la profession médicale, suite à l’intégration de sa première année
de formation dans le premier cycle des études médicales (PCEM1)(Thuilliez, 2006) suivie de
l’obligation de passer le concours commun avec les futurs médecins et futurs chirurgiens dentistes
(JORF, 2002). C’est l’aboutissement d’une stratégie proactive ou d’une stratégie d’intention (Hamel
& Prahalad, 1989) mise en place par le corps des sages-femmes depuis plusieurs décennies. D’autre
part, le diplôme de gynécologue médical a été supprimé en 1986 et il a fallu la mobilisation et les
actions de certains groupes de pression pour qu’il soit enfin rétabli en 2003(JORF, 2003). De son
côté le métier de gynécologue obstétricien semble profiter de sa compétence spécifique (Penrose,
1959; Wernerfelt, 1984; Arrègle, 2000) de chirurgie gynécologique pour être moins vulnérable que
celui du gynécologue médical.
Cet article a pour objectif d’explorer et essayer d’expliquer les évolutions contrastées de ces métiers.
Dans un premier temps, il expose une approche systémique de la place des métiers de la gynécologie
dans les structures de soins et il s’interroge sur les mutations de ces métiers (1). Ensuite, il tente
d’expliquer les forces de changement à l'origine de ces mutations (2). Enfin, il présente une esquisse
des évolutions futures de ces métiers (3).
1 Une approche systémique de la place des métiers de la gynécologie dans les
structures de soins
Dans une perspective systémique (Bertalanffy, 1993) l’organisation sanitaire peut être modélisée en
niveaux (figure 1) dont chacun définit et contrôle les règles de jeu et donne du sens au niveau
inférieur ou niveau contrôlé. Celui-ci justifie, à son tour, l’existence du niveau supérieur ou niveau
contrôleur (Mélèse, 1990 ;Genelot, 1992). Même si, dans ces organisations, une partie des acteurs se
distingue par son expertise médicale ou paramédicale et pourrait inviter le chercheur à proposer une
structure ad-hocratique (Mintzberg, 1982), nous pouvons soutenir que l’entrée en force des méthodes
managériales dans le domaine de la santé (Smida, 2006) permet d’intégrer cette ad-hocratie dans le
schéma systémique de la figure 1.

Figure 1. Les quatre niveaux d’une structure de santé vue sous l’angle systémique
Source : Grenier & Smida, 2000
On trouve, au niveau 4, les représentants les plus importants dans la hiérarchie du secteur sanitaire et
social, c'est-à-dire les autorités de tutelle telles que les ministères, l’Agence Régionale
d’Hospitalisation…. Cette place importante tenue par les autorités de tutelle est due au fait que le
secteur de la santé est fortement réglementé et que les décisions d’autorisation d’ouverture ou
d’obligation de fermeture des structures se prennent à ce niveau. Au niveau 3, se situe la direction
des établissements de santé, au niveau 2 les services et départements de l’institution. Enfin les deux
derniers niveaux sont composés du personnel de soins : le niveau 1 pour le personnel médical
(comme les gynécologues-obstétriciens…) et le niveau 0 pour les exécutants (généralement les
infirmières, les aides-soignants, les auxiliaires) Concernant les infirmières, on peut remarquer que la
frontière entre le niveau 1 et 0 est de plus en plus floue, en raison de leur responsabilité au sein des
unités de soins qui est de plus en plus croissante (Smida, 2005).
1.1 Le positionnement du métier de sage-femme dans l’institution et dans le système de santé
La sage-femme accompagne les femmes enceintes pendant la grossesse et même après
l'accouchement. Son rôle est à la fois médical et psychologique.
Le rôle médical consiste à prescrire et procéder aux examens cliniques (échographie par exemple,…)
indispensables à la surveillance de la grossesse normale, appelée aussi physiologique, c’est-à-dire
celles qui sont sans complication. La sage-femme prescrit les examens et thérapeutiques
(médicament,...) nécessaires au bon déroulement de la grossesse, de l'accouchement, des suites de
couches. En cas de pathologie, elle exerce en collaboration avec le gynécologue obstétricien,
l'anesthésiste et le pédiatre. D'autre part, elle est responsable du déroulement de l'accouchement.
Après celui-ci, elle s'occupe du nouveau né dont elle vérifie la bonne santé et pour qui elle accomplit
éventuellement les gestes de réanimation. Ainsi, les sages-femmes se situent, selon les activités
Niveau 4 :
Mutation de l’organisation
Niveau 3 :
Stratégie de l’organisation:
projet d’établissement, etc.
Niveau 2 :
Recrutement et gestion du
personnel soignant
Niveau 1:
Coordination d’un
groupe de soignants
Niveau 0 :
Exécution de base
auprès du patient

qu’elles exercent, au niveau 0 d’exécution ou au niveau 1 de coordination (Fig. 2a. et 2b.). Depuis
2004, elles disposent d’un pouvoir décisionnel médical important qui les autorise à mener le premier
entretien prénatal qui était jusqu’alors mené par le médecin (JORF, 2004). La sage-femme a
désormais un statut de profession médicale (JORF, 2009). En plus, elle est habilitée à prescrire des
médicaments et des dispositifs médicaux (JORF, 2005, 2006). Ainsi, la sage-femme a une fonction
plus étendue et participe aux décisions de manière plus importante au sein de l’unité de soins et de
l’établissement de santé. Les figures 2a et 2b, qui sont des organigrammes simplifiés, mettent en
évidence cette ascension de la sage-femme au sein des structures sanitaires (Soutoul et al., pp. 40-
41).
Le rôle psychologique et relationnel de la sage-femme consiste, pendant la grossesse, à expliquer à la
future mère le processus d’accouchement et à la rassurer. Après cet accouchement, ce rôle est de
conseiller la mère à propos de l'allaitement et de l'hygiène du nouveau-né, et de pratiquer la
rééducation uro-gynécologique de la patiente. Elle a également un rôle de conseil auprès des couples
pour, en particulier, le suivi des différents modes de contraception (Ordre des sages-femmes, 2009).
Figure 2a. Positionnement de la sage-femme et du gynécologue dans une structure sanitaire,
cas de la grossesse physiologique (sans complication)
Source : schémas adapté de (Soutoul et al., 1996, p. 41)
Directeur général du centre hospitalier ou
directeur administratif de clinique
Représentants du chef de
service
Adjoint:
- Associé
- Remplacant
Interne
Anesthésiste
Sage-femme
Interne
Sage-femme
Conseil d’adminstration
Gynécologue accoucheur, chef de service ou
département, responsable de l’organisation
générale du service de soins
Représentants des autres
chefs de service
Pédiatre
Interne
Niveau 0
Niveau 1
Niveau 2
Niveau 3
Niveau 4

Figure 2b. Positionnement de la sage-femme et du gynécologue dans une structure sanitaire,
cas de la grossesse pathologique
Source : schéma adapté de (Soutoul et al., 1996, p. 40)
1.2 Le positionnement du métier du gynécologue médical et de l’obstétricien dans
l’institution et dans le système de santé
La gynécologie se divise en deux branches : la gynécologie médicale et la gynécologie obstétrique.
La gynécologie médicale, pratiquée surtout en cabinets privés et peu en structures d’hospitalisation,
est une spécialité qui prend en charge toutes les questions gynécologiques durant toute la vie de la
femme. Elle traite de la contraception, des traitements hormonaux, des dépistages des cancers
génitaux et mammaires. L’un des arguments avancés par les défenseurs de la gynécologie médicale
est le rôle que celle-ci joue en tant que maillon indispensable à la santé des femmes à la fois dans le
suivi curatif et au niveau de la prévention et du dépistage du cancer de l'utérus et du sein. Ainsi par
exemple, grâce au suivi des femmes par les gynécologues, le taux du cancer de l’utérus serait divisé
par quatre(CDGM
1
, 2009).
La gynécologie obstétrique est une spécialité de la médecine qui s'intéresse à la femme enceinte et à
son (futur) enfant. Elle s’exerce surtout dans les hôpitaux publics et les cliniques obstétriques
privées. En cas de grossesse pathologique ou d’accouchement à risque, le gynécologue obstétricien
est le seul habilité à intervenir (JORF, 2004). Cette compétence spécifique (Penrose, 1959;
Wernerfelt, 1984; Arrègle, 2000) lui confère une place forte dans le système hospitalier et protège
son métier des menaces de glissement de tâches, des services et produits de substitution dirait Porter
(1980), qui viendraient d’autres métiers de la gynécologie ou de la médecine générale ou
chirurgicale. Le gynécologue obstétricien est secondé, dans le cas des grossesses et accouchements
compliqués, par la sage-femme. Celle-ci peut être considérée comme le spécialiste de la grossesse
normale, alors que le gynécologue obstétricien est spécialisé dans la prise en charge de la grossesse
pathologique. Dans la modélisation systémique, les gynécologues médicaux et obstétriciens se
situent au niveau 1 de coordination des équipes. Certains peuvent avoir des responsabilités au sein
des structures de soin qui les placeraient au niveau 2 de la gestion (Figures 2a et 2b).
1.3 Propositions de recherche
Une phase exploratoire a consisté à lire des écrits de la littérature spécialisée du secteur de la santé et
à mener des entretiens ouverts (Quivy & Van Campenhoudt, 2006) auprès de spécialistes
1
CDGM : Comité de défense de la gynécologie médicale.
Conseil d’administration
Directeur général du centre hospitalier ou directeur
administratif de clinique
Néonatologue, Chef d’unité annexe de la maternité ou de
réanimation intensive
Adjoints-assistants de
néonatologieMaître
d’oeuvre adjoint
Interne de néonatologie
de SAMU ou de
réanimation pédiatrique
Puéricultrice
Aide-
puéricultrice
Gynécologue-obstétricien ou sage-
femme
Anesthésiste réanimateur
Sage-femme de bloc
interne d’obstétrique
Interne
Sage-femmes de suites de
couches
Infirmières d’hospitalisation, aide-
soignante, aide-puéricultrice
Autres services
intervenants
Niveau 0
Niveau 1
Niveau 2
Niveau 3
Niveau 4

(pédagogues de la santé, chercheurs dans l’économie et le management de la santé,…), d’acteurs
concernés (gynécologues et sages-femmes) et de témoins privilégiés (professionnels de la santé
autres que gynécologues et sages-femmes, cadres des tutelles : ARH
2
, HAS
3
,…). Cette phase a
révélé que les métiers de la gynécologie ont subi de nombreux changements qui ont eu pour effet des
modifications au niveau de leurs fonctions et de leur place au sein de la structure sanitaire. Les
mutations ont eu lieu notamment au niveau des glissements de tâches à l’interface des différentes
professions de la santé qui prennent en charge les problèmes gynécologiques de la femme (Fig. 3) :
celles de sage-femme (SF), de gynécologue médical (GM), de gynécologue obstétricien (GO) et
également du médecin généraliste (MG) :
- au niveau de l’interface gynécologue médical-médecin généraliste : le MG peut prendre en
charge une partie des tâches du GM, celles portant sur les problèmes de la femme hors
grossesse et accouchement ;
- au niveau de l’interface gynécologue médical-gynécologue obstétricien : lors des grossesses
et des accouchements, même si le GO est spécialisé dans les cas pathologiques, il peut
également prendre en charge ceux qui ne le sont pas et empiéter ainsi sur le territoire du GM ;
- au niveau des interfaces entre la sage-femme et le gynécologue médical d’une part, et le
gynécologue obstétricien d’autre part : la SF, ayant acquis un statut médical, s’approprie une
partie importante des tâches du GM et devient une collaboratrice proche du GO.
Figure 3. Les interfaces des métiers portant sur la santé gynécologique de la femme.
Les sages-femmes profitent également d’opportunités offertes par un contexte de crise que vit le
métier de gynécologue médical depuis une vingtaine d’années. Ainsi, le statut de sage-femme semble
avoir bénéficié de l’arrêt, pendant plus de quinze ans (1987-2003), de la délivrance des diplômes de
gynécologue médical. Ceci a fait suite à la décision des pouvoirs publics d’aligner les formations de
l’enseignement supérieur français sur le système européen
4
. Ainsi, les sages-femmes acquièrent de
plus en plus de légitimé et sont reconnues comme ayant une spécialité médicale, possédant une
compétence bien définie concernant la femme enceinte et le nourrisson.
Par ailleurs, en observant l’évolution du métier de sage-femme, on constate que leurs compétences
sont de plus en plus variées : suivi de la grossesse, diagnostic, prescription de médicaments, pratique
de l’accouchement, pratique de la réanimation néonatale en salle de travail, de la prévention et de
2
ARH : Agence Régionale de l’Hospitalisation.
3
HAS : Haute Autorité de la Santé.
4
Le statut de gynécologue n’existe pas, dans les autres pays européens.
Grossesses pathologiques
prises en charge de la sage
femme
Grossesses normales prises
en charge de la sage
femme
GO
Grossesses
pathologiques
GM
Grossesses
normales
SF
Grossesses
normales
MG
Problèmes
gynécologiques de la
femme à partir de la
puberté et hors
grossesses
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
1
/
17
100%