Potentiels de pointe

1
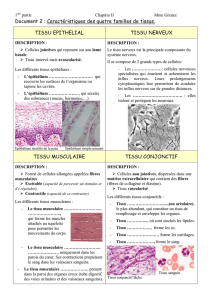
Bases de la motricité digestive
Aude FERRAN

2
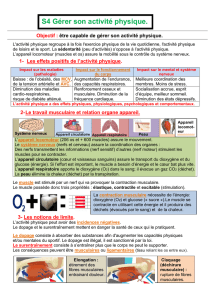
Introduction
2 types de mouvements fonctionnels
Propulsif = péristaltisme
Contraction propagée vers l’aval qui assure
un transport net de l’amont vers l’aval
Brassage = progressions sur de
courtes distances
Contraction non propagée qui et assure un
mélange du contenu
anneau contractile

3
Muscle lisse viscéral
Musculature lisse
Couche musculaire oblique supplémentaire au niveau de
l’estomac
Musculature striée sur l’œsophage
Muqueuse
Couche musculaire
circulaire
Couche musculaire
longitudinale
Séreuse
Sous-muqueuse

4
Muscle lisse viscéral
Tissu musculaire lisse viscéral
Jonctions communicantes entre les fibres
= syncytium
Les potentiels d’action se propagent entre les fibres
Toutes les fibres ne doivent pas être forcément innervées
individuellement
Réflexe myogénique des myocytes
les fibres musculaires se contractent de manière réflexe
en réponse à l’étirement

5
Contractions du muscle lisse viscéral
Contractions initiées par une augmentation
des concentrations de calcium cytosolique
Par ouverture de canaux voltage dépendant
Par relargage à partir du réticulum sarcoplasmique
Activation des protéines contractiles
Muscle lisse viscéral
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
1
/
29
100%