Interactions Homme-Microorganismes : Cours de Biologie

1
INTERACTIONS ENTRE L’HOMME ET LES MICROORGANISMES
I/La flore microbienne.
Les microbes peuvent aider le vivant comme être capables de le détériorer, l’homme comporte
1013 cellules et 1014 bactéries et levures.
1) La microflore normale.
Mutualisme : association symbiotique et bénéfique entre deux organismes.
Commensalisme : association dans laquelle un seul organisme en tire profit.
Opportunisme : organisme tirant bénéfice de l’affaiblissement de son hôte pour devenir
pathogène.
Changement de compartiment.
Hôte immunodéprimé.
Pathogène : organisme affectant son hôte en le rendant malade.
Infection : dépend de la virulence de l’agent (facteurs de virulence) et de
la résistance de l’hôte (grossesse, stress, âge, génétique).
Virulence de l’agent : dépend de l’agressivité de l’agent qui créé des
dommages à son hôte et de sa capacité à échapper au système
immunitaire.
2) La flore de l’homme.
L’embryon est un organisme stérile de toutes bactéries et levures, il ne développe sa flore
microbienne qu’à l’âge adulte.
La colonisation de l’hôte :
- Flore résidente.
- Flore transitoire.
La colonisation se fait dans :
- Le système respiratoire supérieur : (108b/ml) gorge, nasopharynx, bouche.
- La peau : 106 b en zone humide et 102 en zone sèche.
- L’appareil digestif : 10 b/ml estomac et 1011 b/g colon, germe anaérobie (350 espèces)
représente 1/3 de la matière fécale (3.1013 b).
- L’appareil uro-génital :
Supérieur : reins, vessie, urètre supérieure stérile.
Inférieure : urètre inférieure, vagin (flore vaginale complexe et diverse
de lactobacilles et levures).
Pas dans les organes vitaux (sang, lymphe, certains épithéliums), donne un apport de vitamines.
Les glandes sébacées produisent des substances lipidiques qui sont consommées par les
propionibactéries acide propionique pH acide protection contre pathogène qui ne peut se
développer en milieu acide.
II/Défense innée de l’hôte.
1) Principales barrières.

2
a) Les barrières physiques :
- Peau, membranes, cils.
- Acidité (estomac, peau, vagin).
- Antagonismes microbiens (colonisation de la flore résidente qui empêche l’invasion des pathogènes
par l’occupation des niches).
L’œil, les poumons et l’appareil urinaire sont constamment nettoyés par des sécrétions.
b) Les barrières chimiques :
- Lysozyme (sang, sueur, larmes, salives).
- Lactoperoxydase (H2O2 O2) bactéricide.
- B-Lysine (plaquettes, bactéricides).
c) La réponse inflammatoire non spécifique :
Agents du SI :
- Phagocytes (leucocytes polynucléaires et macrophages) ont le rôle des lysosomes.
- Lymphocytes.
La réponse arrive après une coupure, piqure ou altération des tissus.
Dilatation des capillaires qui augmente l’afflux sanguin.
Activation de la paroi interne des capillaires et des sélectines attraction des
polynucléaires par chimiotactisme :
Neutrophiles (1er).
Macrophages (2nd).
Symptômes : rougeurs, douleurs, gonflements, augmentation locale de la température.
Les cellules phagocytaires neutrophiles et macrophages agissent par :
- Chimiotactisme.
- Endocytose vacuole phagosome.
III/Mécanisme de la pathogénie.
Trois types d’organismes infectieux :

3
- Pathogène obligatoire : organisme qui ne peut se développer que sur un hôte (lèpre).
- Pathogène accidentels : organisme qui possède une niche écologique non pathogène
obligatoirement (clostridium tetanis).
- Pathogène opportuniste : organisme commensal inoffensif qui peut devenir pathogène.
1) Quelle est la porte d’entrée des pathogènes ?
Réservoir/niche pathogène porte d’entrée réponse inflammatoire.
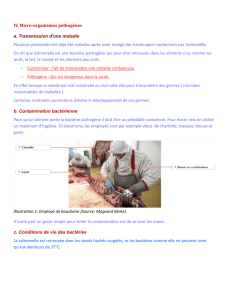
Les microbes peuvent être transmis par :
- Contact direct.
Horizontal : baiser, éternuements, contact, sexe.
Vertical : placenta, allaitement.
- Contact indirect.
Via l’environnement : air, poussière, nourriture, eau.
Via un vecteur : interne, externe.
2) Le devenir des pathogènes.
Trois premières étapes :
- Fixation du pathogène sur les muqueuses.
- Multiplication du pathogène.
- Invasion (pénétration dans les cellules de l’hôte). VIRULENCE.
Production de toxines et altération des tissus : symptômes de la maladie.
a) Adhésion des pathogènes :
L’adhésion se fait par :
- Facteurs d’adhésion (fimbria et adhésine).
- Spécificité vis-à-vis d’un épithélium donné.
- Peut constituer un facteur de virulence car tous les pathogènes n’adhèrent pas forcément si
la flore résidente occupe les niches d’adhérence.
L’absence d’adhésion peut inhiber complétement la virulence du pathogène.
b) Prolifération sans pénétration :
Pas d’entrée dans les cellules hôtes = bactéries non invasives (bordetella pertusis : coqueluche).
Cas d’Helicobacter pylori :
La bactérie utilise ses huit flagelles pour passer en dessous du mucus de l’estomac afin d’éviter le
milieu acide. Si elle prolifère, elle synthétise de l’uréase afin de maintenir la colonie dans un pH
neutre qui neutralise l’acide chloridrique.
Le mucus dégradé par la colonie qui l’affecte laisse les cellules endothéliales sans défense face aux
attaques des enzymes et bactéries qui produisent des facteurs toxiques.
L’attaque des capillaires entraine l’hémorragie dans les cas d’ulcères gastriques (80% des ulcères
sont provoqués par Helicobacter pylori).
c) Prolifération avec pénétration :
Pénétration dans les épithéliums = bactéries intracellulaires invasives.
C’est la bactérie qui décide d’entrer dans le milieu intracellulaire.

4
Cas de Lysteria monocytogenes (retrouvé dans le lait, les fromages non pasteurisés et les légumes frais):
- Production d’internaline pour rentrer dans les épithéliums.
- Est recouverte d’une vésicule d’endocytose à la rentrée dans la cellule.
- Lyse de la vésicule par sécrétion de listériolysine qui crée des pores dans la membrane.
- Multiplication de la bactérie en utilisant les nutriments de la cellule.
- Détournement du cytosquelette par le gène Act A.
- Polymérisation d’actine pour propulser la bactérie et changer d’hôte.
Une fois rentrée dans la nouvelle cellule la bactérie reprend son cycle (avec une double membrane
vésiculaire).
d) Colonisation :
Multiplication de l’agent pathogène en utilisant les nutriments.
Sécrétion d’enzymes par le pathogène pour détruire la cellule hôte :
- Collagénase.
- Elastase.
- Hyaluronidase.
- Lécithinase (phosphatidylcholinase).
Prolifération dans la cellule hôte.
Infection bactérienne :
- Réaction inflammatoire du SI.
- Toxines et enzymes de dégradation bactérienne.
3) Eviter la phagocytose.
Certaines bactéries arrivent à supporter le phagolysosome, et même à se multiplier à l'intérieur
par production de facteurs antiphagocytaires.
Elles peuvent aussi éviter la phagocytose par sa mobilité ou par l’abri d’une autre cellule.
Les facteurs antiphagocytaires :
- Leucocidine
Pneumocoque
Streptocoque
Staphylocoque
Destruction des lysosomes
- Hemolysine
Listeria
Bordetella

5
Formation de pores
- Capsule
Pneumocoque
Meningocoque
Protection contre la phagocytose
IV/Les toxines.
Deux types de bactérie :
- Gram + (bactérie avec membrane plasmique et paroi).
- Gram – (bactérie avec double membrane plasmique et paroi).
Eléments de la membrane externe : endotoxines.
1) Les endotoxines (G-).
Les endotoxines se trouvent dans le lipide A du LPS (LipoPolySaccharide) de la membrane externe de
la bactérie.
Caractéristiques :
- Toxique à haute dose.
- Peu spécifique d’un site.
- Thermostable.
- Peu immunogène (pas d’immunothérapie possible).
Doit être phagocyté par un macrophage pour se développer et proliférer.
Mode d’action :
- Altération de l’épithélium endothélial et des vaisseaux sanguins.
Active les facteurs de coagulation caillots sanguins.
Donne signal aux macrophages de produire de l’interleukine l et les
facteurs de coagulation de Hageman.
Thrombose et fibrinolyse : chute de la pression artérielle et sanguine, détresse respiratoire,
hémorragie, comas.
Mortelle en quelques heures si fortes doses.
La toxine peut pénétrer l’hôte sans entrée de la bactérie : intoxication.
Toutes les endotoxines produisent les mêmes symptômes quel que soit le type de bactérie.
2) Les exotoxines (G+).
Caractéristiques :
- Diffusée vers d’autres régions du corps.
- Protéine thermolabile dans le milieu externe.
- Très immunogène.
- Mode d’action et structure propre à l’exotoxine.
Cause parfois la mort à faible dose.
Fonction du site d’action :
- Entérotoxine (intestin) : choléra
- Neurotoxine (SN) :
Paralysie musculaire flasque, asphyxie (botulisme).
Paralysie musculaire tétanique (tétanos).
 6
6
1
/
6
100%