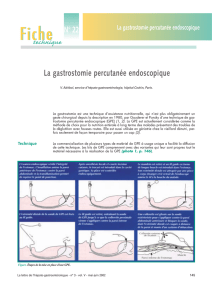
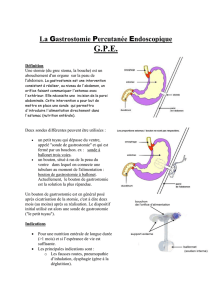
Gastrostomie endoscopique : indications, aspects techniques

GASTROSTOMIE ENDOSCOPIQUE :
INDICATIONS,ASPECTSTECHNIQUES,
PREVENTION DES COMPLICATIONS
Docteur Anne Le Sidaner, CHU Limoges
Francophones 2005
Mini-Conférence

•Description en 1980 par Gauderer et Ponsky
•Méthode de choix pour une alimentation entérale
prolongée, d’une durée supérieure à 4 semaines
•1ergestethérapeutique:25%des59.954gastroscopies
interventionnelles réalisées en France en 2001
(enquête SFED « 2 Jours d’Endoscopie en France »)
•Plusde240.000GPEréaliséesauxEtats-Unisen2003
•Procédure simple et rapide
•Technique réalisable par toute équipe d’endoscopie
Introduction

Indications (1)
Sélection des patients complexe
amélioration de la qualité de vie
•Impact de la GPE statut fonctionnel
survie du patient
•Evaluer le rapport bénéfice/risque
•Estimer le pronostic de survie à 1 mois : correct
dans 20 % des cas Christakis et al. BMJ 2000; 320: 469-72
•Décision réfléchie, au cas par cas, à discuter
avec le patient, son entourage, les soignants

Indications (2)
•Nutrition entérale de plus de 4 semaines :
troubles de la déglutition, pneumopathies d’inhalation,
dysphagies, dénutritions par carence d’apport
ou hypercatabolisme
GPE pas trop tardive +++
•Décompression gastro-intestinale

Contre-indications
•Absolues : troubles de l’hémostase, insuffisance respiratoire,
ascite,survieestiméeàmoinsd’1 mois,inflammationpariétale,
interpositionhépatiqueoucolique,absencedetransillumination
•??? : hypertension portale, hernie hiatale, ulcère
•Antécédents de chirurgie abdominale, de gastrectomie
choix du point de ponction +++, transillumination,
jéjunostomie endoscopique
•GPE non recommandée (absence de bénéfice) :
-sclérose latérale amyotrophique si
capacité vitale forcée < 50 %et indice de masse corporelle < 18
Couratier et al. Rev. Neurol. 2004; 160: 243-50
-démence aggravée
Hébuterne. Gastroenterol. Clin. Biol. 2002; 26: 439-42
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
1
/
31
100%